Кератит
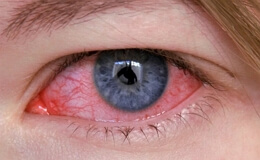
Кератит – это воспалительное поражение роговицы глаза, проявляющееся снижением зрения и помутнением роговицы. С кератитом имеется дело, когда передние ресничные артерии сильно инъецированы (цилиарная инъекция), когда роговая оболочка мутна и ее блеск исчез или когда на ней находится язва.
Цилиарная инъекция может достигать различной степени, от слабого розово-красного пояска по краю роговой оболочки до темно-багрово-красной окраски, захватывающей всю склеру; обычно существует тогда также инъекция конъюнктивальных сосудов. Помутнение может занимать всю роговую оболочку или только небольшой участок ее; оно может иметь различные оттенки – желтовато-серый или гнойно-желтый, но никогда не бывает чисто белого цвета (рубцовое помутнение); оно представляется разлитым или (нередко только при боковом освещении или при увеличении с помощью лупы) состоящим из точек, пятнышек или полосок. Блеск уменьшается и исчезает, поверхность роговицы тускла или как бы истыкана вследствие неравномерного набухания эпителия или частичного дефекта его.
Чтобы определить состояние поверхности роговой оболочки, вызывают на ней отражение, т. е. заставляют скользить по различным частям роговицы при движениях глаза отраженное изображение окна. Тогда по резкости изображения можно определить, шероховата, тускла или блестяща поверхность, а по искажениям отдельных частей изображения можно установить, существуют углубления или возвышения, и вообще имеются ли изменения кривизны роговой оболочки.
Субъективные расстройства при кератите состоят в светобоязни, слезотечении, болях, спазме век – явлениях, которые иногда отсутствуют или же выражены в незначительной степени, а также в расстройстве зрения, которое наблюдается всегда, если помутнение достигло области зрачка.
Содержание статьи:
Причины возникновения
Кератит вызывает проникновение в роговицу патогенных микроорганизмов (бактерий, вирусов, грибков, простейших). Это создает воспалительные инфильтраты, которые вызывают потерю прозрачности. Воспаление роговицы также может быть связано с действием аллергенов.
Наиболее распространенной причиной кератита является разрушение эпителия роговицы, ношение контактных линз, нарушение состава и секреции слезной пленки, использование глазных лекарств, иммунодефицит организма.
Негнойный (неязвенный) кератит
Паренхиматозный кератит
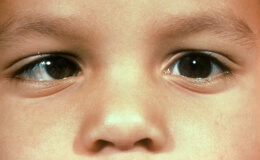
Данный вид заболевания роговицы глаза характеризуется появлением сероватого разлитого помутнения, которое обычно начинается на периферии (нередко вверху), а затем захватывает всю окружность и в итоге также центральную часть роговицы. При осмотре при боковом освещении и с помощью лупы помутнение оказывается состоящим из многочисленных, лежащих на различной глубине, неясных, сливающихся пятен, к которым изредка присоединяются полоски и иногда происходящие от иритической экссудации точечные и пятнистые отложения на задней поверхности роговицы, которые не всегда легко отличить от помутнений в самой ткани роговицы. Поверхность роговой оболочки при этом тусклая, лишена блеска, как бы истыкана. Цилиарная инъекция, которая всегда существует и которой начинается болезнь, может быть выражена в различной степени.
Вскоре после помутнения роговицы в последней начинается развитие новообразованных сосудов, которые лежат в глубине роговицы и, разветвляясь, идут по направлению к центру роговицы. Они наблюдаются в различном количестве; редко их бывает чрезвычайно мало, с другой стороны при максимальном своем развитии они могут так покрыть всю роговую оболочку, что она представляется равномерно красной. Обычно сосуды не доходят до средины роговицы, с течением времени они становятся тоньше и нередко полностью исчезают, иногда же даже спустя несколько лет существуют ясные остатки их. При этом роговая оболочка становится прозрачной или почти прозрачной, начиная с краев. Язвы образуются чрезвычайно редко.
Нарушение зрения при паренхиматозном кератите чаще всего весьма значительно, при полном и интенсивном помутнении существует только количественное светоощущение.
Помутнения могут полностью исчезнуть и, благодаря этому, зрение становится снова нормальным или, по крайней мере, удовлетворительным, что составляет правило. Но иногда остаются стойкие помутнения.
Течение паренхиматозного кератита весьма медленное. Если явления со стороны сосудистой системы интенсивны, то обычно течение несколько более быстрое. Во всяком случае болезнь продолжается всегда несколько месяцев и до исчезновения помутнений (если только они не остаются навсегда) может пройти год и даже более. Нередко наблюдаются осложнения со стороны сосудистого тракта – ирит, иридоциклит, а также склерит. Затем могут остаться передние синехии и экссудативные пленки в зрачке.
Очень тяжелым осложнением является склерит, который, с одной стороны, может обусловить образование «склерозирующего кератита» и стойких краевых помутнений, а с другой – вследствие размягчения всего переднего отдела склеры может вызвать развитие грушевидного расширения глазного яблока, кольцеобразных или дугообразных интеркалярных стафилом и даже увеличение глазного яблока. В редких случаях при стойком помутнении роговицы может наступить резкое снижение внутриглазного давления (легкая гипотония наблюдается часто) и стойкое уменьшение глазного яблока. К таким неустранимым изменениям ведут сифилитические формы кератита.
Паренхиматозный кератит, встречающийся в большинстве случаев в возрасте 10-25 лет, поражает обычно оба глаза, или одновременно, или нередко спустя много месяцев один после другого. Возможны рецидивы болезни.
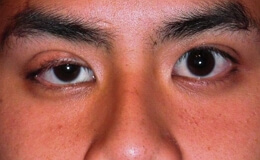
Глубокий кератит
Эта редкая форма наблюдается по большей части у лиц пожилого возраста, обычно на одном глазу, редко на обоих. При явлениях умеренного раздражения образуется на краю роговой оболочки узкое, серое, впоследствии серо-желтое и даже гнойно-желтое помутнение, которое прилегает непосредственно к склере и поэтому подходит под лимбус, с другой же стороны проникает на 1-2 мм в прозрачную роговицу. Этот краевой мутный поясок охватывает иногда 1/3-1/2 окружности роговицы (чаще всего вверху), реже всю периферию роговой оболочки. Поверхность роговицы на месте помутнения слегка тускла, но не обнаруживает дефектов, даже отторжения эпителия. Вскоре лимбус настолько сильно надвигается, что он полностью покрывает своими сосудами помутнение. В течение 1-2 недель явления раздражения исчезают, краевой же инфильтрат превращается в стойкое серое помутнение роговицы, весьма похожее на arcus senilis (старческая дуга), от которого оно отличается главным образом тем, что не отделено прозрачным поясом от края склеры, а переходит в последний без ясных границ.
Ирит при глубоком кератите не развивается, равно как не образуются язвы роговицы. Вследствие краевой локализации стойкого помутнения этот вид кератита не представляет никакой опасности для зрения.
Везикулезный кератит
При этой форме роговица мутная (полосками или диффузно) и тусклая, вследствие глубоколежащего инфильтрата. При явлениях сильных болей на поверхности роговицы появляются пузырьки, которые могут достигать значительной величины (до 4-5 мм); они могут быть в большом количестве, или же существует только один пузырек. Пузырьки, в особенности большие, не напряжены, а дряблы, и их содержимое перемещается от давления век.
Везикулезный кератит никогда не встречается на здоровых глазах, в большинстве случаев он поражает глаза, ослепшие от иридоциклита или глаукомы или обладающие лишь незначительным зрением.
Гнойный (язвенный) кератит
Дефект на поверхности роговицы, образовавшийся вследствие нагноения, называют язвой роговой оболочки.
Прогрессирующая язва роговицы имеет серое или желтовато-гнойное дно, нередко припухшие края и серо- или гнойно-желтую инфильтрированную окружность. Она может распространяться в ширину и в глубину или прогрессировать в одном направлении, между тем как в другом происходит заживление, т. е. язва как бы ползет дальше – так называемая ползучая, серпигинозная язва. При прогрессирующей язве почти всегда существует цилиарная инъекция.
Когда язва роговицы заживает, то это происходит не так, как, например, на коже, путем стягивания окружающих тканей, а путем образования замещающей ткани. Сначала начинает уменьшаться инфильтрация по окружности, мутная кайма проясняется, дно язвы очищается, возвышение краев исчезает и поверхность становится гладкой. Нередко также на поверхности или в глубине роговой оболочки развиваются отдельные сосуды, идущие к язве, но не всегда достигающие последней. Вместе с тем уменьшается цилиарная инъекция. На месте язвы снова образуется эпителиальный покров, после выделения остатков распавшейся ткани, и в то же время образуются новые волоконца, идущие параллельно дну язвы, очень похожие на ткань роговицы, но не обладающие ее прозрачностью, так что такая заживающая язва имеет серый цвет. Таким образом обычно заполняется весь дефект. Постепенно происходит просветление ткани, так что при благоприятных условиях, т. е. если язва была не очень глубока и больной молод и крепок, наступает почти полное восстановление. Оно, однако, все же не совсем полное, поэтому эпителий слегка отличается от нормального. В других случаях просветление не достигает такой степени или не наступает совсем, если образовалась непрозрачная рубцовая ткань, т. е. остается рубец. Если заполнение язвы произошло не полностью, то на месте ее остается фасетка.
Если язва идет вглубь и незначительна, то в нее может выпасть десцеметова оболочка и тогда образуется кератоцеле, которая иногда может остаться навсегда; если язва велика, то нормальное внутриглазное давление в состоянии выпятить дно язвы и может образоваться эктатический рубец. Обычно, однако, при таких условиях происходит прободение. Тонкое дно язвы лопается вследствие наступившего почему-либо внезапного повышения внутриглазного давления, например, при натуживании, кашле, нагибании, поднимании тяжелого предмета и т. п. Вследствие того, что наружные мышцы глаза сокращаются и производят давление на потерявшее эластичность глазное яблоко, водянистая влага выдавливается через прободное отверстие, радужная оболочка и хрусталик придавливаются к роговице, камера, следовательно, исчезает (что представляет самый надежный признак наступившего прободения); зрачок суживается. В то же время наступает гиперемия глазного яблока; может даже произойти кровоизлияние внутрь глаза. Если язва была большая и прободение произошло со значительной силой, то через отверстие могут выскочить хрусталик и часть стекловидного тела и может развиться панофтальмит. На язвенный процесс прободение в большинстве случаев оказывает благоприятное влияние, язва перестает увеличиваться и начинает заживать. В определенных случаях стараются создать эти благоприятные условия при помощи прокола роговицы.
Если язва была очень мала, то обрывки лопнувшей десцеметовой оболочки могут склеиться, вследствие чего может наступить закрытие прободного отверстия и радужная оболочка может возвратиться в нормальное положение. Но обычно радужная оболочка, прилегающая к отверстию и склеивающаяся с его краями, впячивается в последнее и выпячивается иногда на большом протяжении образуемой ресничным телом водянистой влагой (выпадение радужной оболочки). Если отверстие язвы таким образом закупоривается, то водянистая влага снова накапливается, хрусталик и радужная оболочка отходят на старые места и только часть последней, лежащая в отверстии язвы, остается в нем; образуется передняя синехия, которая может иметь различный вид. Если прободное отверстие было очень маленькое, то в нем могут остаться только отдельные волокна передней поверхности радужной оболочки; последняя вся возвращается на старое место, и только тонкая ниточка идет поперек через камеру к рубцу язвы. Но и эта ниточка может разорваться, и только следы бурого пигмента указывают на бывшее прободение. Обычно синехия захватывает всю толщу радужной оболочки и с рубцом срастается либо ее периферическая часть, либо ее зрачковый край; тогда зрачок всегда подтянут к рубцу и не имеет уже своей круглой формы. Когда прободение произошло в центре и язва была большая, то в рубце может оказаться весь зрачковый край, так что зрачка уже не существует (полная передняя синехия). При этом хрусталик часто теряет свою прозрачность.
Если язва расположена в таком месте, где против нее не лежит радужная оболочка, следовательно в области зрачка, или если прободное отверстие расположено так, что радужная оболочка закрывает отверстие зрачковым краем лишь отчасти, то водянистая влага постоянно просачивается, т. е. имеется свищ роговой оболочки. Он может существовать очень долго, временами закрываться и снова открываться, что может повести к расстройствам питания всего глазного яблока.
Возможно еще и другое осложнение. При центральном прободении, если хрусталик прилегает к роговице (в особенности у новорожденных вследствие тонкости радужной оболочки), может спаяться с прободным отверстием также хрусталик благодаря пластической массе, закрывающей прободение. При отхождении хрусталика назад эта спаивающая масса вытягивается в виде тяжа, который проходит поперек камеры и в редких случаях остается навсегда, но в большинстве случаев разрывается, так что от него на передней поверхности сумки остается лишь точечное помутнение или конусообразное отложение. Этот способ происхождения катаракты наблюдается лишь в исключительных случаях.
Выпадение радужной оболочки заживает таким образом, что оно покрывается рубцовой тканью, которая, если выпавшая часть выпячена, оттесняет ее, благодаря своему сморщиванию, до уровня роговицы. Если окончательный рубец толстый, то вросшая в него радужная оболочка совершенно незаметна, но в большинстве случаев в центре его имеется серое или черноватое пятно – след радужной оболочки. Если разрушенная часть роговицы была очень велика, или была гнойно разрушена вся роговица, так что обнажается вся радужная оболочка или большая часть ее, то заживление происходит таким образом, что сначала дефект с краев уменьшается благодаря образованию рубцовой ткани; затем появляются отдельные мостики соединительной ткани поперек дефекта, разделяющие его на два или большее число незначительных участков, так что образуется как бы сетка, через петли которой выпячиваются отдельные части, пока все не покроется рубцовой массой. Наиболее благоприятный исход заключается в образовании плоского рубца, занимающего место всей роговицы; или же сморщивается все глазное яблоко (особенно, если выпал хрусталик) и развивается атрофия глазного яблока. Но и в тех случаях, когда разрушена лишь часть роговицы, может наступить уплощение сохранившейся ее части, что вызывает иногда невозможность образования зрачка (уплощение роговицы).
Часто случается, что рубцы роговицы с передней синехией, особенно если они превышают определенную величину (42 мм), становятся эктатическими, или, если радужная оболочка была обнажена вся или на большом протяжении, происходит выпячивание всей этой части.
Патологическая анатомия
Патологоанатомически при кератите имеется дело с присутствием в ненормальном количестве лимфоидных клеток (блуждающие клетки подвижные тела роговой оболочки), которые отчасти эмигрируют из кровеносных сосудов краевой петлистой сети, отчасти же произошли от того, что блуждающие клетки размножились путем деления и неподвижные клетки стали блуждающими. Вместе с тем может произойти новообразование кровеносных сосудов, исходящих из краевых сосудов, а, может быть, происходящих и из клеток роговой оболочки.
Если круглые клетки имеются не в чрезмерном количестве, то ткань роговой оболочки, которую они инфильтрируют, остается нормальной, и поэтому после исчезновения клеток может наступить полное восстановление. Но если их очень много, то происходит мацерация и некроз ткани роговой оболочки и образуется дефект, который или открыт наружу (язва), или окружен со всех сторон неповрежденной тканью (абсцесс). Поэтому можно различать гнойные и негнойные формы кератита (язвенные и неязвенные).
Диагностика
Клиническая картина кератита является характерной, но бывает трудно устранить первопричину (этиологию) заболевания.
Бактериальное воспаление обычно возникает после повреждения эпителия роговицы, хотя некоторые бактерии вызывают воспаление без повреждения. Ограниченная мутность белой роговицы может быть вызвана золотистым стафилококком, а синегнойная палочка проявляться некрозом всей роговицы с густым слизисто-кожным секретом.
Вирусное воспаление может поражать пациентов с ослабленным иммунитетом. Это может наблюдаться при инфицировании аденовирусами или вирусами герпеса.
Грибковые инфекции роговицы (кератомикозы) имеют вид извитой бело-серой язвы с сухим центральным дном. Их возникновение часто связано с контактом роговицы с деревом (например, травмой при работе с древесиной).
Пролиферативный кератит развивается вследствие ношения контактных линз. Для него характерны сильные боли после втирания век и возникновение аннулопатии роговицы.
Глубокий кератит может возникнуть при туберкулезе и бруцеллезе.
В диагностике одну из главных ролей играют микробиологические тесты. Дополнительные тесты:
• оптическая когерентная томография;
• конфокальная микроскопия;
• ультразвук;
• изображение роговицы в биомикроскопе.
Лечение
Лечение кератит включает местную, а в некоторых случаях общую терапию. Если имеет место иммунологический процесс, то используются кортикостероиды. При бактериальном кератите производится бактериологический тест для точного определения возбудителя и последующее назначения необходимого антибиотика.
Вирусный конъюнктивит и кератит лечатся только симптоматически, потому что нет лекарственных средств для устранения репликации аденовирусов.
При грибковом кератите противогрибковые препараты используются в форме капель, мазей и препаратов общего действия.
Протозойный кератит лечится специальными мазями и каплями.
Отсутствие прогресса в лечении, когда вся роговица занята болезненным процессом, может являться показанием к хирургическому вмешательству.