Остеобластокластома
Остеобластокластому рассматривают как полузлокачественную опухоль, дающую часто рецидивы и экспансивный, даже агрессивный рост. Остеобластокластомы известны уже давно. Характер упомянутой опухоли первоначально изучил Джеймс Педжет в 1854. Первоначальным местом возникновения опухоли бывает неостеогенная ткань костного мозга.
Симптомы
Остеобластокластома чаще всего встречается в начале зрелого или среднего возраста. Случаи заболеваний до 20 лет очень редки. Первоначальные признаки протекают незаметно. Часто в анамнезе отмечается травма.
Ранним признаком остеобластокластомы бывает повышенная чувствительность в прилегающем к опухоли суставе после продолжительной ходьбы. Первоначальные клинические признаки обыкновенно не прогрессируют в течение 6-8 недель, а иногда намного дольше. В конце этого периода возникает припухлость с местной болезненностью. Если рост опухоли развивается далее, то участок мягких структур увеличивается, появляется местная кожная гипертермия. При пальпации, при истончении и особенно при перфорации кортикального слоя слышится особый шорох, напоминающий треск пергаментной бумаги.
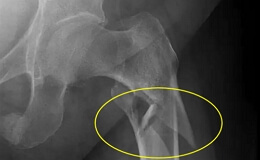
Самой частой локализацией остеобластокластом являются эпифизы трубчатых костей в следующем порядке: проксимальный эпифиз большеберцовой кости, дистальный эпифиз бедренной кости, дистальный эпифиз лучевой кости. В таких случаях бывают признаки синовита и даже возникают контрактуры в прилегающем суставе.
Остеобластокластома кости редко локализируется вне эпифизарной или же эпифизо-метафизарной области трубчатых костей. При вполне выраженной остеобластокластоме кости, больные в большинстве жалуются на прерывающиеся тупые боли, которые усиливаются при движениях; в дальнейшем возникают деформации кости.
Клиническая картина становится ясной после травмы, еще чаще контузии или же после полного патологического перелома. Возможно образование саркомы на почве озлокачествления остеобластокластомы, в частности после рентгеновского облучения, а также спонтанно после паллиативных вмешательств со значительным по времени интервалом.
Рентгенологическая картина
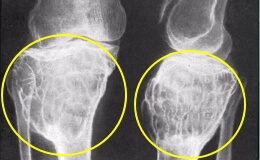
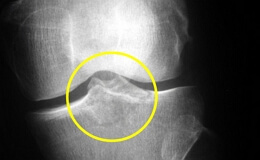
Характерными для остеобластокластомы являются следующие рентгенологические признаки: ограниченная пористость, гомогенный костный лизис в виде тонкой трабекулизации, псевдокистозные просветления со структурой так называемых «мыльных пузырей». Этот рентгеновский симптом в настоящее время для диагностики генуинных гигантоклеточных опухолей кости не считается патогномоничным.
Следующим патогномоничным признаком остеобластокластомы является отсутствие какого-либо первичного или вторичного реактивного остеоформативного периостоза. Кортикальный слой тонкий и атрофический.
В остеобластокластоме со злокачественным характером вследствие обильного сосудистого новообразования, особенно венозного, происходит застой венозной крови. Эти сосудистые изменения в смысле образования обильной васкуляризации касаются только венозной системы.
Макроскопическая картина
Опухоль длинных костей локализуется в эпифизе и обычно лежит эксцентрически, распространяется по направлению к суставному хрящу и метафизу. Более крупные опухоли могут, кроме эпифиза, занять и весь метафиз, расширять кость; кортикальный слой может быть значительно истончен, вздут. Опухолевая ткань часто мясистая, на разрезе имеет пестрый вид вследствие множества геморрагических очагов или же бурый оттенок, обусловленный выпадением гемосидерина из распадающихся эритроцитов.
Гистологическая картина
Микроскопически остеобластокластома состоит, с одной стороны, из «стромальных клеток», а с другой – из «гигантских клеток». «Стромальные клетки» напоминают молодые соединительные клетки, в большинстве округлые, полигональные, иногда веретенообразной формы. Ядро сравнительно большое, тоже округлое или протянутое, в зависимости от формы всей клетки.
Гигантские клетки местами густо, местами редко рассеяны между маленькими клетками; они содержат несколько десятков ядер. Ядра обычно лежат в центре клетки; в общем они не отличаются от ядер так называемых стромальных клеток.
В остеобластокластомах кости иногда находят образование остеоида и кости. У некоторой части остеобластокластом гистологическая структура обнаруживает определенную атипию. При атипии ядра отличаются величиной и формой; многие ядра гиперхроматические; хроматин присутствует в виде крупных комков. Могут встречаться двухъядерные – «стромальные клетки», а также митозы. Эти опухоли еще нельзя обозначить как саркомы, но можно их считать переходными формами между доброкачественной и злокачественной гигантоклеточной опухолью.
При дальнейшем повышении опухолевой атипии уже возникает выразительная саркоматозная картина. Первично злокачественные гигантоклеточные опухоли встречаются очень редко. Самую большую часть злокачественных опухолей составляют те, которые озлокачествились после нескольких рецидивов.
Вторично озлокачествленные остеобластокластомы обычно структурально отличаются от незлокачественных форм и чаще всего появляются в виде фибросаркомы или же в виде остеогенной саркомы. Иногда в этих опухолях не находят даже следа первоначальной структуры остеобластокластомы и о характере опухоли судят только на основании гистологического исследования первичной опухоли. Однако в этих вторично озлокачествленных опухолях фибросаркомного или остеосаркомного характера часто можно найти районы с гистологической картиной остеобластокластомы. Такие данные потом обосновывают диагноз злокачественной гигантоклеточной опухоли.
Дифференциальная диагностика
Из группы неопухолеобразных поражений, которые необходимо отличать от остеобластокластомы кости, самыми важными являются очаги бурой опухоли при паратиреоидной остеодистрофии (болезнь Энгель-Реклингаузена).
Дифференцировать остеобластокластому также нужно с аневризмальной костной кистой, хондробластомой, хондромиксоидной фибромой, неостеогенной фибромой и доброкачественной остеобластомой.
Лечение
Что касается лечения остеобластокластомы, то необходимо подчеркнуть, что точно определенных показаний для консервативного, паллиативного и радикального хирургического и комбинированного лечения нет. В настоящее время отдается преимущество хирургическому лечению. Его подразделяют на: паллиативные хирургические вмешательства (экскохлоация с последующим заполнением полости трансплантатами), радикальное хирургическое вмешательство (резекция опухоли без или с последующим замещением дефекта костным трансплантатом), вмешательство, представляющее увечье (ампутация).
Показания для лечебных вмешательств находятся в зависимости от локализации, морфологической картины и клинического состояния остеобластокластомы кости и активности ее развития. При каждой опухоли, где это только технически возможно, производят сегментарную резекцию соответствующей кости вместе с опухолью. В тех случаях, когда после резекции возникает более обширный дефект соответствующего сегмента трубчатой кости, необходимо его заместить ауто- или гомотрансплантатами.
Экскохлеация остеобластокластомы кости производится только в случаях определенно доброкачественных форм, которые бывают вполне ограниченными. В ином случае угрожает опасность рецидивов.
Рентгенотерапия является методом выбора и в небольшом числе случаев может иметь абсолютные показания. Рентгенотерапию необходимо в первую очередь назначать при остеобластокластоме с локализацией на позвоночнике. Перед рентгенотерапией всегда необходимо произвести пробную биопсию и гистологическое исследование.
Каждая остеобластокластома, пусть она будет лечена каким угодно способом, всегда представляет собой опасность рецидива, возникновения агрессивного роста, озлокачествления и метастазирования.