Что такое атеросклероз
Согласно классификации ВОЗ, атеросклероз определяется простыми словами как «переменная комбинация изменений во внутреннем слое артерий (интима), выражающаяся в локальном накоплении липидов, сложных углеводов, крови и продуктов крови, соединительной ткани с изменениями в среднем сосудистом слое артериальной стенки.
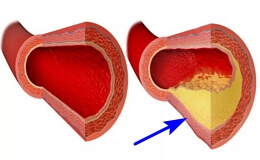
Таким образом, атеросклероз — это изменение структуры сосудистой стенки крупных и средних артерий, что делает их неспособными нормально выполнять свои функции. Развитие атеросклероза – это медленный процесс, который длится годами, с поверхностным вовлечением внутренней оболочки сосуда на начальной стадии. В дальнейшем структура сосудистой стенки полностью нарушается при сужении ее отверстия. Нарушения кровоснабжения наблюдаются при сужении более 50%.
Не только степень сужения сосудов имеет отношение к клиническим проявлениям атеросклероза, но и характеристика атеросклеротической бляшки. Бывают стабильные и нестабильные бляшки. Как правило, нестабильные бляшки состоят из липидного ядра и соединительной ткани. Чем больше ядро и чем меньше соединительная ткань, тем более нестабильной является бляшка. Такая бляшка, независимо от ее размера, может с большей вероятностью разрушиться. В месте разрушения бляшки могут происходить процессы свертывания крови, что приводит к острой закупорке сосуда. С другой стороны, части атеросклеротической бляшки могут отрываться и удаляться кровотоком, вызывая закупорку сосуда уже в другом месте.
Причины
Атеросклероз начинает развиваться уже в молодые годы и прогрессирует со временем. Это происходит без каких-либо симптомов. Только через несколько десятков лет, чаще всего в пятом десятилетии жизни у мужчин и после менопаузы у женщин, появляются их первые симптомы. Они могут постепенно усиливаться или возникать внезапно.
На атеросклеротический процесс влияет наличие ряда условий, которые предрасполагают к отложению липидов в стенке сосуда. Эти условия увеличивают риск быстрого прогрессирования атеросклеротических поражений, приводящих к значительным нарушениям в работе жизненно важных органов.
Условия, которые влияют на развитие атеросклероза, включают:
• пожилой возраст;
• мужской пол;
• случаи раннего атеросклероза в семье;
низкая физическая активность;
• ожирение;
• вредные привычки (курение и алкоголь);
• неправильная диета;
• гипертония;
Люди, подверженные влиянию перечисленных выше факторов имеют более высокий риск сосудистых заболеваний и смерти.
Симптомы
Повреждение коронарных артерий приводит к недостаточному снабжению кислородом сердечной мышцы (ишемия миокарда). В этом случае говорят об ишемической болезни сердца. При сильно нарушенном кровоснабжении существует большой риск инфаркта миокарда.
Также характерны периодически возникающие боли в груди (стенокардия), особенно позади грудины. Эти симптомы усиливаются физическим и психическим напряжением.
Инфаркт миокарда зачастую выражается сильной болью в груди, которая отдает в левое плечо и левую руку. Эта боль сопровождается ощущением слабости, помрачением сознания, потливостью, тревогой и страхом.
Важно знать, что первые проявления ишемической болезни сердца возникают только в 40% случаев в виде стенокардии, тогда как в 40% случаев первым проявлением заболевания является инфаркт миокарда, а в 20% – внезапная смерть.
Когда поражаются мозговые артерии, развиваются цереброваскулярные расстройства. Проявлениями хронического церебрального атеросклероза являются нарушение умственных способностей, моторики и развитие депрессии. Острая форма цереброваскулярного атеросклероза приводит к инсульту.
Поражение периферических артерий нижней конечности приводит к развитию периферической артериальной недостаточности. Проявлениями этого является икроножная боль во время ходьбы (перемежающаяся хромота), которая заставляет человека остановиться. После непродолжительного отдыха ходьба снова становится возможной.
Диагностика
В настоящее время золотым стандартом для диагностики сосудистых изменений при атеросклерозе является ангиография. Это исследование контрастных артерий, которое помогает определить зоны сужения (стеноза). Коронарная ангиография является не только методом диагностики, но и может сочетаться с терапевтической баллонной дилатацией сосуда.
Внутрисосудистая ультразвуковая диагностика – это современный метод ультразвукового исследования артерий путем введения катетера с мини-ультразвуковым преобразователем в место обследования. Таким образом, атеросклеротическое повреждение становится более отчетливо видным и оценивается морфология сосуда.
В дополнение к этим инвазивным методам существует также возможность исследования кровеносных сосудов, которые расположены относительно поверхностно под кожей. Другими словами, коронарные артерии могут быть доступны только инвазивным способом из-за их расположения, но другие сосуды (общая сонная артерия, а также коленные, бедренные, подвздошные и другие артерии) могут быть исследованы неинвазивно (бескровно) через кожу посредством обыкновенного УЗИ.
Лечение
Для снижения уровня холестерина врачи рекомендуют соответствующие лекарства. Фибраты, которые повышают уровень хорошего холестерина (например, липантил, липостат, безамидин) и статины (например, василип, зокор), которые снижают уровень плохого холестерина и триглицеридов и повышают уровень хорошего. Статины способствуют замедлению и даже регрессу атеросклеротических изменений в коронарных артериях. Однако иногда такого лечения бывает недостаточно, поэтому приходится принимать радикальные меры, такие как балонная дилатация и стенты, шунтирование.
Для балонной дилатации вводится катетер в артерию через небольшой разрез (обычно в паху). Врач отслеживает его движения на мониторе. Когда катетер достигает места наибольшего сужения, специальный баллон, введенный через катетер, расширяется и таким образом разрушает отложения холестерина. Разрушенные бляшки удаляются катетером.
Чтобы артерия не зарастала снова атеросклеротической бляшкой, в нее помещается так называемой стент. Это короткая трубка из тонкой сетки. Стенты часто пропитывают специальными веществами (например, рапамицином) для предотвращения образования бляшек на сетке.
Если артерия не может быть разблокирована, применяется так называемый шунт. Берется фрагмент здоровой вены, например, из ноги пациента, и пришивается одним концом выше, а другим ниже препятствия, блокирующего кровоток.