Марсельская лихорадка
Марсельская лихорадка – это острое лихорадочное заболевание, передающееся клещами и характеризующееся появлением макулопапулезной сыпи на всей поверхности тела, включая ладони и подошвы ног. Помимо характерной сыпи, отличительным признаком марсельской лихорадки является наличие у большинства больных черного пятна (первичного аффекта), образующегося на месте укуса клещом.
Содержание статьи:
Возбудитель
Возбудителем болезни являются риккетсии – Rickettsia conorii. Морфологически эти бактерии представляют собой палочковидную или крупнобациллярную форму риккетсий. Однако иногда встречаются и гигантское нитевидные формы различной конфигурации. По сравнению с риккетсиями Провачека риккетсии Rickettsii conorii имеют более грубую форму и более скудно размножаются в цитоплазме пораженных клеток. Характерным морфологическим признаком их является способность к внутриядерному размножению в пораженных клетках.
У больных марсельской лихорадкой возбудитель обнаруживается в крови на протяжении всего лихорадочного периода, на месте укуса клеща (в первичном аффекте), т. е. в язвенном поражении кожи, а также в розеолах кожи.
У иксодовых клещей, которые в природе образуют естественный резервуар инфекции марсельской лихорадки, риккетсии живут до 18 месяцев, не оказывая при этом какого-либо вредного действия на своих хозяев. При этом у клещей риккетсии обнаруживаются почти во всех тканях, чаще в клетках кишечника гиподермы и яичников. Располагаются они как в цитоплазме, так и в ядрах пораженных клеток.
В основе патогенеза при марсельской лихорадке, как и при других риккетсиозах, лежит поражение сосудов и главным образом капилляров, мелких артерий и вен. Поражения эти носят системный характер и обнаруживаются во всех органах и тканях. Интенсивность этих поражений соответствует тяжести заболевания.
Входными воротами при марсельской лихорадке являются кожные покровы, через пораженные участки которых после укуса зараженного клеща риккетсии проникают в сосудистую систему и разносятся по всему организму током крови. Дальнейшее оседание и размножение риккетсий происходят в эндотелии сосудов. Накопление риккетсий во времени определяется сроками инкубационного периода болезни.
Риккетсиозные поражения сосудов рассматривают как очаговые, продуктивные, деструктивные васкулиты и тромбоваскулиты, сопровождающиеся образованиями по ходу сосудов узелковых гранул за счет пролифирации эндотелия сосудов. Размножение риккетсий сопровождается выделением токсина, что приводит к сопутствующей интоксикации организма. Гистологические исследования макулезно-папулезной сыпи обнаруживают выраженное набухание эндотелия сосудов при наличии периваскулярных пролифераций из лимфоцитов и моноцитов, иногда с примесью лейкоцитов. В отдельных случаях при наличии петехий отмечаются резкая гиперемия сосудов и геморрагии. Поражение сосудистой сети захватывает сосочковый и подсосочковый слой.
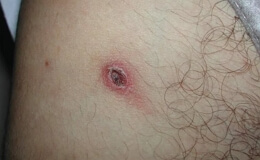
Характерным признаком кожного поражения при марсельской лихорадке является наличие первичного аффекта, который является следствием токсического действия риккетсий и представлен в виде округлого инфильтрата различных размеров, покрытого некротической корочкой. Первичный аффект нередко сопровождается регионарным лимфаденитом, появляется примерно за 8-10 дней до появления клинических признаков заболевания и достигает своего развития к периоду начала лихорадки.
Важное место в патогенезе заболевания занимают токсико-аллергические и сосудистые поражения головного мозга, что приводит к расстройству нервной регуляции основных функций организма в целом.
Эпидемиология
Марсельская лихорадка встречается преимущественно в приморских местностях. Существование эндемических очагов поддерживается способностью клещей Rhipicephalus sanguineus (собачий клещ) к трансовариальной передаче инфекции, которая сохраняется в организме клещей до 108 дней.
Очаги марсельской лихорадки зарегистрированы в теплых и тропических зонах Европы, в Африке и части Азии.
Заболевания у людей наблюдают лишь в летний период. Максимум приходится на жаркие месяцы (июль-август), соответственно сезону максимального накопления и активности клещей. Так как клещ Rhipicephalus sanguineus чаще других клещей является переносчиком инфекции для людей, то в эпидемиологии марсельской лихорадки большое значение имеет контакт заболевших с собаками.
Марсельская лихорадка может наблюдаться во всех возрастах. Однако распространенность этой инфекции ограничивается эндемическими очагами, сохраняя при этом спорадический характер.
Симптомы и клиническая картина
После 3-7-дневного инкубационного периода марсельская лихорадка начинается остро, с внезапным ознобом и последующим повышением температуры до 40°С. Подъем температуры сопровождается общим недомоганием, головными и мышечными болями. Лихорадочный период длится в пределах от 9 до 12-17 дней, затем снижается медленным лизисом.
Пути проникновения возбудителя приводят к различным формам проявления первичного аффекта. Так, при проникновении риккетсий через конъюнктиву глаз первичный аффект принимает форму конъюнктивита. Выявляясь уже в начале болезни, первичный аффект может сохраняться на протяжении всего заболевания. На 3-4-й день болезни появляется характерная макулопапулезная сыпь, которая быстро распространяется по всему телу, включая ладони, подошвы и лицо. Элементы сыпи полиморфны, часто с образованием вторичных петехий. Сыпь исчезает медленно, оставляя надолго пигментацию – до 1-2 месяцев.
При марсельской лихорадке со стороны сердца, за исключением брадикардии, особых изменений не наблюдается. Мозговые явления, кроме головных болей, отсутствуют. Прогноз в общем доброкачественный, однако возможны отдельные случаи смерти, особенно у лиц преклонного возраста. Рецидивы при марсельской лихорадке отсутствуют.
Диагностика
Диагноз заболевания устанавливают на основании характерной клинической картины, подтвержденной данными лабораторных исследований. Одним из достоверных методов диагностики является выделение возбудителя из крови больных.
Чаще для диагностики марсельской лихорадки, помимо клинических данных, используют данные серологических реакций, например реакцию Вейля-Феликса с антигенами ОХ19 и ОХ2, которая, однако, бывает положительной в поздние сроки и при данном заболевании недостаточно специфична. Более надежным методом является реакция связывания комплемента с применением риккетсиозных антигенов. С помощью этой реакции удается выявлять антитела уже на второй неделе заболевания.
Лечение
Для лечения марсельской лихорадки применяют антибиотики тетрациклинового ряда. Применение этих антибиотиков связано с их способностью подавлять рост риккетсий, что способствует успешному развитию защитных механизмов организма.
В основном лечение носит симптоматический характер, и выздоровление больного зависит от развития специфического иммунитета. Антибиотики применяются на всем протяжении лихорадочного периода.
Меры борьбы в эндемических очагах сводятся к тщательному обследованию собак с целью немедленного уничтожения клещей.