Скарлатина
Скарлатина – это инфекционное заболевание, которое характеризуется наличием ангины, лихорадкой, появлением на коже густой розовой мелкоточечной или мелкопятнистой сыпи. Скарлатина представляется своеобразной в том отношении, что зачастую после периода полного здоровья в течение 2-3 недель вспыхивают последовательные заболевания, клинически ничего общего не имеющие с первоначальной формой болезни. Заболевание вызывается гемолитическим стрептококком группы А.
Содержание статьи:
Симптомы и течение скарлатины
Клиника скарлатины представляет необыкновенно пеструю и разнообразную картину как в отношении течения болезни в остром периоде, так и в отношении многочисленных осложнений.
Что касается инкубационного периода, то он обычно бывает продолжительностью в 2-7 дней, хотя, несомненно, встречаются случаи и с 24-часовым скрытым периодом. Уже в этом периоде можно отметить признаки легкого недомогания, познабливание, потерю аппетита.
Неосложненная скарлатина средней тяжести протекает следующим образом. Заболевание развивается сразу, температура быстро и резко повышается, больные жалуются на общую слабость, недомогание, головную боль, к этому часто присоединяется упорная рвота, которая, впрочем, спустя сутки прекращается. В зеве уже в первые часы отмечается отек и краснота слизистой. Краснота занимает область миндалин, дужки, мягкое небо и особенно выражена на язычке; иногда она отделяется резкой границей от нормальной слизистой твердого неба. В центре мягкого неба может быть заметна мелкоточечная сыпь. Миндалины или гиперемированы, или, кроме того, покрыты серовато-желтыми пленками, носящими островчатый, реже сплошной характер. Изменения в зеве вызывают болезненные ощущения, особенно при глотании, которое в некоторых случаях благодаря невыносимой боли становится невозможным в течение 2-3 дней. Подчелюстные железы увеличены и чувствительны при ощупывании, могут быть увеличены и все железы периферии.
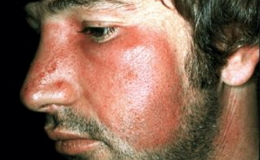
Сыпь на коже заметна уже спустя 6-12 часов после появления болезненных симптомов. Высыпание начинается с шеи и очень быстро, в течение нескольких часов, распространяется на грудь, спину, верхние конечности, живот и ноги. Иногда сыпь заметна и на лице – впереди уха, в области висков и щек; на последних краснота бывает не мелкоточечной, а сплошной. Нос, подбородок и верхняя губа остаются нормального цвета (циркуморальная бледность) и таким образом имеется резкий контраст между яркой краснотой щек и бледностью окружности рта, что характерно для скарлатины и сразу бросается в глаза. Сыпь, хотя часто занимает все туловище, может локализоваться и в определенных только областях. Особенное предпочтение она оказывает животу, паховым областям и внутренней поверхности бедер. При появлении сыпи, особенно в легких случаях, больные часто жалуются на зуд.
Нормально развитая сыпь розового или красноватого цвета, но высыпание не имеет вида сплошной красноты, как при роже; краснота представляется пестрой, неравномерной. Сыпь в начале состоит из мелких (с булавочную головку или просяное зерно) розовых пятнышек, тесно сидящих друг возле друга на бледно-розовом фоне или на нормально окрашенной коже. Количество пятнышек быстро увеличивается, они темнеют, принимают красный оттенок, иногда становятся пурпурно-красного цвета. Важно отметить, что краснота остается по-прежнему неравномерной, на розовом фоне имеются красные пятнышки, что особенно заметно, если придавить кожу пальцем: по отнятии его на бледном участке появляются сначала отдельные красные пятнышки, а затем восстанавливается и розовый фон. Вообще сыпь и особенно точечный или мелкопятнистый ее характер наиболее резко выражены на внутренней поверхности конечностей и в паховых областях. Благодаря гиперемии и набуханию кожных фолликулов нередко пятнышки слегка выступают над уровнем кожи, которая на ощупь становится шероховатой, напоминая шагреневую или куриную кожу.
Если имеется выраженная серозная инфильтрация клетчатки, то кожные покровы представляются набухшими, как бы отечными; одутловатость эта особенно заметна на лице, кистях и половых органах.
Сравнительно часто в местах с нежной кожей, в локтевых, паховых и коленных сгибах, а иногда и по всему телу можно наблюдать точечные геморрагии, являющиеся результатом изменений стенок мелких сосудов и не имеющие плохое прогностическое значение.
У большинства больных отмечается желтоватая окраска кожи. Она затушевывается скарлатинозной сыпью, но легко обнаруживается, если вызвать местную анемию давлением, лучше всего стеклянным тонким шпателем.
Повышенная температура, сыпь и изменения в зеве — это три основных симптома скарлатины, которые держатся в течение 5-7 дней. В этот период времени у больных наблюдается значительная слабость, угнетение или, наоборот, бред и возбуждение. К концу недели сыпь начинает бледнеть в такой последовательности, в какой она высыпала, гиперемия в зеве уменьшается, налеты сходят и температура падает – чаще постепенно, в редких случаях – критически. Побледневшая сыпь может быть заметна еще несколько дней после исчезновения лихорадки. В это время, а иногда значительно позже, развивается шелушение кожи.
Отклонения и осложнения
Наряду с только что описанной формой средней тяжести, к которой относится большинство случаев, встречаются легкие формы, при которых симптомы скарлатины выражены очень слабо и общее состояние нисколько не страдает. В зеве имеется незначительная краснота, температура представляется субфебрильной, повышена иногда только в течение нескольких часов или лихорадки может даже не быть. Сыпь легко просматривается окружающими, так как выражена неясно, нежно розового цвета, покрывает чаще не всю поверхность тела, а определенные участки – паховые области и внутреннюю поверхность бедер. Спустя 1-2 дня все симптомы могут исчезнуть.
Токсическая скарлатина (тяжелая форма) характеризуется резко выраженными явлениями со стороны ЦНС и быстро наступающим упадком сердечной деятельности, ведущими к смертельному исходу через 3-4 дня или даже 36-40 часов. Заболевание развивается остро, начинается с упорной рвоты, иногда судорог и даже симптомов менингизма. Спустя несколько часов больной имеет вид тяжело отравленного, впадает в бессознательное, иногда коматозное состояние. У других, наоборот, имеется сильнейшее возбуждение, бред, бессонница. Пульс учащен, слабого наполнения, аритмичен, конечности холодны, роговицы тусклые, конъюнктивы гиперемированы. Сыпь может появиться спустя несколько часов, она интенсивно красного цвета, с цианотическим оттенком. Чаще, однако, высыпание становится заметным только за несколько часов до смерти, оно слабо выражено на коже живота, нижних конечностей и в подмышечной области. В зеве могут быть характерные изменения, свойственные скарлатине, что облегчает диагноз, особенно при наличии эпидемии, или поражение зева представляется в виде ничтожной красноты миндалин, дужек, и язычка. Если в последнем случае имеется запоздавшее и скудное высыпание на коже, то диагноз может представиться затруднительным.
Другая форма скарлатины, также протекающая тяжело, носит название септической. В этих случаях с самого начала или несколько позже развивается острое или чаще затяжное септическое состояние с разнообразными местными осложнениями. Обычно отмечаются воспаления некротического характера в области зева и соседних полостей, поражение лимфатических шейных желез и метастатические заболевания серозных оболочек (плевриты, артриты, эндокардиты).
• Сыпь
Со стороны сыпи имеются отклонения, в смысле распознавания имеющие несомненное значение. У некоторых больных, наряду с нормальной сыпью, на шее, груди и сгибательных поверхностях конечностей выступают многочисленные, очень мелкие (меньше булавочной головки) беловатые или желтоватые пузырьки, наполненные серозной жидкостью. Если красные пятнышки резко выступают над уровнем кожи и принимают вид папул, что особенно заметно на тыле кистей и на голенях, то такая форма высыпания называется скарлатина папулёзная. При папулёзной скарлатине сыпь состоит не из мелких пятнышек, а из довольно крупных розовых пятен различной величины, неправильной формы, разделенных участками нормальной кожи. Сыпь похожа на коревую, но отличается тем, что на коже всегда находятся места с типичной мелкоточечной краснотой.
В отношении времени появления сыпи можно также отметить некоторые отклонения. В нормальных случаях она заметна в течение первых суток, но может появиться через 3-4 дня и даже спустя неделю.
Большое значение в эпидемиологическом отношении представляют случаи скарлатины без сыпи – стертая скарлатина. Заболевают ей преимущественно взрослые и дети старшего возраста, редко маленькие. Болезнь начинается остро, резким повышением температуры, рвотой, недомоганием, болью в зеве, припуханием и болезненностью шейных желез. Поражение зева имеет вид катаральной, реже некротической ангины. Течение обычно благоприятное, спустя несколько дней температура падает и наступает выздоровление.
• Шелушение
Время его появления, а также продолжительность и распространенность бывают различны. Можно считать почти правилом, что чем интенсивнее сыпь, тем раньше, обильнее и более распространенным бывает шелушение. В среднем оно появляется спустя неделю после начала заболевания, в некоторых случаях через 2 и даже 3 недели и продолжается в течение 4-5 недель. Иногда оно затягивается до 2-2,5 месяцев, если кожа на одном и том же месте сходит повторно. Сравнительно часто это бывает на ладонях и подошвах. При милитарной скарлатине шелушение начинается очень рано, как только подсыхают пузырьки, то же наблюдается при резко выраженной сыпи, когда кожа начинает сходить при наличии еще красноты на теле. При scarlatina frusta схождение кожицы наступает поздно, через 3-4 недели, и особенно заметно на ладонях. Если сыпь была выражена слабо, шелушение может отсутствовать или носит мало заметный отрубевидный характер. Начинается оно вообще с тех мест, где раньше появилась сыпь, т. е. с шеи, и последовательно распространяется книзу. На пальцах рук оно представляется наиболее постоянным и характерным симптомом. На ладонях, пальцах и подошвах эпидермис обычно сходит большими пластами, на остальных местах – мелкими чешуйками, хотя после интенсивно выраженной сыпи схождение больших кусков может быть и на туловище. На лице чешуйки всегда малы, едва заметны.
Начало шелушения очень типично, на коже замечается появление небольших круглых шелушащихся островков, увеличивающихся по периферии и сливающихся друг с другом. В диагностическом отношении означенный ход шелушения имеет большое значение, так как встречается почти исключительно при скарлатине.
• Ангина
Степень поражения зева не всегда зависит от тяжести скарлатинозного процесса. В молниеносных смертельных случаях в зеве может быть на лицо только гиперемия слизистой и в то же время при легко протекающей скарлатине наблюдаются дифтероидные налеты, сплошь окутывающие всю область зева. В общем, однако, можно сказать, что чем тяжелее скарлатина, тем поражение зева выражено резче и тем скорее можно ожидать развития изменений деструктивного характера. При легкой форме ангина может отсутствовать.
Различают три формы скарлатинозной ангины. В легких случаях, а также при scarlatina frusta, в области зева обычно имеются явления катаральной ангины: слизистая гиперемирована, огненно-красного цвета, немного отечна, железы у углов нижней челюсти слегка увеличены и болезненны. Краснота в первые часы заболевания локализуется в центре мягкого неба, у основания язычка, на покрасневшей слизистой часто заметны темно-красные мелкие пятнышки, иногда точечные петехии, тесно сидящие друг возле друга. Спустя несколько часов мелкоточечная краснота становится сплошной и распространяется на язычок, миндалины, дужки, мягкое небо, заднюю стенку глотки, отделяясь резкой границей от твердого неба. Такое же резкое отграничение красноты имеется у входа в пищевод и гортань.
Отличительными особенностями этой ангины является мелкоточечная или мелкопятнистая краснота в центре мягкого неба, которая часто может решить диагностику сомнительной скарлатины в первые часы заболевания, так как спустя сутки она исчезает; в редких случаях она держится 2-3 суток. Ярко-красный цвет слизистой и ясная граница красноты не вполне доказательны, они наблюдаются, хотя и редко, при ангинах не скарлатинозного происхождения.
Вторая форма – лакунарная ангина, чаще сопутствует скарлатине легкой или средней силы. При осмотре зева на миндалинах замечаются желтоватые или сероватые пробочки или ограниченные налеты, выступающие из отверстия лакун. Миндалины увеличены, гиперемированы. Налеты или довольно плотны и отделяются с трудом, или, наоборот, представляются рыхлыми, слизисто-гноевидными и легко снимаются даже кисточкой. В сущности, эта форма является уже переходом к дифтероидному поражению, причем экссудат выпотевает не на поверхности миндалин, а в глубине лакун, из отверстия которых выступает некротизированная в связи с образованием экссудата слизистая.
Патологоанатомически третья форма ангины сопровождается уже тяжелыми структурными изменениями в тканях. Процесс начинается чаще с миндалин, на поверхности которых появляются налеты, имеющие склонность к распространению на соседние участки и органы. Поражение зева, хотя клинически имеет некоторое сходство с дифтерией, тем не менее, отличается как по течению, так и по анатомической картине и носит название скарлатинозного дифтероида или некротической ангины. В основе его имеется прогрессирующий коагуляционный некроз (мортификация), распространяющийся с поверхности вглубь тканей. Наряду с этим заметны и воспалительные изменения в виде отека, нередко значительного, гиперемии слизистой и болезненности. От дифтерийного данный процесс отличается по почти полному отсутствию в налетах фибрина. Грязно-серые или желтовато-серые налеты на миндалинах, которые наблюдаются у скарлатинозных, при микроскопическом исследовании представляют некроз слизистой оболочки, в котором имеются массы из дегенерированного эпителия, скопления лейкоцитов и бактерии. Из этого следует, что на поверхности миндалин образуются не пленки или перепонки, как раньше предполагали, а скорее струп, как выражение некроза слизистой.
В начальной стадии в слизистой и подслизистой обнаруживается быстро свертывающийся, по большей части геморрагический экссудат, который некротизирует пропитываемые им ткани и, проникая глубже, может вызвать омертвение всех без исключения встречающихся по пути тканевый элементов, как мышц, лимфатических желез, кожи, костей и даже эластических волокон с последующими глубокими изъязвлениями, оставляющими после себя обширные рубцовые изменения и потери вещества. Распространяясь на шейную клетчатку и лимфатические железы, дифтероидное воспаление подвергает их не только коагуляционному некрозу, но в дальнейшем способствует развитию гнойного расплавления тканей и даже влажной гангрены. Микроскопическое исследование обнаруживает как в поверхностных некротических участках, так и в глубоких огромные скопления стрептококков, которые находятся также в кровеносных и в лимфатических сосудах, образуя в их просвете настоящие пробки.
Клинически симптомы дифтероидной ангины выражаются в том, что в зеве, обычно на миндалинах, появляются сероватые или желтоватые налеты, снимающиеся с трудом. Налеты образуются или в первые дни болезни или, что бывает чаще, спустя 3-4 дня и даже позже. До их появления состояние больных может быть удовлетворительным, сыпь начинает бледнеть, температура падает. С обострением же процесса в зеве снова наблюдается подъем температуры и в дальнейшем устанавливается лихорадка постоянного типа или температура становится неправильной. При осмотре зева на миндалинах отмечается появление налетов, ограниченных пояском гиперемированной слизистой. Одновременно припухают небные дужки, язычок, мягкое небо. Дыхание, в особенности у маленьких детей, становится стерторозным, речь гнусавой, изо рта выделяется много вязкой слизи. При благоприятном течении, если некроз носит поверхностный характер и захватывает только ближайшие участки, спустя неделю или две температура постепенно падает и налеты начинают отделяться, оставляя после себя поверхностные язвочки, быстро подживающие без образования рубца. Если омертвение неудержимо распространяется дальше по поверхности слизистой, то налеты покрывают не только всю область зева, но переходят в носоглотку и в полость носа, из которого появляются обильные, розовато-желтые гноевидные выделения, разъедающие кожу вблизи ноздрей.
Изъявленная поверхность кожи нередко также покрывается дифтероидными налетами. Обильное гнойное истечение из носа служит признаком того, что в носоглотке и в носу на почве некроза образовались обширные изъязвления слизистой. Часто у углов рта заметны трещины с дифтероидными пленочками, при подсыхании превращающимися в буроватые корочки. В дифтероидный процесс вовлекаются и железы шеи, они припухают, становятся болезненными и образуют иногда объемистые твердые опухоли, позже нагнаивающиеся (септическая скарлатина). При некротизации глубоко лежащих тканей наблюдается разрушение миндалевидных желез, частичная потеря язычка, перфорация мягкого неба и пр. Следует отметить, что в стадии выздоровления такого рода изъязвления подживают необыкновенно быстро.
Если дифтероидное воспаление переходит на гортань, то образующиеся налеты на слизистой в связи с инфильтрацией складок и отеком могут вызвать стеноз гортани с симптомами, напоминающими круп.
Исходом дифтероида без лечения антибиотиками может быть или выздоровление, иногда только спустя 3-4 недели, или развитие сепсиса, который ведет обычно к смертельному исходу. В очень редких случаях больные погибают от кровотечения, если в некротический процесс вовлекается стенка артерии. Даже при легком течении дифтероидного воспаления очищение слизистой от налетов происходит медленно, в течение недель, причем больной не гарантирован от внезапных обострений, ведущих к тяжелым и длительным осложнениям.
Редко наблюдающийся переход дифтероида на Гайморову полость может повлечь за собой омертвение ее костных стенок.
• Температура
При нормально протекающей скарлатине температура повышается сразу, держится повышенной без больших колебаний в течение 5-7 дней и затем падает постепенно, литически. При легком течении лихорадка может быть эфемерной, в тяжелых случаях она затягивается до 10-15 суток. Ход температуры меняется в зависимости от осложнений, при существовании нагноительного процесса тип лихорадки становится послабляющим.
Случается, что, несмотря на побледнение сыпи и исчезновение ангины, температура держится повышенной в течение 2-3 и более недель при отсутствии каких-либо изменений в органах. При этой так называемой последовательной лихорадке бросается в глаза и в диагностическом отношении имеет значение хорошее самочувствие больных.
• Лимфадениты
Лимфатические железы в остром периоде скарлатины припухают не только на шее, но вообще на периферии. Спустя несколько дней шейные железы возвращаются к нормальному своему состоянию или развитие процесса в железе идет дальше.
Различают доброкачественную и злокачественную форму лимфаденита. Нужно заметить, что не всегда степень развития и характер поражения железистой ткани зависит от интенсивности воспаления зева, хотя вообще дифтероидная ангина чаще сопровождается тяжелыми изменениями в железах, вызывая в них не только явления гиперплазии, но и разрушения тканевых алиментов.
Доброкачественный лимфаденит может появиться как в первые дни болезни, так и в стадии выздоровления, иногда спустя 2-3 недели после падения температуры. Железа припухает большей частью остро, становится болезненной, одновременно повышается температура. Спустя 2-3 дня острые явления стихают, температура понижается или становится даже, нормальной и в дальнейшем увеличение железы развивается медленно, постепенно, в течение недели и больше. О доброкачественности лимфаденита судят на основании того, что железа на ощупь бывает довольно твердой консистенции, с резкими контурами, процесс не переходит на окружающую клетчатку или в ней имеется только незначительный отек и, наконец, общее состояние страдает мало. В ткани железы обнаруживаются только явления острой гиперплазии. Исходом доброкачественного лимфаденита может быть постепенное рассасывание или развитие нагноения, но и в последнем случае заболевание остается местным и к общему заражению не ведет. В гное, как правило, определяются стрептококки. О начале нагноения судят по появлению красноты и отека кожных покровов, позже определяется и флюктуация. Особенно часто воспаляются железы у углов нижней челюсти, откуда процесс может перейти на соседние железы, лежащие под грудино-ключично-сосцевидной мышцей, а также на затылочные, что ведет к образованию больших плотных опухолей.
Злокачественная форма, прежде всего, отличается от предыдущей тем, что помимо желез в процесс вовлекается и окружающая клетчатка, и в результате образуются не отдельные опухоли, а плотная инфильтрация всей поверхности шеи или ее половины, в зависимости от одностороннего пли двустороннего поражения желез. В таких случаях наблюдается огромная опухоль, синевато-розового цвета, тестоватой или чаще очень твердой консистенции, в виде подушки опоясывающую всю переднюю область, распространяясь до середины грудины. При патологоанатомическом исследовании кожа представляется в состоянии отека, подкожная клетчатка обильно пропитана желатинозным экссудатом, местами кровью, инфильтрирована гноем; железы, расположенные глубже, резко увеличены, в состоянии сухого некроза или железистая ткань размягчена, усеяна геморрагиями, содержит много детрита, клеточные элементы железы в состоянии жирового перерождения. Повсюду в болезненно измененных участках встречается огромное количество стрептококков. При дальнейшем течении процесса ткани подвергаются гангренозному распаду, и при вскрытии находят грязно-серую маркую зловонную массу, содержащую остатки распавшихся тканевых элементов.
Таким образом, злокачественная форма представляет собой форму флегмоны, при которой на первый план выступают явления студенистого отека и некроза тканевых элементов, нагноительный же процесс не достигает обычной для флегмон степени развития, а выражен очень слабо. Опухоль шеи в первые дни представляется на ощупь твердой, позже на коже появляются темно-фиолетовые участки, опухоль принимает более мягкую консистенцию благодаря гангренозному распаду желез и подкожной клетчатки, а иногда и мышц. Злокачественные лимфадениты без должного лечения обычно ведут к смертельному исходу вследствие быстро развивающейся пиемии. Если болезнь принимает благоприятное течение, в окружности омертвевших масс начинается обильное нагноение, пораженные гангреной ткани выделяются вместе с гноем, а на коже шеи часто остаются обширные дефекты.
• Заболевание ушей и сосцевидного отростка
Частым и серьезным осложнением скарлатины является поражение ушей, особенно охотно развивающееся при наличии некротического процесса в зеве. Различают две формы заболевания:
1) острый отит, свойственный вообще инфекционным болезням;
2) дифтероидный, или некротизирующий, отит, специфический для скарлатины.
При обеих формах воспаление из зева распространяется по Евстахиевой трубе, переходит на среднее ухо и часто ведет к прободению барабанной перепонки. Особенного внимания заслуживает вторая форма отита ввиду того, что воспаление носит характер коагуляционного некроза, производит глубокие разрушения в среднем ухе и, распространяясь на клетки сосцевидного отростка, вызывает омертвение костной ткани. При отсутствии своевременной оперативной помощи, несмотря иногда на свободный отток гноя из среднего уха, легко происходит переход нагноения на синусы и мозговые оболочки с последовательным развитием тромбоза синусов, менингита и пиемии, в более редких случаях – абсцесса головного мозга.
• Осложнения со стороны глаз
В остром периоде скарлатины, чаще при тяжелом течении, можно отметить выраженную гиперемию конъюнктив, иногда так же резко, как и при кори. С падением температуры гиперемия быстро исчезает.
Более серьезным является дифтероидное поражение, которое, локализуясь на веках, вызывает разрушение их, роговой оболочки и ведет к атрофии глаза.
• Поражение суставов
Заболевания суставов в течение скарлатины чаще носят характер серозных синовитов, в более редких случаях развиваются гнойные артриты.
Серозные синовиты встречаются в конце первой или в начале второй недели. Заболевает сначала один, а спустя короткое время и другие суставы. Иногда синовит протекает легко, больные жалуются только на боль при давлении или движениях, температура остается нормальной. В других случаях появляются сильные боли, суставы заметно припухают и лихорадочное состояние может затянуться на 8-10 дней. Преимущественно поражается лучезапястный сустав, реже тазобедренные, коленные и, наконец, пальцы. Течение такого синовита всегда благоприятное, спустя неделю, а иногда и раньше все симптомы без терапевтического вмешательства исчезают.
Гнойные артриты осложняют тяжелую скарлатину, особенно если она сопровождается дифтероидом зева. В сущности, появление их является одним из симптомов развившейся уже пиемии. Воспаление всегда протекает в тяжелой форме, с сильными болями, с быстро развивающейся припухлостью сустава, достигающей в короткое время значительных размеров. Покрывающая сустав кожа представляется покрасневшей и отечной. Общее состояние резко ухудшается, появляется нередко бред, температура носит ремитирующий характер. Пункция обнаруживает присутствие серозно-гнойной или гнойной жидкости, содержащей стрептококка, который может быть выкультивирован и из крови.
• Органы пищеварения
Частым симптомом в начальном периоде скарлатины является рвота, особенно у детей. Отличается она обычно своим упорством, утомляет больных, но, как правило, спустя сутки или двое прекращается. Симптом этот наблюдается не только в тяжелых, но и в легких случаях болезни и имеет определенное диагностическое значение, особенно при наличии эпидемии. Со стороны кишечника у скарлатинозных особых осложнений не бывает, иногда только у маленьких детей в остром периоде развивается сильный понос с зеленоватыми зловонными испражнениями.
Очень важными в практическом отношении нужно признать изменения со стороны языка. В первые дни он покрыт белым налетом, как у большинства лихорадящих; спустя 2-3 дня благодаря схождению поверхностного слоя эпителия язык начинает очищаться с кончика и краев и на 4-5 день представляется красно-малинового цвета с резко увеличенными нитевидными сосочками, сохраняя такой вид с неделю и дольше. Малиновый язык у больного дает возможность поставить безошибочно диагноз скарлатины даже при отсутствии сыпи, но, к сожалению, этот признак не всегда бывает выраженным.
• Изменения в дыхательных органах
У скарлатинозных больных они бывают сравнительно редко. Воспалительные процессы в легких чаще развиваются по типу лобулярных пневмоний, по большей части вызываемых стрептококком.
Что касается поражений плевры, то в остром периоде скарлатины экссудаты бывают серозного характера, позже – гнойного, причем в гною обнаруживается стрептококк, обычный спутник скарлатинозных осложнений.
• Кровеносная система
В начале скарлатины пульс, особенно у детей, более учащен, чем это соответствует температуре; частота ударов может доходить до 160-180, не вызывая опасений у врача, если, конечно, не имеется симптомов, указывающих на развивающийся коллапс (слабое наполнение пульса, цианоз, похолодание конечностей).
При тяжелом течении скарлатины, помимо учащения и неправильности пульса, констатируется расширение сердца, ослабление толчка, глухие тоны, иногда исчезновение первого тона, систолический шум у верхушки. Все эти симптомы находятся в зависимости от развивающегося острого миокардита, который у большинства проходит бесследно, если больной подвергнут строгому и продолжительному постельному режиму.
Со стороны сердечной сорочки изменения при скарлатине бывают редко, причем сухие перикардиты встречаются в общем чаще, чем экссудативные.
Чаще приходится иметь дело со скарлатинозными эндокардитами, особенно когда развивается стрептококковая пиемия или септицемия в связи с дифтероидом зева. Эндокардиты отличаются злокачественным течением и вызывают глубокие разрушения клапанов.
• Нервная система
Даже легкие формы скарлатины могут сопровождаться припадками со стороны ЦНС. У маленьких детей, иногда даже до высыпания, появляется бред, реже судороги и симптомы менингизма.
В случаях легких и средней тяжести жалобы больных сводятся к головной боли, бессоннице. Тяжелые случаи протекают или при явлениях сильного возбуждения, судорог и непрерывного бреда, или больные впадают в сопорозное и даже коматозное состояние.
• Изменения со стороны почек
В первый период скарлатины до падения температуры и исчезновения сыпи у большинства больных в моче определяется в небольшом количестве белок и скудные гиалиновые цилиндры. Клубочки остаются нормальными и моча эритроцитов не содержит. Эта альбуминурия и цилиндрурия являются единственными клиническими симптомами мутного набухания почечного эпителия. Другими словами, имеется первый период нефроза, который вызывается почти каждой тяжелой инфекцией, сопровождающейся повышенной температурой. Этот легкий фебрильный нефроз быстро проходит после падения температуры, причем развития водянки и уремии никогда не наблюдается.
Более серьезным и притом последовательным заболеванием при скарлатине являются нефрит и нефрозо-нефрит, частота которых широко колеблется в зависимости от характера эпидемии. Вообще воспалением почек заболевают около 10% скарлатинозных, по большей части в период от 10 до 20 дня. Бывают случаи, правда редкие, когда процесс развивается спустя 4 недели и позже.
В отношении гломерулонефритов различают разлитую и гнездную форму поражения. При разлитой воспаляется большинство клубочков, изменения же в эпителии мочевых канальцев не достигают большого распространения. Картина воспаления носит резкий геморрагический характер, который при других инфекциях выражен вообще значительно слабее. Нормальная функция клубочков нарушена благодаря поражению их сосудистых стенок, что ведет к кровоизлияниям в полость Баумановых сумок. В полости сумок кроме эритроцитов можно обнаружить еще лейкоциты и свернувшийся белок. Мочевые канальцы содержат кровь, кровяной детрит, гиалиновые, зернистые, восковидные цилиндры и отслоившийся почечный эпителий, по большей части подвергшийся зернистому и жировому перерождению. Дегенерация эпителия канальцев констатируется преимущественно там, где поражен соответствующий клубочек. Таким образом, изменения в канальцах являются вторичными, в зависимости от заболевания клубочков. Интерстициальные изменения сводятся к круглоклеточной инфильтрации вокруг клубочков, иногда достигающей значительных размеров, и к наличию кровоизлияний. Легкое течение нефрита бывает в том случае, если воспаление захватывает только часть клубочков, остальные же остаются нормальными. Такая форма носит название гнездного гломерулонефрита. Количество белка, крови и других форменных элементов в этом случае бывает меньше.
Течение скарлатинозного нефрита и нефрозо-нефрита отличается большим разнообразием. Клинически эти формы различаются тем, что при первой отеки выражены слабо, при второй они могут достигать значительных размеров. Анализ мочи, особенно количество белка и форменных элементов, также дает данные для постановки диагноза. В остальном оба заболевания протекают сходно.
Патологоанатомические изменения
При нормально протекающей скарлатине изменения локализуются преимущественно в кожных покровах и лимфатической системе. Сыпь после смерти обычно мало заметна, теряет свои особенности, так что распознается иногда с трудом. При микроскопическом исследовании в захваченных сыпью участках кожных покровов изменения носят острый воспалительный характер. В коже наряду с резким расширением сосудов замечается образование клеточно-геморрагического, реже серозного или мелкоклеточного экссудата; клетки экссудата состоят главным образом из нейтрофильных лейкоцитов, расположенных рядами особенно по ходу маленьких вен. Воспалительные изменения в коже носят очаговый характер, локализуясь преимущественно в окружности волос. В процессе наблюдается развитие двух стадий. В первой (стадии экссудации) – выступивший из сосудов экссудат проникает в верхние слои кожи, причем, поступая в эпидермис, он вызывает образование в нем микро- или макроскопических пузырьков. Ткань кожи и клеточные элементы представляются набухшими, как бы пропитанными жидкостью. Во второй стадии (шелушения) происходит отделение эпидермиса, пропитанного экссудатом.
Заметному изменению при скарлатине подвергается лимфатическая система, в которой обнаруживаются явления резкой гиперплазии. Сильно увеличены и гиперемированы миндалины и фолликулы глотки, одновременно имеется и катар слизистой. Процесс гиперплазии выражен и в периферических железах, а именно шеи, затылка, подмышечных, паховых, а также в глубоколежащих мезентериальных, перипортальных, в кишечных фолликулах и в Пейеровых бляшках. Селезенка обычно увеличена. Часто встречающаяся одновременно со скарлатинозной сыпью желтушная окраска кожи, возможно, зависит отчасти от сдавления желчных путей увеличенными перипортальными железами.
В сердце нередко уже в первые дни болезни констатируются явления интерстициального миокардита с ясно выраженной круглоклеточной инфильтрацией. Мышечные волокна страдают сравнительно мало, в них заметны иногда явления дегенерации.
Очень важными для понимания некоторых клинических симптомов представляются изменения в вегетативной нервной системе. При септической скарлатине в симпатических ганглиях имеются тяжелые дегенеративные изменения ганглиозных клеток, а в нервных волокнах часто заметны явления распада. Кроме того, в ганглиях встречаются воспалительные инфильтраты, кровоизлияния, а также тромбоз сосудов.
Реакция со стороны крови выражается в следующем. До появления сыпи уже увеличивается число лейкоцитов, в разгар же болезни оно доходит до 20 тыс. в 1 кв. мм. В стадии выздоровления лейкоцитоз еще существует, хотя постепенно исчезает. Увеличение числа шариков относится главным образом за счет нейтрофилов. С первых дней высыпания увеличивается и число эозинофилов, которое в дальнейшем, особенно после побледнения сыпи, достигает 20% и более. Типично для скарлатины одновременное увеличение нейтрофилов и эозинофилов, обычно не встречающееся при инфекционных процессах, так как между означенными элементами в этом отношении как бы существует антагонизм. В легких случаях увеличение эозинофилов отсутствует.
Если к скарлатине присоединяется какое-либо осложнение воспалительного характера, то это также сказывается в смысле усиления лейкоцитоза.
Диагностика
Скарлатина диагностируется на основании характерной клинической картины заболевания, и, кроме того, стрептококки группы А можно обнаружить в мазках из горла с помощью экспресс-тестов. Лабораторные тесты показывают: увеличение количества эозинофилов, СОЭ и АСО.
Скарлатину следует дифференцировать от следующих заболеваний:
• болезнь Кавасаки;
• корь;
• краснуха;
• стафилококковая инфекция;
• синдром токсического шока.
Лечение
Лечение скарлатины является преимущественно фармакологическим. Используются антибиотики в течение, как правило, десяти дней. После нескольких дней приема антибиотиков симптомы скарлатины могут исчезнуть, но это не значит, что можно прекратить их прием.
Течение заболевания должно контролироваться врачом, чтобы избежать опасных осложнений. Люди, которые переболели скарлатиной, имеют постоянный иммунитет к этой болезни. Тем не менее, примерно у 1-4% людей иногда диагностируется повторное заболевание. Это объясняется наличием различных типов эритрогенных токсинов.
Помимо медикаментозного лечения скарлатины показан постельный режим, диета из жидкой или полужидкой пищи, витамины.