Туберкулезная волчанка
Туберкулезная волчанка – это особая форма хронического туберкулеза кожи, при которой, вследствие проникновения туберкулезных бацилл в поверхностные слои кожи, образуются клинически своеобразные ограниченные инфильтраты, так называемые волчаночные узелки.
Содержание статьи:
Причины и механизмы возникновения
Туберкулезная волчанка обусловливается внедрением туберкулезных бацилл в кожу и представляет, следовательно, особую клиническую форму туберкулезного поражения кожи. Бесспорными доказательствами этого служат микроскопические данные, которые показывают, что волчаночная ткань представляет типичный туберкулезный характер с несомненными, хотя и очень скудными, туберкулезными бациллами, далее присутствие туберкулезных бацилл в секрете волчаночных язв кожи и слизистых оболочек.
Что касается того, каким образом туберкулезные бациллы попадают в кожу, т. е. каким образом возникает волчанка, то это возможно различным путем, а именно:
• Путем заражения извне туберкулезными бациллами организма, свободного от туберкулеза. Этот способ происхождения туберкулезной волчанки является наиболее частым. За это говорит прежде всего упомянутая локализация волчанки на лице и конечностях, чаще на правой верхней конечности, притом в форме одного или очень немногих очагов, которые увеличиваются без образования новых очагов. В целом ряде случаев туберкулезнаяволчанка представляет единственное проявление туберкулеза. Если в других случаях констатируются еще другие туберкулезные процессы в организме больного, то все-таки можно признать, что они развились вторично вследствие заноса заразного начала из первичного волчаночного очага.
• Реже наблюдается развитие туберкулезной волчанки гематогенным путем, причем из какого-либо скрытого туберкулезного очага, большей частью в лимфатических железах или кости, в кожу заносятся в небольшом количестве туберкулезные бациллы, которые размножаются и ведут к развитию волчанки. Соответственно способу развития эта форма туберкулезной волчанки характеризуется тем, что при ней нет типичной локализации, а многочисленные волчаночные очаги рассеяны на коже головы, туловища, конечностей и что в то время как эти очаги постепенно увеличиваются, образуются новые, тоже постепенно увеличивающиеся очаги. В подобных случаях волчанка развивается уже не первично, а вторично.
• Вторичная туберкулезная волчанка может развиться путем дальнейшего распространения заразного начала в определенной области. Это бывает в тех случаях, когда на месте замкнутого и расположенного в глубине туберкулезного фокуса (железа, сустав, кости) развивается волчанка кожи.
Симптомы и формы туберкулезной волчанки
 Волчанка представляет чрезвычайно разнообразные клинические формы, которые все слагаются из одних и тех же первичных образований, волчаночных узелков, и клиническое разнообразие которых находится в связи с обилием узелков, их густотой, большим или меньшим числом пораженных ими слоев, так как от этого зависит дальнейшая судьба и течение волчаночного инфильтрата.
Волчанка представляет чрезвычайно разнообразные клинические формы, которые все слагаются из одних и тех же первичных образований, волчаночных узелков, и клиническое разнообразие которых находится в связи с обилием узелков, их густотой, большим или меньшим числом пораженных ими слоев, так как от этого зависит дальнейшая судьба и течение волчаночного инфильтрата.
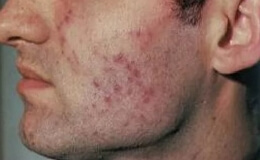
Первичное образование, волчаночный узелок, представляет лежащий в уровне кожи инфильтрат, величиной с большую булавочную головку, желтовато-бурого или красновато-бурого цвета, напоминающего цвет яблочного желе. Инфильтрат этот имеет большей частью круглую или кругловатую форму; редко неправильно зазубренные контуры, кожа на месте его не изменена или несколько более лоснится. Инфильтрат не определяется ощупыванием ни при проведении по нем пальцем, ни при собирании кожи в складку, так как он имеет очень мягкую консистенцию, более мягкую, чем окружающая здоровая кожа. Это видно уже из того, что головка зонда легко проникает сквозь эпидермис в инфильтрат.
Волчаночный узелок с течением времени постепенно увеличивается и около него появляются 2-3 подкожных инфильтрата, которые сливаются в кругловатую бляшку, величиной с горошину. При продолжительном существовании бляшек эпидермис на месте их начинает шелушиться в виде тонких легко отделяющихся чешуек. При распространении по периферии наступают в центре регрессивные изменения. Центр бледнеет и остается легкая, часто едва заметная атрофия и складчатость кожи. При этом распространение по периферии может происходить уже не равномерно, а в форме извилин. На поверхности бляшек может наступить легкий распад с образованием корок наподобие устричной раковины.
Плоские формы туберкулезной волчанки встречаются не очень часто. Обыкновенно отдельные волчаночные инфильтраты увеличиваются не только по плоскости, но и ввысь. Редко уже очень свежие инфильтраты куполообразно возвышаются над поверхностью кожи и представляются в виде желто-бурых, просвечивающих узелков, величиной от булавочной головки до горошины. Чаще это наблюдается при более старых инфильтратах. При этом тоже наблюдается шелушение или образование корок на поверхности, а в центре обратное развитие с ясной атрофией кожи. Распространение ввысь и большей частью также на большую глубину и распространение по периферии могут быть еще больше, так что образуются узлы желто- или буро-красного цвета, с гладкой или бугристой поверхностью и резкими границами, покрытые еще нормальным или шелушащимся в виде пластинок эпидермисом; узлы эти имеют своеобразно-мягкую, тестоватую консистенцию, причем зонд или острая ложка очень легко проникает в ткань, представляющую дряблый сочный инфильтрат.
Раз волчаночный инфильтрат достиг такой густоты и обилия, то большей частью присоединяется дальнейшее клинически важное явление, именно изъязвление. Эпидермис, и без того уже ослабленный инфильтратом, отделяется под влиянием мацерации, механических повреждений, быть может также гноеродной инфекции, так что обнажается дряблый волчаночный инфильтрат. Получается язва, дно которой состоит из бледно- или синевато-красной, разросшейся, легко кровоточащей грануляционной ткани, отделяющей жидкий гной, между тем как резкие края имеют неправильные очертания, отлоги или круты, буровато-синего цвета, инфильтрированы, но мягки; в окружности их замечаются волчаночные бляшки и узелки. Изъязвление редко проникает на значительную глубину, но часто быстро распространяется по поверхности всего волчаночного инфильтрата; по соседству образуются новые изъязвления, которые сливаются с прежними, так что получаются более обширные язвы с неправильными краями. Отделяемый этими язвами секрет засыхает в грязно-серые или темно-бурые корки.
Течение язв весьма различно. Нередко они заживают сами собой или под влиянием простого лечения, оставляя нежный атрофический рубец. В таком случае волчаночная бляшка представляет часто три пояса: в центре ее находится рубец, далее следует язва, образовавшаяся вследствие распада волчаночной ткани, и наконец на самой периферии находятся более или менее густо расположенные, не распавшиеся волчаночные узелки. В других случаях дно волчаночной язвы начинает пролиферировать, и тогда образуется более или менее толстая масса мягких, легко кровоточащих, синевато-красных, грубо-зернистых грануляций, которые очень легко соскабливаются острой ложкой. Если в этих фунгозных грануляциях происходит с течением времени местами образование соединительной ткани, то они бледнеют, покрываются эпителием, который иногда в значительной степени ороговевает, и сохраняют свою папилломатозную форму; получается так называемый «кожный рог». Благодаря обильному образованию соединительной ткани формы эти наощупь плотны, бородавчаты. В других случаях язвы, напротив, имеют наклонность к быстрому, даже фагеденическому распаду, распространяющемуся как в глубину, так и по периферии.
Соответственно образованию из мелких узелков, сливающихся путем соприкосновения в более крупные элементы, волчаночный инфильтрат имеет форму бляшки, которая однако не представляет таких равномерно резких краев, как в тех случаях, когда бляшка, как например при псориазе, образуется вследствие равномерного эксцентрического увеличения одного и того же круглого пятна. По краям бляшки наиболее свежие узелки несколько выдаются над уровнем их, причем края представляют мелкие зазубрины. На некотором расстоянии от краев в коже рассеяны очень мелкие свежие узелки. Разрастание узелков происходит преимущественно в направлении расщепляемости кожи, причем так, что бляшка становится овальной. Узелки образуются не так близко один около другого, чтобы они могли соприкасаться и сливаться, а между ними остаются очень тонкие мостики нормальной кожи, причем распределение их напоминает тогда коримбозный сифилид.
Чаще всего встречаются формы, при которых отдельная бляшка существует долгое время, между тем как на периферии и в глубину образуются постепенно новые инфильтраты, а затем после долгого существования бляшки, иногда изъязвляющейся, происходит в центре, наряду с дальнейшим распространением по периферии, образование рубца или всасывание волчаночных инфильтратов с атрофией. Рубец и рубцовая атрофия гладки, иногда пронизаны более толстыми перекладинами, по большей части тонки, вначале красны, позднее бледны или блестящи. В рубце нередко опять появляются свежие желто-бурые волчаночные узелки, а также, хотя и реже, желтые или желто-бурые пятна, которые зависят от коллоидного перерождения рубцовой ткани.
Волчанка встречается, помимо кожи, также и на слизистых оболочках. Клинические проявления туберкулезной волчанки слизистых оболочек резко отличаются от проявлений туберкулезной волчанки кожи сообразно анатомическим и физиологическим особенностям первых. Волчаночные узелки на слизистой оболочке представляются в виде бледно- или серовато-красных прозрачных узелков, величиной с крупную булавочную головку. Из узелков образуются затем бляшки бледно- или буро-красного просвечивающего вида, круглой или неправильной формы, которые очень быстро изъязвляются, покрываются беловатым, легко снимающимся налетом и образуют губчатые, легко кровоточащие, мягкие грануляционные поверхности. Изъязвления могут очень сильно увеличиться по поверхности и в глубину, но в итоге заживают в центре, между тем как по периферии изъязвление может распространиться дальше.
Локализация
 В локализации туберкулезной волчанки можно различать два типа: более частый, при котором имеется только одна или несколько бляшек, и второй тип, при котором существуют многочисленные меньшие и большие инфильтраты.
В локализации туберкулезной волчанки можно различать два типа: более частый, при котором имеется только одна или несколько бляшек, и второй тип, при котором существуют многочисленные меньшие и большие инфильтраты.
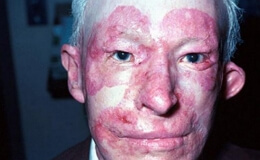
Чаще всего туберкулезная волчанка поражает лицо, то в форме отдельных бляшек, расположенных на щеке, подбородке, лбу, то в виде одной большой бляшки, которая имеет своей исходной точкой либо нос, либо часто ушную раковину. На лице могут наблюдаться все упомянутые выше клинические формы. На ушах встречаются часто большие, бугристые опухоли, на носу – более плоские бляшки, которые подвергаются в центре рубцовой атрофии, на периферии же распространяются дальше. Благодаря рубцовой атрофии, нос уменьшается в размерах, кончик его крючкообразно искривляется вниз, истончается, вследствие чего получается своеобразное, характерное для туберкулезной волчанки изменение формы носа.
Если туберкулезная волчанка первично или вторично локализируется также на слизистой оболочке носа, то происходит прободение хрящевой перегородки, разрушение носовых хрящей и, вследствие этого, еще более резкое рубцовое обезображивание носа. При переходе туберкулезной волчанки с носа и щеки на нижние веки получается выворот век, последовательное заболевание конъюнктивы век, паннус, кератит, панофтальмит. При локализации волчаночных инфильтратов на губах рта происходит вследствие рубцевания сужение ротового отверстия и иногда хоботообразное заострение губ.
После лица туберкулезная волчанка чаще всего наблюдается на конечностях. На тыльной поверхности ручной кисти и пальцев встречается прежде всего та форма первичной волчанки, которая известна под названием туберкулез веррукозной кожи. Но на конечностях наблюдаются также и все другие описанные уже формы волчанки.
Язвенные формы туберкулезной волчанки на конечностях могут привести к тяжелым последствиям. Обширные рубцовые тяжи на месте суставов ведут к ложным анкилозам, а у детей также к расстройству роста костей и, следовательно, к изменениям их формы. Язвенные процессы на фалангах пальцев, совершенно или отчасти их охватывающие и проникающие в глубину, ведут к обнажению костей, некрозу и отделению их.
На волосистой части головы и на шее туберкулезной волчанка наблюдается относительно редко.
На туловище встречаются как многочисленные мелкие волчаночные инфильтраты, относящиеся большей частью к пятнистой волчанке, так и отдельные большие инфильтраты, последние особенно в ягодичной области.
Из слизистых оболочек чаще всего поражается слизистая оболочка носа. Заболевание слизистой оболочки носа принимается долгое время, особенно у маленьких детей, за хронический насморк. Раньше или позже дело все-таки доходит до развития фунгозных разращений и образования ограниченных, покрытых фунгозными грануляциями изъязвлений, которые разрушают и перфорируют хрящевую перегородку носа, а иногда поражают и кость. Процесс большей частью начинается на передних участках перегородки и отсюда распространяется на носоглоточное пространство. Главными симптомами служат явления хронического насморка без зловония. Далее, по частоте идет заболевание слизистой оболочки полости рта и глотки. И здесь процесс начинается инфильтратами, в форме бляшек, которые на губах представляются в виде мелкобугристых, синевато-белых наслоений, в виде трещин и изъязвлений, покрытых неравномерно бугристыми грануляциями. В изъязвлении, особенно на краях его, иногда, но не особенно часто, замечаются в слизистой оболочке рассеянные белые опалесцирующие или беловато-серые узелки. Подобные же язвы, покрытые разрастающимися буровато-красными блестящими или сальными грануляциями, встречаются также на твердом и мягком небе. Они медленно и постепенно распространяются в глубину, обнажают надкостницу, вызывают некроз кости и ведут к прободению твердого и мягкого неба. Окончательное зарубцевание на мягком небе ведет к втяжениям и обезображиваниям, которые приобретают особое значение тогда, когда при одновременном изъязвлении на задней стенке глотки получаются сращения последней с мягким небом. Отсюда туберкулезная волчанка часто переходит на гортань, поражает надгортанник, который сначала припухает, изъязвляется, а затем подвергается сморщиванию, и переходит затем на истинные и ложные голосовые связки.
Болезненные явления и течение
 Общие явления при туберкулезной волчанке весьма незначительны. Лихорадка, если она бывает, зависит от осложнений воспалительными процессами, лимфангоитом, рожей или другими формами туберкулеза. Субъективные расстройства тоже в общем незначительны; только сильно разрастающиеся изъязвления причиняют иногда значительные боли.
Общие явления при туберкулезной волчанке весьма незначительны. Лихорадка, если она бывает, зависит от осложнений воспалительными процессами, лимфангоитом, рожей или другими формами туберкулеза. Субъективные расстройства тоже в общем незначительны; только сильно разрастающиеся изъязвления причиняют иногда значительные боли.
Течение туберкулезной волчанки весьма различно. Во многих случаях болезнь начинается уже в очень раннем детстве; чаще всего она развивается в детском возрасте, но она может развиться и в очень преклонном возрасте. Волчанка характеризуется всегда резко выраженным хроническим течением, образованием узелков, слиянием их в большие или меньшие бляшки, увеличением последних благодаря появлению на периферии новых узелков, образованием более крупных инфильтратов, которые изъязвляются, наконец рубцеванием в центре; все это происходит медленно и в большой промежуток времени. Далее, в то время как в одной группе случаев всегда имеются только один или несколько постепенно увеличивающихся инфильтратов, в другой группе случаев быстро или медленно присоединяются новые инфильтраты, которые со своей стороны опять проделывают описанные изменения. Хотя туберкулезная волчанка и имеет склонность к рубцеванию, однако обычно процесс продолжает распространяться на периферии, так что самопроизвольное заживление отдельных очагов наблюдается редко.
Наряду с распространением инфильтратов в коже нередко можно констатировать и склонность к проникновению туберкулезных бацилл в лимфатические пути. К туберкулезной волчанке присоединяются лимфангоиты, по ходу центростремительных лимфатических путей образуются подкожные размягчающиеся узлы, развивается воспаление и размягчение областных лимфатических желез, туберкулез легких, брюшины, милиарный туберкулез.
Осложнения
Часто туберкулезная волчанка осложняется рожей. Локализация волчанки преимущественно на открытых частях тела, на лице, руках, присутствие повреждений и изъязвлений являются достаточными моментами для того, чтобы волчаночный очаг послужил исходной точкой рожи, которая может затем распространиться дальше. Окружающая волчаночный очаг кожа представляет тогда определенную клиническую картину рожистого дерматита, но и сам волчаночный очаг обнаруживает заметные изменения. Он представляется сильно красным, припухшим, кожа, поскольку она сохранилась над инфильтратами, эрозирована, приподнята в виде пузырей и отделяет серозную или серозно-гнойную жидкость. Сама рожа может оставаться стационарной или распространяться дальше.
После исчезновения рожи волчаночный очаг представляет зачастую резкое улучшение, большей частью лишь временное. С другой стороны уже по окончании первого приступа рожи может остаться на долгое время плотный отек волчаночного очага и его окружности. В особенности это бывает тогда, когда рожа повторно рецидивирует на одном и том же месте, исходя из того же очага. Рецидивы эти, которые большей частью надо рассматривать как новые вспышки, вызванные оставшимися вирулентными микробами, обнаруживают тогда все признаки «рецидивирующей рожи», т. е. местные воспалительные и сопровождающие рожу общие явления, лихорадка, расстройство общего состояния, с каждым приступом становятся более умеренными, но сами приступы повторяются часто через относительно короткие промежутки. После каждого отдельного приступа остается постепенно все более и более увеличивающийся «хронический отек», который становится плотнее и остается стационарным. В результате вокруг волчаночного очага развиваются заметные на глаз стойкие утолщения кожи, хоботообразная гиперплазия губ, утолщения кожи носа, щек, век, которые ведут к обезображиванию лица. При этом несомненную роль играют гиперплазия соединительной ткани, облитерация лимфатических сосудов кожи и подкожной клетчатки. Этому хроническому отеку кожи лица аналогичны те состояния слоновости, которые, будучи тоже очень часто последствием рожи, развиваются при туберкулезной волчанке на конечностях и ведут часто к обширной и распространенной пахидермии их. Чаще всего поражаются стопа и голень, реже всего бедро. Нередко в области слоново-пораженной кожи наблюдается высыпание многочисленных рассеянных волчаночных узелков. Течение этой слоновости всегда хроническое, после всякого рецидива кожи слоновое припухание всегда увеличивается. Если долгое время не было рецидивов рожи и волчаночный процесс остается в течение продолжительного времени в одном положении или даже излечивается, то и слоновость остается стационарной и может даже подвергнуться значительному уменьшению. Напротив, при дальнейшем распространении волчаночного процесса прогрессирует и слоновость, которая в таких случаях может достигнуть громадного развития.
Другим важным осложнением является сочетание волчанки с карциномой. Осложнение это бывает чаще у мужчин, чем у женщин, причем рак развивается часто уже в относительно раннем возрасте и может образоваться при всех формах волчанки. Сообразно частоте локализации волчанки, рак чаще всего появляется на лице, щеках, носу и губах. При этом он может развиться как на месте рубца, так и на месте свежего волчаночного инфильтрата. Большей частью он представляется в виде выпячивающегося наподобие опухоли, резко ограниченного, кругловатого узла, который вначале производит впечатление бородавки, покрыт корками или чешуйками, но очень скоро принимает папилломатозный характер, быстро распространяется в глубину, распадается и дает обширную язву с плотным валикообразным или мягким краем и грязным дном. В дальнейшем раковый процесс быстро ведет к заражению желез, к разрушению костей, проникает в глазничную, носовую и лобную полости, вызывает кровотечения, кахексию и ведет к смерти. Реже, чем такой проникающий в глубину рак, развивается карцинома в форме «разъедающей язвы».
Гистология
В основе различных клинических форм туберкулезной волчанки лежит относительно однообразная гистологическая картина, а именно типичным для них является всегда присутствие конгломератов милиарных бугорков, причем каждый отдельный конгломерат соответствует волчаночному узелку. В соединительной ткани, окружающей отдельные волчаночные узелки, встречаются всегда очаги хронической воспалительной инфильтрации, которая окружает отдельные туберкулезные узелки и в виде как бы сети пронизывает больную ткань. От большей или меньшей скученности отдельных туберкулезных узелков, большего или меньшего распространения их вглубь и от густоты окружающего их инфильтрата зависят различные клинические формы туберкулезной волчанки. При этом в пределах одного и того же очага изменения эти на различных местах могут существенно колебаться.
Отдельные туберкулезные узелки имеют обыкновенно строение эпителиоидных бугорков и состоят из эпителиоидных, гигантских, небольшого числа лимфоидных и плазматических клеток; все эти клетки заложены в нежную строму, имеющую на периферии кровеносные капилляры. Признаки некробиоза отсутствуют или существуют только в виде намека. Встречаются, однако, и неясно отграниченные лимфоидные бугорки, состоящие преимущественно из лимфоидных клеток.
При более тщательном исследовании изменений, которые представляет волчаночный очаг под микроскопом, оказывается, что эпителий первоначально не изменен или представляет явления паракератоза, т. е. что он в направлении снизу вверх становится тоньше и в итоге состоит только из немногих слоев роговых клеток; вместе с тем между эпителиальными клетками замечаются скопления лейкоцитов. Истончению эпителия иногда предшествует значительное утолщение особенно мальпигиева слоя. Колбовидно расширенные сосочки мальпигиева слоя, которые иногда древовидно разветвляются, проникают в инфильтрат; при этом в них происходит отчасти ороговение и образование «жемчужных шаров». Этот акантоз придает поверхности неизъязвленной волчанки бородавчатый вид и часто очень резко выражен, особенно при волчанке конечностей.
Туберкулезные изменения сосредоточиваются в соединительной ткани, притом как в поверхностных, так и в более глубоких слоях ее. Большинство бугорков исходит из собственно кожи, но бугорки нередко встречаются также, с одной стороны, в сосочковом слое, с другой стороны – в подкожной клетчатке. В сосочковом слое наблюдаются, кроме бугорков, еще отек, разлитая воспалительная инфильтрация и расширение сосудов; сосочки, соответственно состоянию эпителия, то удлинены, расширены, атрофированы или совершенно сглажены, то папилломатозно разращены. Главным образом туберкулезные изменения сосредоточиваются в собственно коже, где встречаются более или менее густо скученные бугорки из эпителиоидных и лимфоидных клеток, окруженные поясом воспалительной инфильтрации. Гигантские клетки встречаются большей частью в весьма обильном количестве, причем в бугорках из эпителиоидных клеток их больше, чем в состоящих из лимфоидных клеток. Соединительная ткань и эластические волокна в области туберкулезной инфильтрации большей частью скоро погибают, между тем как вокруг нее соединительная ткань сохраняется и образует своего рода сумку.
Наряду с гигантскими, эпителиоидными и лимфоидными клетками в соединительной ткани, окружающей отдельные бугорки, содержится большое число плазматических клеток, которые окружают бугорки наподобие скорлупы и тянутся в форме тяжей и сетей вдоль кровеносных сосудов далеко в нормальную окружающую ткань. Напротив, за исключением язвенных форм, число полинуклеарных лейкоцитов в инфильтрате большей частью незначительно. Лимфатические сосуды волчаночного инфильтрата обнаруживают инфильтрацию стенки и расширение просвета. Что касается кровеносных сосудов, то несомненно, что развитие бугорков исходит от соединительнотканных щелей адвентиции мелких вен. В дальнейшем туберкулезный инфильтрат прорастает также и через стенки более крупных артериальных сосудов, причем туберкулезные разрастания могут тогда распространиться и в просвете сосудов. Во вполне развившихся бугорках кровеносные сосуды в центральных частях всегда отсутствуют; напротив, в периферических частях находят большей частью обильное количество новообразованных капилляров. Сальные и потовые железы часто быстро разрушаются волчаночным инфильтратом.
Что касается процессов обратного развития, то туберкулезная ткань всегда подвергается разрушению путем творожистого или молекулярного распада и всасывается. Периферический реактивный воспалительный инфильтрат, напротив, превращается в фиброзную ткань, и поэтому образование рубцовой ткани, с изъязвлением и без него, при туберкулезной волчанке всегда играет большую роль. Фиброзное превращение начинается в скорлупе отдельного бугорка, окружает его как бы сумкой и начинается в отростках и сети описанного уже инфильтрата. Изъязвление волчанки происходит различным образом: с одной стороны, вследствие распространения инфильтрата вверх и увеличения его в объеме происходит изъязвление эпителия, с другой стороны – в самом инфильтрате дело доходит до некроза, размягчения и изъязвления.
Бациллы встречаются главным образом в самых молодых бугорках, в гигантских и эпителиоидных клетках, между круглыми клетками.
Диагностика туберкулезной волчанки
Диагноз туберкулезной волчанки основывается на констатировании клинически характерных волчаночных узелков. Наиболее существенными признаками их служат: наличие в коже, реже выдающихся над уровнем ее, узелков, величиной с дробинку или чечевичное зерно, которые при натяжении кожи или давлении стеклянной пластинкой представляют характерный желтовато-бурый цвет, наподобие яблочного желе; далее, очень незначительная плотность узелков, вследствие чего они не производят при ощупывании пальцем впечатления инфильтрата, и пуговка зонда легко проникает в инфильтрат, а острая ложка при удалении этого инфильтрата не встречает никаких препятствий. Для диагноза туберкулезной волчанки необходимо констатировать наличие таких первичных узелков. Это легче всего удается на периферии больших или меньших болезненных очагов. Кроме констатирования узелков надо при некотором опыте принимать в соображение еще другие моменты. Если имеются рубцы, то они обычно не пигментированы, нежны, тонки, и, что особенно характерно, в рубцовой ткани содержатся рассеянные волчаночные узелки. Рубцы на носу, сопровождаемые большей частью разрушением носовых хрящей, придают носу характерный вид. Диагноз подтверждается еще комбинацией различных клинических картин, наличием пятнистых, язвенных форм.
Диагноз подтверждается определением титра антител в крови, определением присутствия микобактерий в отделяемом язв и пунктате, проведением метода полимеразной цепной реакции.
Лечение
Лечение туберкулезной волчанки осуществляется при помощи местных и системных методов терапии.
Местно используется резорциновая паста, пирогалловая мазь, жидкий азот, растворы молочной кислоты.
Системно используются препараты, применяемые при других формах туберкулезного поражения, а также препараты кальция, витамины Е и В, иммуностимулирующие средства, рентгенотерапия, УФО, электорофорез.