Лимфогранулематоз
Лимфогранулематоз – это злокачественное поражение лимфатической системы, отличительным признаком которого выступает наличие гранулем с клетками Березовского-Штернберга, которые обнаруживают при проведении микроскопического исследования поражённых лимфатических узлов. В три раза чаще лимфогранулематоз встречается в семьях, в которых уже ранее были зарегистрированы больные с этим заболеванием, что дает основания говорить о преобладании наследственного фактора в развитии данной злокачественной патологии.
Содержание статьи:
Причины возникновения
Лимфогранулематоз может возникнуть в любом возрасте, нередко наблюдается у детей (даже у грудных). Наибольшее количество заболевших приходится на возраст от 20 до 40 лет.
По вопросу о природе лимфогранулематоза до сих пор имеются две различные точки зрения:
- Лимфогранулематоз есть болезнь воспалительной природы и вызывается инфекционно-токсическими агентами.
- Лимфогранулематоз представляет собой одну из разновидностей злокачественных опухолей, являясь особой формой лейкоза.
В пользу инфекционно-воспалительной природы приводятся следующие факты и соображения:
• Патологический процесс обычно начинается с одной группы лимфоузлов, куда предполагаемая инфекция может проникнуть со слизистых оболочек (зева, дыхательных и пищеварительных путей). В последующем в процесс постепенно вовлекаются новые группы лимфоузлов и ткани внутренних органов, но не по типу метастазирования злокачественных опухолей. В новом месте процесс проходит те же стадии, как и в очаге первичного поражения.
• Морфологические изменения в лимфоидной ткани начинаются с гиперплазии лимфоидных и ретикулярных клеток. В дальнейшем развивается ткань с разнообразным клеточным составом, с участием гипертрофированных ретикулярных клеток и образующихся из них крупных клеток с уродливыми ядрами, среди которых находятся лимфоидные и эпителиоидные клетки, эозинофильные и нейтрофильные лейкоциты и плазматические клетки. В более поздних стадиях в новообразованной ткани развивается фиброзная, нередко гиалинизированная ткань. Все эти признаки характерны именно для гранулем.
• Лимфогранулематоз часто протекает циклически в виде обострений и ремиссий. Наблюдаемые обострения имеют признаки, характерные для вспышки инфекционно-воспалительного процесса. То же самое относится к быстро текущим и острым формам. Многочисленная симптоматика в виде лихорадки, изменений в крови, изменений кожи и прочего характера для хронических инфекций, а не злокачественных опухолей.
• При специальных исследованиях в 20-60% биопсий обнаруживается ген вируса Эпштейна-Барра.
В пользу опухолевой природы лимфогранулематоза говорят следующие аргументы:
• Болезнь неотвратимо приводит к гибели (без лечения) при явлениях кахексии, сходной с таковой при злокачественных опухолях.
• В гистологической картине превалирует пролиферация ретикулярных клеток и их производных.
• Развитие патологической ткани нередко сопровождается явлениями инвазии окружающих тканей (например, легочной), близкими к инфильтративным процессам при злокачественных опухолях. Часть форм лимфогранулематоза (так называемая саркома Ходжкина) имеет все характерные свойства опухолей.
• Поражения при лимфогранулематозе реагируют на лучевое лечение и некоторые химические препараты таким же образом, как и злокачественные опухоли.

Симптомы лимфогранулематоза
Общими клиническими симптомами, присущими большинству форм лимфогранулематоза, являются: лихорадка, изменения в крови, зуд кожи, потливость, общая слабость и похудание. При хроническом лимфогранулематозе лихорадка чаще всего носит неправильный ремиттирующий характер с вечерними подъемами температуры до 37-39°С и периодами нормальной температуры во время ремиссии. Гораздо реже наблюдается волнообразная «ундулирующая» форма температурной кривой и еще реже ее разновидность, сходная с кривой Чейн-Стоксова дыхания (лихорадка типа Пеля-Эпштейна). Волнообразная форма обычно наблюдается при поражении внутренних органов и является неблагоприятным прогностическим признаком. При острых формах может наблюдаться высокая лихорадка постоянного типа.
Менее постоянным симптомом лимфогранулематоза является зуд. Наблюдается он примерно у половины больных в более далеко зашедших (генерализованных) стадиях болезни. Впрочем, зуд в отдельных областях тела может временами появляться и в более ранних стадиях. У некоторых больных зуд достигает очень высоких степеней, приводит к расчесам и иногда сопровождается различными высыпаниями.
Потливость, обычно ночная, слабость и падении веса тела свойственны также далеко зашедшим стадиям болезни, но усиленное потоотделение в определенных зонах наблюдается и в начальных периодах.
Для большинства больных лимфогранулематозом характерна бледность кожи, которая наблюдается даже в начальных стадиях болезни.
Изменения морфологического состава крови при лимфогранулематозе довольно типичны и могут служить для дифференциальной диагностики. У многих больных, особенно в начальной и средней стадиях заболевания, наблюдается лейкоцитоз, большей частью умеренный, реже более выраженный. Однако у значительной части больных количество лейкоцитов находится в пределах нормы. У другой части больных имеет место лейкопения, обычно в более далеко зашедших стадиях, при абдоминальных формах и после многократно проводившегося лечения.
Для большинства больных, независимо от общего числа лейкоцитов, характерно изменение формулы, состоящее в увеличении процента нейтрофилов. Нейтрофилез часто сопровождается умеренным, реже значительным, палочкоядерным сдвигом, нарастающим по мере прогрессирования болезни. Появление в крови миелоцитов наблюдается редко.
Характерным и самым частым изменением в крови является лимфопения, если не абсолютная, то относительная (от 2 до 20%). Лимфопения может появиться с самого начала заболевания, но, по мере прогрессирования болезни, частота выраженной лимфопении нарастает. Причиной лимфопении, по-видимому, является нарушение функции лимфоузлов вследствие поражения их ткани специфическим процессом, а также интоксикации. Определенную роль в нарастании лимфопении играют и лечебные мероприятия (рентгенотерапия, химиотерапия).
Эозинофилия является менее постоянным изменением крови при лимфогранулематозе и наблюдается в 15-25% случаев этого заболевания.
Моноцитоз (10-15%) наблюдается несколько чаще, чем эозинофилия (от трети до половины больных) и особенно в более поздних стадиях заболевания, в которых он достигает и больших степеней (до 30%). У части больных количество моноцитов оказывается пониженным против нормы.
Красная кровь в первой и средней стадиях заболевания страдает мало. Анемия нормохромного или гипохромного типа обычно наступает в далеко зашедшей стадии, особенно при абдоминальных формах, и варьирует от умеренной до выраженной степени. У отдельных больных в терминальном периоде гемоглобин может снижаться до 30-15%. Впрочем, у других больных даже в поздних стадиях анемии может не наблюдаться.
Количество тромбоцитов до проведения интенсивного курса лечения обычно нормально или повышено.
Весьма постоянным является ускорение оседания эритроцитов (15-80 мм в час). Только у отдельных больных в начальных стадиях заболевания РОЭ может оказаться нормальной.
Патологическая морфология
С патоморфологической стороны в основе лимфогранулематоза лежит своеобразная пролиферация ретикулярных клеток. Чаще всего этот пролиферативный процесс протекает в лимфоидной ткани (лимфатические узлы, селезенка, ЖКТ), но нередко захватывает и другие органы, содержащие ретикулярные клетки (например, печень).
Развитие пролифератов протекает в определенной последовательности. Обычно различают три (гистологических) стадии развития пролифератов.
• Первая (начальная) стадия лимфогранулематоза характеризуется разрастанием относительно однородных малодифференцированных ретикулярных клеток, по внешним признакам сходных с лимфоцитами. Среди них наблюдаются и более крупные и богатые цитоплазмой, как бы гипертрофированные ретикулярные клетки, содержащие большей частью сравнительно слабо окрашивающееся ядро. Нередко обнаруживаются фигуры деления. Можно встретить также нейтрофильные и эозинофильные лейкоциты. Описываемый пролиферативный процесс ведет к частичному или полному исчезновению («стиранию») гистологической картины данного органа, например, лимфатического узла. При этом всегда наблюдаются изменения предсуществовавших ретикулярных (аргентофильных) волокон в воде разрыхления их, вплоть до разрушения.
• Вторая (средняя) гистологическая стадия лимфогранулематозного процесса характеризуется большим полиморфизмом клеток, составляющих пролифераты. Наряду с описанными выше мелкими ретикулярными клетками, похожими на лимфоциты, наблюдаются более крупные клетки со светлыми ядрами, напоминающие эпителиальные («эпителиоидные») и еще более крупные клетки с одним большим, иногда уродливым ядром или несколькими ядрами. Эти клетки, называемые клетками Березовского-Штернберга, часто похожи на мегакариоциты костного мозга. Все эти формы являются производными ретикулярных клеток. Среди них в различном числе находятся нейтрофильные и эозинофильные лейкоциты и плазматические клетки.
Новообразованная ткань бедна кровеносными сосудами. Наблюдаются явления пролиферации эндотелия мелких сосудов вплоть до почти полного их закрытия. Иногда можно видеть участки коагуляционного некроза.
Как показывают специальные методы обработки, ретикулярные волокна на этой стадии оказываются разрушенными. Зато отмечается увеличение количества коллагеновых волокон.
• Третья стадия лимфогранулематоза характеризуется тем, что количество описанной ткани уменьшается, в то время как на ее месте развивается фиброзная соединительная ткань, нередко с гиалинозом волокон. В конечных фазах этого процесса фиброзирования и склерозирования тут и там бывает можно обнаружить лишь небольшие скопления клеток, характерных для лимфогранулематоза.
В разных лимфоузлах, даже расположенных по соседству, могут наблюдаться разные стадии процесса: в одних – конечная стадия, в других – средняя и даже начальная. Это происходит вследствие разновременности вовлечения различных лимфоузлов в лимфогранулематозный процесс. Во время очередной вспышки характерные изменения развиваются только в части узлов, а другие остаются нормальными. В течение ремиссии гранулематозная ткань подвергается частичному рассасыванию и фиброзированию, а при новой вспышке в процесс вовлекаются новые узлы, хотя нередко и в ранее пораженных узлах снова развивается гранулема.
Кроме типичных патогистологических картин иногда наблюдаются и атипические, при которых имеет место преобладание какой-либо одной клеточной разновидности, например гигантских клеток, или, наоборот, полное их отсутствие, или очень большие скопления эозинофилов и пр.
Во второй гистологической стадии микроскопическая картина лимфогранулематоза настолько характерна, что диагноз обычно ставится без затруднения не только путем эксцизионной, но иногда и пункционной биопсии. Наиболее патогномоничными являются гигантские клетки Березовского-Штернберга с разнообразными, часто уродливыми, различно окрашивающимися ядрами (иногда несколькими). В отдельных случаях эти клетки отсутствуют, вернее они наблюдаются в более ранних стадиях развития в виде крупных клеток со слабо окрашивающимися овальными или бобовидными ядрами.
Гораздо труднее поставить гистологический диагноз лимфогранулематоза в начальной стадии, особенно по пункционной биопсии. Смешение может произойти с туберкулезным лимфаденитом (также в ранней стадии) и с неспецифическими лимфаденитами (реактивными гиперплазиями).
При реактивных гиперплазиях в лимфоузлах можно наблюдать диффузный пролиферативный процесс со стороны лимфоидных и ретикулярных клеток со стиранием нормальной гистологической картины. Дифференциальная диагностика может оказаться трудной. В этих случаях полезно воспользоваться методами выявления ретикулярных (аргентофильных) волокон. Последние хорошо сохраняются при реактивных гиперплазиях, но подвергаются изменениям и разрушению при лимфогранулематозном процессе.
Сходные гистологические картины диффузной пролиферации со стиранием рисунка могут наблюдаться и в начальном периоде туберкулезного лимфаденита. Все же при просмотре нескольких срезов возможно определить стадии развития туберкулезных бугорков.
Реже может возникнуть необходимость дифференциальной диагностики лимфогранулематоза с хроническим лимфолейкозом (лимфаденозом), так как эти заболевания весьма различны по клинике, картине крови и костного мозга. С гистологической стороны для лимфолейкоза характерна однообразная картина лимфоузла с преобладанием лимфоидных клеточных элементов. При лимфолейкозе имеет место инфильтрация лимфоидными клетками капсулы и окружающих тканей, которая отсутствует при лимфогранулематозе.
Наиболее трудной может представиться диагностика ранних стадий лимфогранулематоза на основании пункционной биопсии. Цитология пунктата при лимфогранулематозе, реактивной гиперплазии, ранней стадии туберкулезного лимфаденита, лимфосаркоме может быть сходной до тех пор, пока в узлах не появятся клетки Березовского-Штернберга, гипертрофированные ретикулярные клетки, характерные для лимфогранулематоза или клеточные элементы туберкулезных бугорков (эпителиоидные и гигантские клетки типа Лангханса).
Для лимфогранулематоза наиболее характерно разнообразие, пестрота клеточного состава. При этом обнаруживаются лимфоидные элементы, плазматические клетки, эозинофилы и нейтрофилы, ретикулярные клетки, мелкие и крупные, и, наконец, гигантские клетки Березовского-Штернберга в различных стадиях развития. Последние являются самыми характерными, однако и в их отсутствии диагноз лимфогранулематоза может быть поставлен при указанном разнообразии клеточного состава и наличии гипертрофированных ретикулярных клеток.
Симптомы и диагностика отдельных форм лимфогранулематоза
А. Лимфатическая форма
Эта форма лимфогранулематоза является наиболее частой и встречается в трех разновидностях: периферической, медиастинальной и абдоминальной.
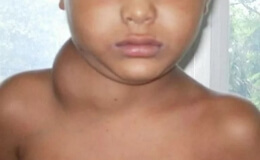
• Периферическая разновидность. Чаще всего начинается с поражения узлов шеи и надключичных, иногда подмышечных (более чем у половины всех больных). Обычно сначала увеличиваются узлы с одной стороны, если же с обеих, то на одной стороне они имеют более крупные размеры. Часто поражаются лимфоузлы, расположенные позади кивательной мышцы. Прощупывание обнаруживает один более крупный узел и цепочку более мелких. В надключичных ямках обычно образуется пакет, состоящий из неспаянных между собой и с кожей узлов характерной эластической консистенции. Другие клинические симптомы могут отсутствовать или бывают слабо выражены. Они состоят в вечерних повышениях температуры до субфебрильных цифр. Общее состояние долго остается хорошим.
Так как эта форма лимфогранулематоза поддается лечению лучше других, то ранний диагноз здесь особенно важен. К сожалению, в поликлинических условиях при вышеописанной картине очень редко делают предположение о лимфогранулематозе и, не прибегая к биопсии, ставят диагноз туберкулезного лимфаденита. Больного направляют в туберкулезный диспансер, где также, не уточняя диагноза с помощью биопсии, назначают комплекс лечебных мероприятий, в частности применение ультрафиолетовых лучей. Последние нередко стимулируют лимфогранулематозный процесс. Только после явно безуспешного противотуберкулезного лечения и выраженного прогрессирования болезни наконец приходят к предположению о диагнозе лимфогранулематоза и направляют больного в онкологическое учреждение.
Между тем, существует ряд дифференциально-диагностических признаков для различения этих двух заболеваний. Для туберкулезных лимфаденитов более характерно спаивание отдельных узлов друг с другом в конгломерат, переход процесса на кожу и образование свищей. В картине крови лимфогранулематозу свойственен нейтрофильный лейкоцитоз с лимфопенией, иногда эозинофилия и моноцитоз. Туберкулезный лимфаденит обычно сопровождается лимфоцитозом.
В самых начальных стадиях обеих болезней дифференциальный диагноз по клиническим признакам может оказаться затруднительным. В этих случаях имеется еще больше основании для немедленной биопсии, лучше всего эксцизионной. Отказ от ранней биопсии при подозрении на туберкулезный лимфаденит или лимфогранулематоз является серьезной ошибкой, способной оказать большое влияние на дальнейшую судьбу больного.
Для биопсии следует выбирать самый большой узел, в котором можно ожидать более четкой гистологической картины. Если ответ патологоанатома гласит, что рисунок лимфоузла стерт, имеется лимфоретикулярная гиперплазия, но специфической для лимфогранулематоза картины (клетки Березовского-Штернберга и др.) не имеется, то на этом основании еще не следует отвергать диагноз лимфогранулематоза, так как такие картины как раз характерны для ранних стадий этой болезни.
В некоторых, сравнительно редких случаях поражение лимфогранулематозом длительное время ограничивается шейными узлами (локализованная шейная форма). Однако через некоторое время процесс распространяется на другие группы лимфоузлов: подмышечные, медиастинальные, а в более поздних стадиях и на забрюшинные узлы. Периферическая разновидность лимфатической формы с распространением с шеи на разные группы лимфоузлов и есть наиболее частая форма лимфогранулематоза. Она представляет наименьшие трудности для диагностики, а при медленном и умеренном течении лучше других поддается терапии.
Значительно реже периферическая форма лимфогранулематоза начинается с поражения паховых узлов и еще реже длительно ограничивается этой областью (включая и подвздошные узлы). Обычно с паховых и подвздошных узлов процесс распространяется на другие группы, в особенности на забрюшинные узлы и органы брюшной полости. Том самым периферическая форма переходит в абдоминальную. Прогноз при описываемой разновидности хуже, чем при разновидности, начинающейся с поражения шейных узлов.
• Медиастинальная разновидность лимфатической формы лимфогранулематоза не является редкостью. Поражение узлов средостения и корней легких может произойти вследствие распространения процесса с надключичных или подмышечных узлов, или наступить одновременно в тех и других.
Описываемая разновидность лимфогранулематоза может наблюдаться как таковая на протяжении всего заболевания, что и является основанием для выделения ее в особую форму. В других случаях в более далеко зашедших стадиях процесс может распространяться на легочную ткань и плевру. Иногда происходит переход на кости – грудину или ребра. Каждая из этих более мелких разновидностей имеет свои отличия в клинической картине.
Медиастинальная форма лимфогранулематоза в первой стадии может протекать почти бессимптомно и поэтому иногда просматривается. Болезнь обнаруживается случайно при рентгенологическом исследовании, предпринятом по другому поводу. Характерный симптомокомплекс развивается тогда, когда пакет узлов достигает больших размеров и оказывает давление на органы грудной клетки. Появляются боли или чувство давления за грудиной, сухой кашель и одышка. При осмотре обнаруживается одутловатость лица и шеи, иногда выбухание надключичных областей и расширение вен передней грудной стенки. Сдавление ветвей симпатического и блуждающего нервов может привести к симптому Бернара – Хорнера, состоящему в западении глазного яблока, опущении верхнего века и сужении глазной щели и зрачка одного из глаз.
Расширение границ тупости над сосудистым пучком может быть обнаружено при перкуссии, но основным методом диагностики, особенно в более ранних стадиях, служит рентгенологический. Наблюдается несколько типов изменения тени средостения: двустороннее расширение со сравнительно ровными контурами (в виде «трубы»), одностороннее с циклическими контурами и преимущественное увеличение бронхопульмональных узлов (иногда с обеих сторон). Поражение обычно развивается в узлах переднего средостения. Распространение процесса на легочную ткань и кости также устанавливается с помощью рентгенологического исследования.
Дифференциальный диагноз медиастинальной формы лимфогранулематоза без поражения периферических узлов (и, следовательно, без возможности биопсии) может представить большие трудности. Диагноз может колебаться между лимфосаркомой, раком легкого с метастазами в узлы средостения, туберкулезным процессом (особенно при поражении узлов корня легкого), медиастинитом.
Рентгенологическая картина и компрессионный синдром при лимфогранулематозе, лимфосаркоме и раке легкого могут быть сходными. Если нет увеличения шейных, надключичных или подмышечных узлов и пункционная или эксцизионная биопсия невозможны, особое внимание обращается на общие клинические симптомы, характерные для лимфогранулематоза – температурную кривую, зуд кожи, картину крови. В противоположность лимфогранулематозу при лимфосаркоме и раке легкого лимфопения не является характерной. При подозрении на рак легкого производится тщательное изучение бронхов рентгенологическими методами (бронхография, томография). В затруднительных случаях советуют произвести пробную рентгенотерапию. Наиболее чувствительной к рентгеновым лучам является лимфосаркома, на втором месте лимфогранулематозное поражение, метастазы рака легкого мало чувствительны.
Туберкулез узлов средостения наблюдается сравнительно редко, по преимуществу в детском возрасте. Медиастиниты, дающие иногда близкую к лимфогранулематозу рентгенологическую картину, имеют свои причины в виде ожогов пищевода, абсцессов легких, но наблюдаются также и при раке этих органов.
Медиастинальная форма лимфогранулематоза обычно дает худший прогноз по сравнению с периферической. Однако при раннем диагнозе и своевременной терапии может иметь место полная регрессия пораженных узлов без рецидива в течение ряда лет. Разновидность с переходом на легочную ткань, плевру и кости протекает большей частью неблагоприятно.
• Абдоминальная разновидность лимфогранулематоза, так же как и медиастинальная, может быть самостоятельной. В этих случаях процесс начинается с ретроперитонеальных или мезентериальных узлов или же селезенки и печени, а периферические лимфоузлы остаются не пораженными до конца болезни. Чаще, однако, наблюдается переход периферической формы в абдоминальную в третьей стадии заболевания. Это происходит не только в силу естественного хода болезни, состоящего в постепенной генерализации лимфогранулематозного процесса, но и потому, что поражения периферических узлов легче поддаются как рентгено-, так и химиотерапии, в то время как патологические процессы в брюшной полости более резистентны и часто продолжают прогрессировать, несмотря на лечение.
Для абдоминальной формы лимфогранулематоза характерны боли в пояснице (вследствие поражения паравертебральных узлов), высокая температура (до 40°С), иногда волнообразного характера, сопровождаемая ознобами и потами, выраженная слабость. Чаще, чем при других формах, наблюдается лейкопения и анемия.
Пораженные лимфоузлы в брюшной полости могут пальпаторно не определяться вследствие небольшой величины и глубокого расположения. У других больных прощупываются пакеты узлов (большей частью безболезненные) в подвздошных впадинах или слева от пупка. Ценным диагностическим приемом для определения наличия и локализации узлов является рентгенологическое обследование путем пневмоперитонеума.
Увеличенные лимфоузлы, смотря по расположению, могут вызвать вторичные явления в виде непроходимости кишечника, застоев в портальной системе (с асцитом), механической желтухи (при расположении в воротах печени), наконец, нарушения крово- и лимфообращения в нижних конечностях.
При абдоминальной форме лимфогранулематоза и болезненный процесс часто вовлекается селезенка. Резкое увеличение селезенки и обусловленный этим симптомокомплекс иногда дают повод говорить о селезеночной форме болезни. Однако поражение селезенки не является изолированным, а сопровождается или присоединяется к процессам в забрюшинных узлах, печени и других органах. При вскрытиях умерших от лимфогранулематоза в поздних стадиях болезни поражения селезенки обнаруживаются гораздо чаще, чем по клиническим данным. Ценным диагностическим приемом является пункция органа и цитологическое исследование пунктата. При поражении селезенки часто наблюдается упорная лейкопения. У некоторых больных селезенка периодически то увеличивается, то уменьшается, даже вне зависимости от лечения.
Поражение печени также часто наблюдается при абдоминальной форме лимфогранулематоза, обычно в более поздней стадии. Объем органа увеличивается сравнительно незначительно и край ее пальпируется на 2-3 см ниже реберной дуги. Реже имеет место более значительное увеличение органа. На ощупь печень плотна, поверхность обычно ровная. Увеличение печени не всегда означает развитие в ней лимфогранулематозной ткани. Оно может наступить вследствие дистрофического процесса при наличии интоксикации или в связи с сердечно-сосудистой недостаточностью.
Наблюдаемая при лимфогранулематозе желтуха может развиться в результате дистрофических изменений печени или благодаря сдавлению желчных путей увеличенными узлами. Не так редки случаи присоединения инфекционной желтухи. Поражение печени при лимфогранулематозе еще более ухудшает прогноз.
Дифференциальный диагноз при периферической форме с переходом в абдоминальную ставится на основании совокупности клинических признаков и биопсии. При поражении только забрюшинных или мезентериальных узлов и органов брюшной полости диагностика представляет большие трудности. Заболевание может протекать сходно с туберкулезным мезентериитом и перитонитом, холангитом, бруцеллезом и другими заболеваниями. Помощь при диагностике может оказать картина крови (в частности, лимфоцитоз при туберкулезе) и цитологическое исследование пунктатов селезенки, печени, а также асцитической жидкости.
Абдоминальная форма лимфогранулематоза является одной из самых тяжелых, плохо поддается терапии и имеет наихудший прогноз.
Б. Легочно-плевральная форма
Вопрос о первичном поражении лимфогранулематозом легких и плевры спорен. Если оно и наблюдается, то исключительно редко. Обычно дело идет о переходе процесса или по продолжению с лимфоузлов средостения и бронхопульмональных или же о переносе из других органов. Поражения легких и плевры наблюдаются у 10-15% больных лимфогранулематозом.
Считается возможным различать три разновидности легочно-плевральной формы лимфогранулематоза: бронхо-пневмоническую, плевральную и псевдоопухолевую. Чаще наблюдается комбинация первых двух разновидностей.
Боли в груди, кашель и одышка являются обычными проявлениями этой формы наряду с другими общими клиническими симптомами. Диагноз ставится на основании рентгенологической картины и биопсии в случае поражения периферических узлов.
При поражении плевры обычно развивается экссудативный плеврит. Выпот содержит большое количество белка, фибрин и иногда приобретает геморрагический характер. Клеточный состав экссудата может не иметь специфических признаков. Лишь в некоторых случаях обнаруживаются крупные ретикулярные клетки и клетки Березовского-Штернберга.
Легочная ткань чаще поражается путем инвазии гранулемы из узлов средостения или корней легких. У других больных обнаруживаются узлы в легочной паренхиме, то округлые, то с неправильными контурами. Узлы могут сдавливать бронхи и приводить к развитию бронхопневмонических участков. Наблюдаются также диффузные поражения типа лимфангита.
Разновидность легочного лимфогранулематоза, состоящая в развитии узлов в легочной ткани, лучше поддается терапии. При прорастаниях легочной ткани из узлов средостения болезнь протекает более злокачественно и имеет худший прогноз.
В. Желудочно-кишечная форма
Желудочно-кишечный тракт может вовлекаться в лимфогранулематозный процесс в поздних стадиях болезни, начавшейся с других органов. Однако наблюдаются и случаи первичного или преимущественного поражения желудка и кишечника.
Вторичные патологические процессы в желудочно-кишечном тракте могут быть двух видов. Так, при поражении мезентериальных узлов нередко наблюдаются изменения функционального характера, в виде секреторных и моторных нарушений, смены поносов и запоров. С другой стороны, может иметь место переход специфического тканевого процесса, например с мезентериальных узлов на стенку кишечника. В таких случаях возникают главным образом язвенные процессы в области развития лимфогранулематозной ткани. Наконец, должен быть упомянут и амилоидоз кишечника, иногда наблюдавшийся в поздних стадиях длительно протекающего лимфогранулематоза.
Все эти патологические процессы, сопровождаются разнообразными симптомами, которые сами по себе нередко совсем не типичны для лимфогранулематоза. Диагноз ставится на основании предшествовавшей картины болезни, рентгенологических и морфологических данных, иногда же только на секции.
Значительно труднее диагноз при первичном или преимущественном поражении желудка или кишечника. Лимфогранулематоз по симптоматике и рентгенологической картине полностью симулирует рак или каллезную язву. Нередко, даже на операции, процесс принимается за рак, и только патогистологическое исследование резецированного желудка показывает лимфогранулематоз. При лимфогранулематозе кишечника процесс обычно принимается за туберкулез, язвенный колит или злокачественную опухоль.
Г. Костная форма
Поражение костей большей частью возникает в более поздних стадиях хронического лимфогранулематоза. В некоторых случаях оно может быть множественным или выступает на первый план в клинической картине, что и дает основание для выделения костной формы болезни. Возможно и изолированное поражение костей, наблюдающееся, однако, редко.
Костная ткань может поражаться лимфогранулематозом первично или в порядке перехода процесса с лимфоузлов, например средостения или паравертебральных. На первом месте стоят поражения позвонков, обычно шейных или поясничных. На втором месте – поражения грудины и костей таза, далее ребер. Реже процесс развивается в других костях, в частности трубчатых.
Рентгенологически наблюдаются как остеолитические, так и остеосклеротические формы или сочетания тех и других. Периостальные формы встречаются реже.
Клиническая картина очень варьирует в зависимости от места поражения, вовлечения спинного мозга, нервных корешков и пр. У некоторых больных лимфогранулематозные поражения костей протекают бессимптомно. У других наблюдаются упорные боли.
При лимфогранулематозе позвонков, в отличие от туберкулеза, редко возникают выраженные деформации, образование горба и натечников. При распространении с паравертебральных узлов поражаются боковые или передние поверхности позвонков. При переходе на твердую мозговую оболочку могут развиться симптомы сдавления спинного мозга.
Грудина поражается изолированно или же в порядке распространения с лимфоузлов средостения. В первом случае иногда возникает опухолевидный узел больших размеров. Лимфогранулематозные поражения костей сравнительно хорошо поддаются современным методам терапии.
Д. Нервная форма
Нервная система при лимфогранулематозе чаще страдает вторично. Возможен переход специфического тканевого процесса, например с пре- или паравертебральных лимфоузлов на спинной мозг. Последний может также подвергаться сдавлению при деформации позвонков, пораженных лимфогранулематозом. В результате того и другого развиваются параплегии с расстройствами чувствительности и параличами сфинктеров. Наблюдаются также поражения периферической нервной системы в виде токсических или компрессионных невритов и плекситов, невралгий (например, межреберных).
У всех этих больных поражения нервной системы развиваются в связи с распространением процесса при лимфатической или костной форме лимфогранулематоза. Впрочем, иногда неврологические симптомы выступают на первый план или впервые приводят больного и врача к тщательному клиническому исследованию и установке диагноза заболевания, ранее протекавшего латентно.
Хотя и редко, но наблюдаются случаи и первичного поражения различных отделов головного или спинного мозга, с развитием в них очагов лимфогранулематозной ткани. Если при этом увеличенных лимфатических узлов не обнаруживается, то прижизненно диагноз обычно не ставится.
Е. Поражения кожи
Поражения кожи при лимфогранулематозе могут быть неспецифическими и состоять в везикуло-папулезных высыпаниях, а также различного вида эритемах. Иногда наблюдается значительное усиление пигментации кожи. У больных лимфогранулематозом сравнительно часто отмечаются заболевания опоясывающим лишаем.
С другой стороны, возможен переход специфического процесса с лимфоузлов на кожу с образованием язв, в краях которых при микроскопическом исследовании обнаруживается гранулема. Наконец, лимфогранулематозные очажки могут развиваться и непосредственно в коже в виде мелких и крупных узелков и их скоплений.
Кожное заболевание – грибовидный микоз, как известно, считается процессом весьма близким (если не идентичным) к лимфогранулематозу.
Лечение лимфогранулематоза
Хирургические мероприятия
Несмотря на то, что лимфогранулематоз даже в ранних стадиях нельзя считать локальным заболеванием, хирургическое удаление узлов, например при шейной, медиастинальной и паховой формах, иногда дает положительный результат. Бывают случаи с длительными ремиссиями. Возможно, что удаление первичного очага благоприятно влияет на защитные и компенсаторные силы организма и с их помощью болезненный процесс приостанавливается. Бывают также положительные результаты хирургического лечения лимфогранулематоза желудка.
Оперативное удаление отдельных узлов может оказать пользу и при сочетании с другими методами лечения. При этом устраняется источник интоксикации организма и генерализации процесса. Поэтому, в случае упорного рецидивирования крупного пакета, при доступности его хирургическому вмешательству, последнее следует производить в различных сочетаниях с лучевым лечением или химиотерапией.
Рентгенотерапия
Рентгенотерапия является одним из основных методов лечения наряду с химиотерапией. Существует несколько видов рентгенотерапии: общее облучение, местная рентгенотерапия на очаги поражения, профилактические облучения и косвенная рентгенотерапия.
Химиотерапия
Химиотерапия лимфогранулематоза начала входить в практику с 1946 года. К настоящему времени имеется уже довольно большой набор химиопрепаратов, применяющихся для лечения лимфогранулематоза, хронических лейкозов и других опухолеподобных заболеваний кроветворной системы.
Комбинированный метод лечения
Комбинированная химио-лучевая терапия является самым эффективным методом лечения. Она позволяет получить 10-20-летние ремиссии более чем у 90% больных.