Опухоли яичников
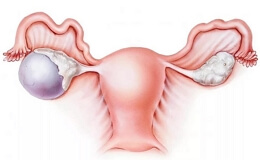
Опухоли яичников – это доброкачественные или злокачественные патологические новообразований придатков у женщин, развивающиеся практически в любом возрасте. Опухоль яичника чаще всего приводит к нарушениям репродуктивной и менструальной функции, сопровождаясь увеличением размера и болями в животе, расстройством дефекации, дизурией.
Так как видов данных новообразований яичников достаточно много, то ниже мы более подробно каждую опухоль. Итак, классификация опухолей яичников.
Содержание статьи:
Цилиоэпителиальные кисты
Это наиболее часто встречающиеся кисты яичника. Среди больных с различными опухолями яичников больных с цилиоэпителиальными кистами встречается более 50%. Основным отличием цилиоэпителиальных кист является не столько свойство содержимого, сколько особенности выстилающего их эпителия.
Эпителий цилиоэпителиальных кист отличается большим многообразием форм, которые все укладываются в структуры, свойственные цервикальному, маточному и трубному (мюллерову) эпителию.
Кроме того, эпителий может иметь различную структуру в зависимости от своего функционального состояния и может в одних кистах преимущественно сецернировать, в других – пролиферировать, с образованием сосочков, а в третьих пролиферация может принимать атипический характер: появляются митозы, наступает вторичная солидизация. В этих случаях можно говорить о малигнизации или о раке из цилиоэпителиальной кисты.
Среди разнообразных эпителиальных структур цилиоэпителиальных кист следует особо отметить наличие реснитчатых клеток.
Сецернирующая цилиоэпителиальная киста
Она описывается под различными названиями: серозная киста, простая серозная киста и др.
• Макро- и микроскопическое строение
Обычно эти кисты однокамерные, но могут встречаться и многокамерные, в которых имеется основная большая полость и ряд мелких. Величина кист различна, причем они могут достигать больших размеров. Нередко кисты, особенно крупные, имеют ножку.
Эпителий этих кист преимущественно секретирует, и внутри полости кисты накапливается жидкое прозрачное или опалесцирующее содержимое. Количество содержимого в отдельных случаях так велико, что оно полностью сдавливает выстилающий эпителий, который истончается и в итоге совсем исчезает. Образуется вариант цилиоэпителиальной кисты «без эпителиальной выстилки».
В сецернирующих цилиоэпителиальных кистах могут встречаться папиллярные образования в виде грубых толстых сосочков, чаще всего вблизи ножки кисты. Кроме выстилающего эпителия, в стенке кисты имеется плотноволокнистая соединительная ткань.
• Клинические данные
Поражаются женщины всех возрастов, но чаще всего в возрасте 41-50 лет. Клинические симптомы при наличии сецернирующих цилиоэпителиальных кист довольно многообразны и, в общем, сходны с рядом симптомов при других опухолях яичников, но все же следует учитывать, что боли внизу живота и пояснице встречаются довольно часто (около 50%). Нередкое перекручивание ножки кисты вызывает приступы острых болей, которые требуют хирургического вмешательства. Примерно в 1/10 случаев кисты так велики, что основным симптомом становится увеличение живота или ощущение тяжести в нем.
Более чем у половины больных опухоли обнаруживаются случайно во время осмотра гинеколога, терапевта или даже самой больной.
Нарушения менструации отмечаются относительно редко. Изредка бывают нарушения со стороны кишечника и мочеиспускания. Эти опухоли не обладают гормональной активностью.
Пролиферирующая цилиоэпителиальная киста
Характерной особенностью пролиферирующей цилиоэпителиальной (папиллярной) кисты является наличие сосочковых разрастаний на внутренней поверхности стенки кисты, а также (нередко) на поверхности кисты и даже на поверхности париетальной и висцеральной брюшины малого и большого таза в виде мелкой россыпи. Папиллярная киста является предраковым процессом.
• Макро- и микроскопическое строение
По всеобщему признанию, пролиферирующие цилиоэпителиальные кисты представляют собой средней величины округлые или овальные опухоли, с гладкой или бугристой поверхностью, иногда с папиллярными разрастаниями на поверхности. В зависимости от толщины стенки и цвета содержимого, цвет кисты – или серый, или голубоватый, или буроватый. Кисты – однокамерны или состоят из нескольких камер.
При учете всех случаев микроскопически определимых кист двусторонность поражения наблюдается почти у половины больных.
Характерно, что сосочки пролиферирующих цилиоэпителиальных кист не грубые, как в серозных кистах, а нежные, обильно ветвящиеся, хрупкие, покрытые большей частью функционирующим эпителием, богатые сосудами. Некоторые из них содержат известковые тела.
Характерно также наличие муцина в жидком содержимом кисты. Способность к слизеобразованию подчеркивает происхождение папиллярных цилиоэпителиальных кист из мюллерова эпителия и, в определенной мере, сближает их с псевдомуцинозными кистами.
• Симптомы и клинические данные
Средний возраст больных равен 47,7 года, т. е. больший, чем у больных с сецернирующими кистами. Довольно часто (свыше 50%) в анамнезе у больных отмечаются различные воспалительные заболевания гениталий, что нельзя не поставить в связь с подмоченной частотой спаечного процесса в малом тазу и брюшной полости при этих опухолях.
Клинические симптомы у больных с пролиферирующими цилиоэпителиальными кистами так же разнообразны, как и у больных с сецернирующими кистами. Преобладающий симптом – различного характера боли внизу живота, в пояснице и в паху. Может наблюдаться увеличение живота и чувство тяжести. В отдельных случаях наблюдается нарушение менструации и кровотечение в менопаузе.
Может наблюдаться нарушение функционирования кишечника, расстройство мочеиспускания, бели, асцит брюшной полости.
Цилиоэпителиальные пролиферирующие кисты не обладают гормональной активностью, однако у такого рода больных могут быть явления гиперэстринизма в виде железистой гиперплазии эндометрия и, нередко, сопутствующей фибромиомы матки.
Примерно в 1/3 случаев папиллярные цилиоэпителиальные кисты выявляются в виде случайной находки преимущественно самой больной.
Малигнизированная цилиоэпителиальная киста
Малигнизированные цилиоэпителиальные кисты чаще всего развиваются на фоне папиллярной (пролиферирующей) кисты, но могут возникнуть и на фоне серозной. Они могут иметь характер кисты или же солидной опухоли с прорастанием или без прорастания капсулы. Характерно, что озлокачествляться может как большая цилиоэпителиальная киста, так и микроскопическая. Нередко очаги малигнизации в большой папиллярной кисте могут быть обнаружены лишь при тщательных поисках, при изучении серийных срезов.
• Макро- и микроскопическое строение
Внешний вид раковой опухоли из цилиоэпителиальной кисты в начальных стадиях своего развития может не отличаться от последней. В отдельных случаях имеется даже ножка. Характерна все же неоднородность консистенции, т. е. нахождение наряду с кистозными более плотных участков. Это может служить дифференциально-диагностическим симптомом. В большинстве случаев отмечается большое количество спаек.
В далеко зашедших случаях опухолевые массы на всем протяжении прорастают капсулу, легко кровоточат, очень ломки при дотрагивании. Они могут выполнить весь малый и большой таз, прорасти окружающие органы и превратиться в конгломерат опухолевой ткани, который не представляется возможным удалить оперативным путем. Сальник при этом имеет вид толстого, сплошь инфильтрированного опухолевыми массами «пирога», прикрывающего вход в брюшную полость, содержащую, кроме того, большое количество геморрагической жидкости, выливающейся при вскрытии брюшной полости. Это настолько характерная картина, что, раз увидев, никогда ее не забыть.
Микроскопическое строение раков из цилиоэпителиальных кист отличается разнообразием, что зависит как от стадии распространения процесса, так и от типа роста и от вторичных дистрофических процессов. Эпителий, покрывающий сосочки, атипичен, обычно многослоен или многоряден в отличие от папиллярных кист; встречаются многочисленные митозы, многоядерные клетки. Характерна вторичная солидизация раков из цилиоэпителиальных кист. Солидные тяжи построены также из очень разнообразных клеток. В большинстве случаев солидные участки комбинируются в различных вариантах со структурами папиллярными или аденопапиллярными. Много полостей, некрозов, кровоизлияний.
• Симптомы и клиническая картина
Частота развития рака из цилиоэпителиальных кист колеблется от 2,5% до 8%. Возраст больных разнообразен. Подавляющее большинство больных наблюдается в возрасте от 31 года до 60 лет.
Преобладающий симптом – боли внизу живота, пояснице, паху, тазовых костях. Нарушение менструального цикла не характерно для больных с такого рода опухолями.
Примерно у четверти больных наблюдаются нарушения со стороны кишечника и мочеиспускания. У ряда больных отмечаются жалобы на общую слабость, потерю аппетита, похудание. Часто у больных отмечается увеличение живота или чувство тяжести. Асцит имеет место в большинстве случаев при наличии рака из цилиоэпителиальных кист. Двусторонность поражения оказывается равной примерно 80%.
У ряда больных малигнизированные цилиоэпителиальные кисты протекают бессимптомно.
Псевдомуцинозные кисты
Псевдомуцинозные кисты по частоте занимают второе место в ряду других опухолей яичников. Различают три вида псевдомуцинозных кист: сецернирующие, пролиферирующие и раки из псевдомуцинозных кист.
Сецернирующая псевдомуцинозная киста
• Макро- и микроскопическое строение
Типичной формой для сецернирующей псевдомуцинозной кисты является многокамерная киста. Однокамерные псевдомуцинозные кисты встречаются почти в 10 раз реже, чем многокамерные.
Размер камер в многокамерных кистах разнообразен, равно как и содержимое полостей, но типичным считается густое слизеобразное содержимое, которое чаще бывает в мелких камерах, тогда как в крупных оно более жидкое.
Псевдомуцинозные сецернирующие кисты обычно бывают больших размеров. Описаны кисты весом в 15 и даже в 36 кг.
В некоторых случаях доброкачественные псевдомуцинозные кисты сидят на ножках и могут перекручиваться.
Микроскопически различают 2 варианта сецернирующих псевдомуцинозных кист – гладкостенные и гландулярные. Разница в том, что эпителий гландулярных кист образует углубления (крипты) и железистоподобные структуры.
Выстилающий стенки псевдомуцинозных сецернирующих кист эпителий весьма характерен: высокопризматический, четко контурированный, со светлой протоплазмой и темными, лежащими у основания клетки, ядрами. Эпителий обладает способностью к слизеобразованию, что выявляется при окраске муцикармином. Слизь в виде зерен находится в клетке. В зависимости от количества слизи в клетках, последние могут изменять свою форму, а также может меняться и форма ядра в сторону уплощения его.
Митозы в сецернирующих псевдомуцинозных кистах не встречаются.
• Клинические данные
Сецернирующие псевдомуцинозные кисты встречаются во всех возрастах. Максимальные цифры падают на пятое и шестое десятилетие.
Сроки существования доброкачественных псевдомуцинозных кист бывают почти одинаково часто и короткие (до 11 месяцев), и длинные (до 1 года и выше).
Наличие гинекологических заболеваний в анамнезе встречается реже, чем при цилиоэпителиальных кистах.
Детородная функция оказывается пониженной у половины всех больных с псевдомуцинозными кистами.
Нарушения менструации отмечается примерно у 17% больных.
Признаки гормональной активности не свойственны больным с псевдомуцинозными кистами, но сочетание с фибромиомами матки, железистой гиперплазией эндометрия и аденоматозными полипами тела матки встречается в отдельных случаях.
• Симптомы
Характерным и преобладающим симптомом у больных с псевдомуцинозными кистами является увеличение живота или ощущение тяжести в нем. При этом увеличение живота происходит не за счет асцита, как при цилиоэпителиальных кистах, а за счет величины самой опухоли. Боли в животе хотя и считаются нехарактерными для этой группы больных, однако отмечаются более чем в половине случаев.
Нарушения работы кишечника и мочеиспускания встречаются, но реже, чем у больных с цилиоэпителиальными кистами.
• Диагностика
Если у пожилой женщины, обратившейся к врачу по поводу постепенного или быстрого увеличения живота, обнаруживается большая, довольно подвижная, с гладкой поверхностью опухоль, то скорее всего можно думать о наличии псевдомуцинозной кисты. При очень больших размерах опухолей последние клинически представляются ограниченно или совсем неподвижными.
Пролиферирующая псевдомуцинозная киста
Характерным для подобного рода кист является усиленная пролиферация эпителия, который в сецернирующих псевдомуцинозных кистах весьма стабилен. Пролиферация идет двумя путями. В результате экзофитной пролиферации образуются истинные сосочки с соединительнотканной ножкой, а в результате погружного роста в строму образуются дивертикулообразные углубления с выступами и получаются так называемые псевдопапиллы. Эта киста может быть рассмотрена как предраковый процесс.
• Макро- и микроскопическое строение
По своему внешнему виду пролиферирующая псевдомуцинозная киста может не отличаться от сецернирующей. Она многокамерная, причем преобладают мелкие камеры. Характерно, что пролиферация происходит преимущественно в мелких камерах, а не в крупных. Наружная поверхность кисты – обычно гладкая, внутренняя – бархатиста, ворсинчата или с явно выраженными ворсинками. Пролиферация обычно носит гнездный характер.
Содержимое – такое же, как в сецернирующих псевдомуцинозных кистах.
Под микроскопом можно видеть множественные псевдососочки, представляющие на самом деле стенки атипических углублений (крипт), разрезанных в различных направлениях. Иногда вся полость камеры заполняется псевдососочками и представляется солидной. В таких случаях центральные участки псевдососочков могут подвергаться некрозу.
Кроме того, можно видеть истинные папиллярные образования, покрытые эпителием, который обычно продолжает оставаться однослойным.
Характерно резкое понижение способности к муцинообразованию со стороны эпителия пролиферирующих псевдомуцинозных кист и одновременно извращение процесса слизеобразования.
Митозы встречаются редко, что является основным отличием пролиферирующих псевдомуцинозных кист от злокачественных.
• Клинические данные
Так как обычно пролиферирующие псевдомуцинозные кисты довольно редки, то и подметить особенности в их клиническом течении трудно. Они встречаются у более пожилых женщин, и асцит и спаечные процессы более для них обычны, чем для сецернирующих кист.
Максимальное число больных наблюдается в шестом десятилетии. Преобладают живущие или жившие половой жизнью женщины.
Малигнизированная псевдомуцинозная киста (рак из псевдомуцинозной кисты)
Малигнизированная псевдомуцинозная киста развивается на фоне предшествующей пролиферирующей псевдомуцинозной кисты. В уже возникшем раке структуры настолько атипичны, что не всегда возможно отличать раки из псевдомуцинозных кист от раков из кист цилиоэпителиальных. Поэтому для уточнения фона необходимо исследовать одновременно большое количество срезов из разных участков опухоли. Раки из псевдомуцинозных кист могут носить характер железистого, солидного и папиллярного рака.
• Макро- и микроскопическое строение
По своему внешнему виду раки из псевдомуцинозных кист долго остаются похожими на доброкачественную кисту. На разрезе они имеют вид многокамерной кисты, с замещением отдельных камер опухолевой тканью, или частично в виде бугра, выполняющих камеру больших размеров. Опухолевые узлы возникают мультицентрично в противоположность простой пролиферации, которая обычно носит гнездный характер.
Содержимое кист то жидкое, то более густое, с распадом ткани и некрозом.
Во многих случаях имеют место спайки за счет прорастания опухолевыми массами капсулы и срастания с окружающими органами и тканями.
Микроскопически картина при раке из псевдомуцинозной кисты очень пестрая, участки пролиферации чередуются с участками атипической пролиферации. Имеются множественные митозы, что весьма характерно. Характерна также нестойкость быстро размножающихся клеток с образованием тканевого детрита, заполняющего просвет камер. Выстилающий эпителий полиморфен и атипичен. При этом по мере увеличения атипии все больше теряется способность к слизеобразованию. Находят так называемые «пустые» клетки, не содержащие слизи. Существует целая группа раков из таких «пустых» клеток, что напоминает такого же вида раки тела и шейки матки.
Часты дистрофические изменения. Известковые включения встречаются значительно реже по сравнению с цилиоэпителиальными раками. Россыпь опухолевых узлов по брюшине тоже очень редка в противоположность ракам из цилиоэпителиальных кист.
• Симптомы и клиническая картина
Развитие рака в псевдомуцинозных кистах наблюдается значительно реже, чем в цилиоэпителиальных кистах. Серозные папиллярные опухоли составляют 70% всех раков яичников, а псевдомуцинозные – 10%.
Возраст больных различен. Наибольшее количество больных падает на 6-е десятилетие. Давность существования опухолей в подавляющем большинстве случаев измеряется месяцами (в пределах 8 месяцев).
Что касается симптоматологии, то, как и при доброкачественных псевдомуцинозных кистах, преобладающим признаком является увеличение живота, правда наступающее не постепенно, а довольно быстро. Нередко больные жаловались на боли внизу живота, в пояснице. Также обращают на себя внимание нарушения мочеиспускания, стула, диспепсические жалобы, в отдельных случаях – общая слабость и похудание. Изредка опухоли протекают бессимптомно.
Раки из псевдомуцинозных кист менее чувствительны к рентгеновскому облучению, чем раки из цилиоэпителиальных кист.
Дисгормональные опухоли
В соответствии с клиническими проявлениями гормонально активные опухоли можно разделить на две основные группы: оженствляющие опухоли и омужествляющие.
Основными представителями эстрогенпродуцирующих опухолей являются гранулезоклеточные опухоли и текомы. К числу омужествляющих относятся арренобластомы, а также некоторые другие, очень редкие опухоли (гипернефромы, лютеомы и опухоли из хилюсных клеток).
Кроме того, некоторые другие опухоли могут обладать гормональный аффектом. К числу таковых относятся дисгерминомы, тератобластомы, опухоли Бреннера и даже иногда обыкновенные фибромы.
Оженствляющие опухоли
Гранулезоклеточная опухоль (фолликулома)
Эти опухоли могут развиваться в яичнике под влиянием нарушения гормонального равновесия из очагов пролиферации (гиперплазии) клеток гранулезы.
• Макро- и микроскопическое строение
Возможно разделением опухоли на 3 гистотипа: фолликулярный тип, ближе всего напоминающий структуру нормальных фолликулов, цилиндроидный при расположении клеток в виде трубок и диффузный тип, напоминающий саркому и наиболее трудный для распознавания. Все эти варианты структур могут встречаться как независимо друг от друга, так и в одной и той же опухоли.
Гранулезоклеточные опухоли яичников в большинстве случаев односторонние, величина их колеблется в широких пределах – от микроскопической до занимающей всю брюшную полость. Описаны опухоли весом в 8 кг и даже в 15,4 кг.
Опухоли эти то гладкие, то бугристые, покрытые капсулой от беловатого до различных оттенков желтого цвета. Консистенция чаще мягкая, чем плотная. Крайне редко располагаются интралигаментарно, в отдельных случаях кистозные варианты имеют ножку. Спаечный процесс часто сопутствует, особенно в случаях злокачественных гранулезоклеточных опухолей.
Поверхность разреза представляет собой или мягкую массу, или отдельные солидные узлы желтоватой окраски с кистами между ними. Кисты выстланы одним или несколькими слоями гранулезных клеток.
Микроскопически гранулезоклеточные опухоли очень полиморфны, что зависит не столько от различия самих клеток, сколько от функционального их состояния и от разнообразия компоновок. Строма опухоли тоже весьма разнообразна. Характерно присутствие липоидов как в клетках, так и внеклеточно. Состав липоидов различен и непостоянен, что имеет значение для суждения о степени гормональной активности опухоли.
Характерно обилие тонкостенных сосудов, которые интимно связаны с окружающей тканью, что облегчает поступление гормонального секрета, вырабатываемого клетками, в кровяное русло.
Встречаются очаги некрозов, кровоизлияний и гиалинизации.
• Симптомы и клиническая картина
Фолликулома составляет около 1-3% общего числа первичных опухолей. Поражаются все возрасты – от детского до преклонного, при этом гранулезоклеточные опухоли нередки в детском и юношеском возрасте.
Симптоматология у больных с гранулезоклеточными опухолями зависит от состояния гиперэстринизма, что определяется по характеру эндометрия, миометрия и ткани молочных желез. Клинически это проявляется симптомами преждевременного полового развития у детей, кровотечениями у женщин в периоде менопаузы, наличием метроррагий и меноррагий, а также аменореи в детородном возрасте, в развитии сопутствующих фибромиом матки. Некоторые больные пожилого возраста выглядят моложе своих лет, а их наружные половые органы не имеют признаков возрастной атрофии. В отдельных случаях отмечается повышение либидо.
Больные детородного возраста с гранулезоклеточными опухолями в связи с гиперэстринизмом гораздо чаще бывают стерильны, чем здоровые замужние женщины того же возраста, а также чаще имеют выкидыши.
Гранулезоклеточные опухоли могут протекать доброкачественно, но нередко встречаются и злокачественные формы опухолей с метастазами, приводящие больных к гибели.
• Диагностика
Она основывается главным образом на нарушениях менструального цикла у женщин детородного возраста или наличии кровотечений в менопаузе, обнаружении железистой гиперплазии эндометрия и данных специальных исследований (повышение количества эстрогенов в моче).
Текаклеточная опухоль яичников (текома)
Текома – вторая разновидность эстрогеноактивной опухоли яичника. По своему строению она отличается от гранулезоклеточной опухоли и скорее напоминает фиброму яичника. Однако способность к выработке эстрогенного гормона и сходство клинического течения сближает текому с гранулезоклеточной опухолью.
• Макро- и микроскопическое строение
Текома – опухоль то округлой, то овальной формы, то повторяет форму яичника. Величина бывает различной: от определяемой только под микроскопом до размеров головы взрослого человека.
Поверхность обычно гладкая или крупнобугристая. Имеется капсула. Консистенция или плотная, если опухоль солидного строения, или плотноэластическая при наличии кистозных полостей. Как правило, текомы более плотны на ощупь, чем гранулезоклеточные опухоли. По внешнему виду текома, покрытая белесоватой капсулой, напоминает фиброму. Внешнее сходство усиливается частым нахождением асцитической жидкости в брюшной полости как при фибромах, так и при текомах. Может встречаться и комбинация асцита с гидротораксом.
Интралигаментарно почти никогда не располагаются, крайне редко имеют ножку. Изредка находят спайки с окружающими тканями и органами.
На разрезе текома представляется то солидной, то кистозной. Характерно окрашивание солидных участков в желтый или оранжевый цвет. Желтой окраске теком придается особое диагностическое значение. Нередко встречаются участки некрозов и кровоизлияний.
Микроскопически отмечается разнообразие структур текомы. Это разнообразие объясняется различным функциональным состоянием текаклеток, так как бывают текомы с низкой гормональной активностью и функционально активные, вырабатывающие большое количество гормонов.
В текоме встречаются участки веретенообразных клеток, а также поля из овоидных или круглых клеток со светлоокрашенной протоплазмой, с обилием жировых включений, сообщающих протоплазме «пенистый» характер. При большом насыщении липоидами клетки приобретают полиэдрическую форму и уже носят эпителиоидный характер. В таких участках обычно бывает много кровеносных сосудов. Встречаются полости, но без выстилки, в отличие от гранулезоклеточных опухолей. Текомы крайне богаты аргирофильными волокнами, густой сетью окружающими каждую клетку. Подобные волокна в гранулезоклеточных опухолях обычно располагаются в строме опухоли, и количество их меньше.
• Симптомы и клиническая картина
Текомы встречаются примерно в 4 раза реже, чем гранулезоклеточные опухоли. Возрастное распределение больных текомами отличается от больных с гранулезоклеточными опухолями. Текомы исключительно редко встречаются в неполовозрелом возрасте. Чаще всего они развиваются у женщин в периоде мено- и постменопаузы.
Текомы, так же как и гранулезоклеточные опухоли, обладают эстрогенной активностью, что выражается в нарушениях овариально-менструального цикла в зависимости от возраста больной, гиперплазии эндометрия, гипертрофии миометрия и изменениях ткани молочных желез.
Текомы хотя и являются опухолями с низкой степенью злокачественности, однако в 4% встречаются среди них злокачественные формы.
Характерным для злокачественной текомы считается наличие метастазов, а гистологически – обнаружение митозов в ткани опухоли. Клинически злокачественные текомы протекают обычно так же, как и другие злокачественные опухоли яичников; это затрудняет правильную диагностику, особенно в тех случаях, где не выясняются вопросы, касающиеся гормональной активности опухоли (в частности, не проводится исследование эндометрия и специальные гормональные исследования).
Омужествляющие опухоли яичников
К омужествляющим опухолям относятся: арренобластома и ряд липоидосодержащих опухолей – гипернефрома, лютеома и опухоль из хилюсных клеток.
Арренобластома
Это сравнительно очень редкая опухоль. Гормональный эффект опухоли – омужествление (вирилизация) женского организма.
• Макро- и микроскопическое строение
Арренобластомы имеют более или менее характерный вид. Это обычно гладкие, сероватые или беловатые опухолевые узлы, без спаек, без прорастания опухолевой капсулы, округлой, овоидной или дольчатой формы, солидные или микрокистозного характера.
Размер опухоли – от нескольких миллиметров в диаметре до величины двух кулаков. В подавляющем большинстве случаев арренобластомы развиваются в виде одиночного узла в яичнике. Поверхность разреза то сероватая, то желтоватого оттенка вплоть до оранжевого, то красновато-коричневая, то даже розово-красная. Как правило, арренобластомы односторонние.
Арренобластома под микроскопом представляется весьма разнообразной, но в общем ее структуры почти точно повторяют то, что видно в различных стадиях мужского гонадогенеза.
В паренхиме опухоли встречаются клетки 3 видов: веретенообразные, кубические или низкоцилиндрические, похожие на сертолиевы клетки мужской гонады, и большие круглые клетки, похожие на гранулезоклеточные. Все эти клетки могут образовывать разнообразные структуры. В соединительнотканной строме иногда встречаются крупные клетки с липоидными включениями – так называемые интерстициальные.
В зависимости от клеточных структур различают 3 типа строения опухолей: а) тубулярная аденома, наиболее дифференцированная опухоль, б) арренобластома сложного строения, в) недифференцированный тип с «саркомоподобными» структурами. Явления гормональной активности выражены более всего среди опухолей недифференцированного типа и меньше всего среди первого типа.
• Клинические данные
Арренобластомы встречаются примерно в 10 раз реже гранулезоклеточных и в 3 раза реже текаклеточных опухолей яичников. Зачастую они встречаются у людей в возрасте 20-35 лет.
Арренобластомы обладают гормональной активностью. Клинические проявления биологической активности данной опухоли складываются из симптомов дефеминизации и маскулинизации. Дефеминизация по времени предшествует симптомам маскулинизации. Заболевание начинается обычно с аменореи, а затем уплощаются и атрофируются молочные железы, появляется отвращение к половой жизни. Позднее фигура теряет женские очертания, делается более угловатой, мужской. Начинают расти волосы по мужскому типу на теле и лице, и, в прогрессирующих случаях, у больной вырастает настоящая борода и наступает облысение головы по мужскому типу. Появляются акне на коже. Грубеет голос. Связки и хрящи гортани увеличиваются и приобретают типичный мужской характер. Гипертрофируется клитор. Уменьшается матка, атрофируется эндометрий, противоположный яичник уменьшается и выглядит иногда как яичник совсем старой женщины.
• Симптомы и клиническая картина
Симптомы развиваются медленно и заболевание отличается длительностью течения. Часто поводом для обращения к врачу служат не столько симптомы дефеминизации, сколько вирилизация, особенно рост волос на лице. Последнее в ряде случаев принуждает женщину к ежедневному бритью.
После удаления опухоли женский облик больной постепенно восстанавливается, при этом почти в такой же последовательности, как и появление симптомов. Ранее всего возобновляются менструации в сроки от 1-1,5 до 4 месяцев. Однако бывают случаи, когда менструальный цикл восстанавливается позже.
Затем исчезает волосатость, наливаются и полнеют молочные железы, выравнивается тембр голоса. В отдельных случаях волосатость держится до 6 и даже до 18 месяцев. Восстанавливается также функция деторождения. Дольше всего не подвергаются нормализации увеличенный клитор и измененный голос. Иногда эти два признака остаются на всю жизнь.
Арренобластомы в большинстве случаев протекают доброкачественно, однако у отдельных больных встречаются злокачественные формы, дающие рецидивы, приводящие больную к гибели.
• Диагностика
Диагностика в выраженных случаях и при прощупываемой в малом тазу опухоли не представляет трудностей. Дифференцировать нужно с адреналовыми и гипофизарными опухолями, существование которых необходимо исключить, пользуясь специальными методами исследования (контрастная рентгенография надпочечников, рентгенография турецкого седла).
Тератомы
В настоящее время под названием «тератома половых желез» следует понимать новообразования, возникающие из половой клетки женской или мужской половой гонады, которая в патологических условиях дифференцируется в свойственных ей направлениях.
Тератомы яичника отличаются большим разнообразием состава и степенью зрелости своих компонентов. Чаще всего можно найти в тератоме продукты дифференцировки всех трех зародышевых листков.
В зависимости от степени зрелости и законченности дифференцировки элементов тератомы, различают зрелую и дозревающую тератому, незрелую (тератобластому) и малигнизированную тератому. На фоне зрелых тератом злокачественные опухоли возникают редко, а на фоне незрелых более часто, так как незрелые тератомы состоят из тканей более низкой степени дифференцировки и обладают большими потенциями к малигиизации. И зрелые, и незрелые тератомы озлокачествляются обычно не целиком, а в пределах одного какого-либо компонента, поэтому метастазы их бывают, как правило, однотканевыми (рак, саркома и т. п.).
Зрелая тератома
Основной формой этой группы является так называемая дермоидная киста, но в зависимости от строения зрелой тератомы могут быть и другие их виды, например коллоидная струма яичника, эпидермоид и т. д.
• Макро- и микроскопическое строение
Эти опухоли представляют собой новообразования плотно- и мягкоэластической консистенции, иногда с более плотными участками, круглой или овальной формы или повторяют форму яичника. Величина их различна и может достигать очень больших размеров. В большинстве случаев тератомы одиночны, но редко бывают и множественными. Цвет опухоли беловатый или желтоватый. Поверхность разреза состоит из камер, выполненных салом и волосами или просто мутной желеобразной или зернистой массой.
Стенка тератомы бывает различной толщины, на одном из ее участков, обычно на стороне, обращенной к остатку ткани яичника, обнаруживается возвышение различной величины, так называемый бугор. Бугор и является тем местом, где локализуются различные компоненты тератомы.
Тератомы в единичных случаях располагаются межсвязочно, часто сопровождаются спаечным процессом и довольно часто имеют ножку.
Микроскопически тканевый и органный состав тератом очень разнообразен. Чаще всего можно обнаружить ткани и органы головного конца зародыша. Наиболее часто находят в тератоме кожу и ее производные – сальные и потовые железы, зубы, зачатки глаза, нервную ткань, главным образцы типа глии; челюсти, слюнные железы, части кишечной трубки; мочевыводящие пути, чаще в виде подобия мужского полового члена; клитор и половые губы; нередко встречается ткань щитовидной железы. В этих случаях говорят о коллоидной струме яичников. Могут встречаться участки соединительной ткани, хряща, кости, сосудов или гладкой мускулатуры. Не встречаются в тератомах поперечнополосатая мускулатура, половые железы и клетки, зачатки легочной ткани и печеночные клетки. Очень редко находят зачаток языка, почки, сердечной мышцы, молочной железы.
• Клинические данные
Зрелые тератомы встречаются примерно в 5-15% среди прочих опухолей яичников. Возраст больных разнообразен; максимальные цифры падают на период жизни от 20 до 40 лет.
Зрелые тератомы растут обычно медленно и могут длительное время не давать выраженных клинических симптомов. В этот период тератомы могут быть обнаружены в качестве случайной находки врачом-гинекологом или даже терапевтом, а также самой больной.
По мере своего роста опухоль по силе тяжести опускается в дугласово пространство и определяется там в виде четко контурируемого подвижного образования. При больших размерах опухоль может перемещаться кпереди от широкой связки и определяется пальпаторно впереди матки. Этот признак имеет дифференциально-диагностическое значение.
Симптомы, в основном, зависят от механического воздействия опухоли и заключаются в наличии болей главным образом внизу живота, нарушений со стороны кишечника и мочевыводящих путей.
Нарушения менструального цикла бывают редко и не характерны для больных с тератомами. Перекручивание ножки, бывающее довольно часто у больных с тератомами, вызывает соответствующую клиническую картину. Кроме того, тератомы склонны к нагноению, при этом камера кисты может вскрыться и содержимое изливается или в брюшную полость или даже, при наличии спаек, в просвет соседних органов: в мочевой пузырь, в кишку, во влагалище. Это сопровождается ознобом, повышением температуры до высоких цифр, болями.
Малигнизированная тератома (раки и саркомы из зрелой тератомы)
Озлокачествление зрелой тератомы считается редким явлением. При этом чаще всего наблюдаются раки. Озлокачествление происходит примерно в 1,7% всех случаев зрелых тератом.
• Макро- и микроскопическое строение
Рак из зрелой тератомы чаще всего имеет вид узла в массе бугра тератомы, иногда распадающегося. Инфильтрация бугра и стенки тератомы бывает редко. В зависимости от вида рака консистенция озлокачествленного узла бывает то плотная (скирр), то мягкая (мозговидный рак).
Микроскопически чаще всего дело идет о плоскоклеточном раке разных степеней ороговения. Если имеется саркома, то преимущественно веретеноклеточная. Иногда определить исходную ткань не представляется возможным.
• Клинические данные
Малигнизированные тератомы отмечаются примерно в 1% случаев по отношению ко всем опухолям яичников. Средний возраст больных – 35 лет.
Асцит отмечается редко в 1 случае. Интралигаментарного расположения опухолей практически не наблюдается. Может отмечаться спаечный процесс, который имеет вид кист на ножках. Двустороннее поражение наблюдалось редко.
Метастатические опухоли
Любая форма злокачественной опухоли любой локализации может дать метастаз в яичник.
• Макро- и микроскопическое строение
Метастазы в яичнике в большинстве случаев бывают двусторонними. Опухоли бывают разнообразной формы, чаще всего крупнобугристые, различной степени плотности. Величина варьирует в больших пределах.
На разрезе метастатические опухоли беловато-желтоватого оттенка со следами кровоизлияний. Характерно чередование плотных участков с очагами размягчения, вплоть до образования полостей с желеобразным студенистым содержимым.
Микроскопически метастатические опухоли соответствуют структуре первичного очага. Местные отличия в структуре метастазов касаются, главным образом, характера опухолевой стромы, которая, как правило, при метастазах из рака ЖКТ выражена сильнее, чем в основном очаге, часто отечна, миксоматозна, с очагами некроза. Характерно для метастатических опухолей наличие так называемых персневидных клеток. Эти клетки появляются лишь в тех метастазах, где исходный эпителий обладает способностью образовывать слизь.
• Симптомы и клиническая картина
Возраст больных в половине всех случаев не превышает 40 лет. Клиническая картина метастатических раков яичника не характерна. Примерно 1/3 раков протекает бессимптомно. Нередко преобладают расстройства со стороны основного очага. В ряде случаев имеются нарушения менструаций, главным образом типа аменореи.
• Диагностика
Диагноз метастатической опухоли должен ставиться при учете совокупности анамнестических, клинических и гистопатологических данных. Во всех случаях пальпируемой опухоли яичников надо исключить метастатический характер последней. Равно как при раках любой локализации необходимо производить гинекологическое обследование, дабы не пропустить наличие метастазов в яичник.
• Лечение опухолей яичников
Лечение больных со злокачественными опухолями яичников включает:
• оперативное удаление опухоли (где это представляется возможным);
• лучевую терапию;
• химиотерапию;
• гормональную терапию.