Рак нижней челюсти
Рак нижней челюсти – это агрессивная злокачественная опухоль, характеризующаяся ранним метастазированием и инфильтративным типом роста. Рак нижней челюсти проявляется патологической подвижностью интактных зубов, парестезией ментальной области и нижней губы, появлением приступообразной острой боли по ходу нижнечелюстного нерва.
Зачастую злокачественные опухоли нижней челюсти являются вторичными. Тем не менее, в некоторых случаях можно уверенно говорить о первичных опухолях, имеющих своеобразную клиническую картину. Чаще всего первичный очаг не находится скрытым в глубине челюсти; он доступен для наблюдения уже в ранние стадии развития болезни.
К тому же некоторые функциональные расстройства как при воспалительных, так и при опухолевых процессах заставляют больных обращаться за врачебной помощью в начальном периоде заболевания.
Наблюдения показывают, что большинство больных с опухолями нижней челюсти обращается прежде всего к стоматологам, от которых и зависит их дальнейшая судьба.
Злокачественные опухоли нижней челюсти подразделяют на рак и саркому, поэтому ниже мы рассмотрим каждое заболевание в отдельности.
Содержание статьи:
Рак нижней челюсти
Причины возникновения
При локализации рака в области нижней челюсти удается отметить весьма многочисленные и яркие примеры развития опухоли на участках, подвергавшихся частой травматизации или соответствующих очагам хронического воспаления.
Так, плохо сделанные зубные протезы, отложения зубного камня при гингивитах, при пародонтозе, плохой уход за полостью рта, наличие неудаленных, разрушенных кариесом зубов – все это очень часто наблюдается у больных.
Правдоподобна также в развитии рака роль курения и хронических воспалительных процессов – сифилиса, актиномикоза, а также длительно существующих лейкоплакий.
В связи с погрешностями в отношении ухода за полостью рта и с распространением привычки курения, рак нижней челюсти среди мужчин наблюдается чаще, чем среди женщин. Зачастую болезнь наблюдается в возрасте 40-60 лет.
Симптомы и диагностика
• Особенности рака нижней челюсти
Существует ряд особенностей рака нижней челюсти, имеющих большее значение для клиники и отличающих его от рака верхней челюсти. В области ракового очага нижней челюсти воспалительные явления бывают выражены всегда более резко, чем на верхней челюсти, прорастание опухолью мягких тканей происходит более интенсивно, травматизация области поражения оказывается большей, в особенности потому, что нижняя челюсть является подвижной.
Распространение опухоли на окружающие мягкие ткани и по лимфатическим путям при раке нижней челюсти происходит значительно быстрее, чем при раке верхней челюсти; нередко уже в ранних стадиях зона поражения по окружности оказывается весьма значительной, поэтому в области нижней челюсти очень часто приходится производить обширные и очень сложные оперативные вмешательства, далеко превосходящие по своему объему типические операции резекции и вычленения кости. Все это является причиной значительно более неблагоприятного течения рака нижней челюсти и весьма заметно влияет на исходы лечения.
Вопрос об ортопедической методике, имеющей целью временное или постоянное возмещение дефекта нижней челюсти после удаления опухоли, является гораздо более сложным по сравнению с разрешением этого вопроса в отношении верхней челюсти.
• Клиническое течение при вторичном раке нижней челюсти
В большинстве случаев развитию раковой опухоли предшествует или по крайней мере сопутствует воспалительный процесс. Жалобы больных весьма разнообразны и иногда в течение нескольких месяцев не дают повода подозревать опухолевый процесс.
Сам очаг воспаления легко обозрим, при этом определяется и причина, вызвавшая воспаление. Большинство врачебных ошибок в отношении анализа клинического течения болезни сводится к тому, что врач при лечении болезни в начальной стадии оставляет без внимания несоответствие между тем, что ожидается получить к определенному сроку времени в результате проводимого лечения, и тем, что получается на самом деле. Чем скорее врач обращает внимание на это несоответствие результатов лечения, тем раньше у него возникают и подозрения о возможности развития рака.
Воспалительный процесс, на фоне которого развивается опухоль, может вызывать многообразные симптомы, которые бывают выражены в различной степени. Это – медленно нарастающие болезненные ощущения, небольшие повторные кровотечения из трещины слизистой оболочки или язвы, медленное развитие инфильтрата, появление расшатанности зубов, увеличивающейся со временем. Детальный анализ каждого случая заболевания, когда впоследствии обнаружилась опухоль, показывает, однако, что очень часто еще на довольно ранних стадиях болезни можно было убедиться в несвойственности проявления хотя бы одного или нескольких симптомов болезни воспалительному процессу. Так, например, радикальное устранение причины процесса в виде удаления зуба должно привести к быстрой ликвидации очага; вместо этого очаг остается неустраненным.
Здесь опять-таки имеет место несоответствие между тем, что ожидалось получить от избранного способа лечения, и тем, что получилось на самом деле.
• Клиническое течение при центральном раке нижней челюсти
Постоянные симптомы при этой форме следующие:
1) расшатанность зубов;
2) боли «стреляющего» типа по ходу нижнечелюстного нерва.
В течение долгого времени заболевание остается скрытым, и первые его проявления, как правило, соответствуют стадиям далеко зашедшего патологического процесса.
Если рак развивается в глубоких отделах передней части тела нижней челюсти, единственным постоянным симптомом болезни оказывается расшатанность зубов, явления периодонтита и несколько позднее – гингивита. Внешним проявлением опухолевого процесса нередко бывает лишь узкая, щелевидной формы язва на десне альвеолярного гребня с мало заметным выворотом краев. Она может оставаться долгое время почти неизменной, в то время как разрушение кости в глубину оказывается распространенным далеко, о чем можно судить по рентгенограммам. Эти опухоли отличаются исключительным злокачественным течением, и больные в редких случаях переживают двухлетний срок даже после обширных оперативных вмешательств.
Дальнейшее распространение опухоли в сторону дна полости рта или, наоборот, кпереди – в сторону подбородка, проявляется внешне в виде опухолевого инфильтрата, который вызывает значительную деформацию лица. При развитии центральной опухоли в заднем отделе челюсти, где кортикальный слой толще, чем в переднем отделе, деформация лица может не обнаруживаться довольно долго. Известны наблюдения, когда больные обращались за помощью уже с опухолью, проросшей ветвь челюсти до венечного отростка.
Расшатанность зубов и воспалительные явления в области десны при этой локализации опухоли являются нередко поздними симптомами болезни. Здесь более ранний симптом – невралгические боли. Иногда больные жалуются на боли пульпитного характера в области того или иного зуба; при осмотре же зубов объяснения этим болям найти не удается: зуб оказывается здоровым, как и соседние с ним; кариозного поражения не обнаруживается. В других случаях боли имеют стреляющий характер. Локализация их точная – это боли по ходу нижнечелюстного и подбородочного нервов. Неврологическим исследованием определяется или повышение или, чаще, понижение чувствительности кожи и слизистой оболочки соответствующей половины нижней губы. Позднее, при распространении опухоли книзу от диафрагмы полости рта, появляется быстро нарастающий инфильтрат в заднем отделе подчелюстной области. Быстро вовлекаются в процесс подчелюстная и околоушная слюнные железы. Опухоль со стороны полости рта изъязвляется, присоединяются воспалительные явления, инфильтрируется жевательная мышца, открывание рта резко ограничивается. Исследование больного со стороны полости рта очень затрудняется. Следует считать, что это состояние свойственно поздним стадиям развития опухоли. Обычно лишь гораздо позднее вовлекается внутренняя крыловидная мышца; тогда смещенным кнутри оказывается миндалина с дужками и боковая стенка глотки, а процесс может перейти на мягкое небо. В этих случаях далекого распространения опухоли больные испытывают резкие боли, причиной которых является вовлечение в процесс нервных стволов и узлов; несомненна роль механического сдавления их оттесняемыми здоровыми тканями или тканью самой опухоли.
Причиной болей являются также изменения нервных волокон, распространяющихся, главным образом, по ходу сосудов.
К сожалению, эта форма в ранних стадиях трудно распознается, разрушение же тканей происходит с большой быстротой. Известны случаи, когда больные впервые обращались за врачебной помощью в стадии полного разрушения всей толщи челюсти, т. е. при уже наступившем патологическом переломе нижней челюсти.
Метастазы
Поражение лимфатических узлов подчелюстной области и области шеи происходит рано; некоторые из них, впрочем, оказываются увеличенными на почве воспалительных явлений. В запущенных случаях узлы спаиваются в общую массу с кожей, образуются обширные язвы с вывороченными краями вследствие распада тканей. Метастазы в отдаленных органах (печень, позвоночник и т. д.) наблюдаются, главным образом, в поздних стадиях болезни. Весьма нередки, однако, случаи, когда метастазирование в отдаленные органы вовсе не наблюдалось.
Относительно редки также случаи метастазов в область нижней челюсти при отдаленном первичном раковом очаге, например при почечной опухоли Гравица, при раке молочной железы и т. п. По отношению к общему количеству злокачественных опухолей челюстей метастазы в них при первичном раковом очаге в отдаленных органах составляют около 1,5-2,5%.
Патологическая анатомия
Принято отличать первичные раковые поражения слизистой оболочки полости рта с последующим распространением на нижнюю челюсть от рака, первично развивающегося из тканей самой нижней челюсти. В таких случаях источником развития злокачественной опухоли могут быть эпителиальные остатки гертвиговской мембраны, сохраняющиеся с эмбрионального периода в периодонте.
Клинически рационально различать две степени распространения опухоли:
1) опухоли, не распространившиеся в толщу и ниже челюстно-подъязычной мышцы;
2) опухоли, распространившиеся под челюстно-подъязычную мышцу.
При поражении опухолью заднего отдела нижней челюсти этот барьер обычно рано оказывается преодоленным. При такой локализации рака быстрое распространение его происходит: кзади – между наружной косой линией и последним зубом к переднему краю ветви нижней челюсти и к височной ямке; книзу – под язык, к подчелюстной области и к подчелюстной слюнной железе, которая оказывается также пораженной (увеличение же ее часто определяется еще до поражения опухолью), в области шеи – к околоушной слюнной железе по ходу лимфатических путей и вдоль внутренней яремной вены.
Направление корней зубов часто определяет распространение опухоли, исходящей из периодонта (так называемые центральные раки). В области передних зубов, где более тонка передняя кортикальная пластинка челюсти, опухоль быстро распространяется на подбородок и в подподбородочную область; в области задних зубов разрушается внутренняя кортикальная пластинка, и опухоль распространяется в подчелюстную область.
При центральных раках, имеющих начало в глубине периодонтального пространства, поражается губчатое вещество нижней челюсти по окружности первичного очага, затем в области ветви, по ходу наружной косой линии; незатронутыми оказываются лишь венечный отросток, шейка суставного отростка и, частично, угол челюсти. Весь процесс довольно долго остается замкнутым, т. е. ограниченным костью. Лишь после разрушения кортикального слоя поражаются и мягкие ткани.
Саркома нижней челюсти
Саркомы встречаются более редко, чем раки. Чаще наблюдаются у мужчин, чем у женщин.
Симптомы и клиническая картина
Темп развития саркомы обычно более быстрый, чем рака. Поэтому при саркоме нижней челюсти, как при периферической, так и при центральной формах распространение опухоли – то ли в окружающих мягких тканях, то ли в толще кости – происходит с большой быстротой.
При саркоме гораздо чаще, чем при раке, наблюдается картина механического смещения и деформации важных для жизни органов и образований вследствие достижения опухолью в короткий срок очень большого объема. Так, может развиться резкое смещение гортани, языка, стенок среднего отдела глотки, что влечет за собой ряд тяжелых функциональных расстройств.
В отличие от рака в клиническом течении сарком можно уловить некоторые особенности. В значительном количестве случаев еще на ранних стадиях болезни больные обращаются к врачу по поводу деформации лица вследствие появления припухлости в области нижней челюсти. Припухлость мало болезненная на ощупь, твердая, быстро увеличивающаяся, может являться единственным ранним симптомом при периферической опухоли. К сожалению, и при центральном расположении также констатируется немало случаев, когда больные впервые обращаются к врачу с жалобой на развивающуюся деформацию лица: появление этого симптома при центральной саркоме соответствует стадии далеко развитого процесса.
Сопутствующие воспалительные явления, на которые жалуются больные, при центральной саркоме развиваются иногда в короткий срок после начала болезни; при периферической саркоме они долгое время могут отсутствовать.
Расшатывание и выпадение зубов возникает в более ранних стадиях патологического процесса при первичном центральном очаге. Темп развития этих симптомов гораздо более быстрый, чем при раке. При центральной саркоме рано развиваются боли «стреляющего» типа по ходу нижнечелюстного нерва и, как и при раке, возникают расстройства кожной чувствительности (тактильной и болевой) соответствующей половины нижней губы. Сами боли достигают при саркоме нижней челюсти большей интенсивности; нарастание их, как правило, происходит быстрее, чем при раке.
Появление язв и распад опухоли при саркоме происходит в разные сроки и находится в зависимости от того, в каком направлении преимущественно развивается процесс: при инфильтрации опухолью десны, слизистой оболочки щеки и при разрушении альвеолярного отростка с большой быстротой происходит изъязвление опухоли со стороны полости рта; начинающийся распад опухоли приводит к образованию глубоких кратерообразных дефектов, то имеющих некротические стенки, то выполненных тканью самой опухоли.
Разрушение стенок сосудов, приводящее к кровотечениям, имеет место при саркоме в более поздних стадиях, чем при раке. При саркоме превалируют явления механического сдавления и смещения органов и тканей; при раке преобладают явления разрушения их структур. Явления кахексии наблюдаются в поздних стадиях болезни. Однако нередко при саркоме, имеющей большой объем, и даже при начальных признаках распада опухоли больные сохраняют достаточно здоровый, бодрый вид, чего обычно не наблюдается при раке.
В поздних стадиях, когда констатируется типичная для злокачественных опухолей кахексия, состояние больных быстро ухудшается в связи с тем, что присоединяются расстройства жизненно важных функций из-за сдавления и смещения опухолью органов верхних дыхательных и пищеварительных путей. Расстройства дыхания, приема пищи, глотания ускоряют неизбежный летальный исход. Отдельные виды сарком нижней челюсти следующие:
• Саркома с гигантскими клетками
В определенной части опухолей, протекающих с признаками злокачественного роста (инфильтрация соседних тканей, рецидивирование после удаления, метастазы), микроскопическое исследование обнаруживает гигантские клетки с неправильно очерченными лопастными ядрами и более мелкие полиморфные клетки между ними.
Эти формы представляют собой одну из разновидностей остеогенных сарком.
• Остеогенная саркома
При остеогенной саркоме патологоанатомические изменения в основном являются результатом двух процессов – атипического новообразования кости и разрушения кости. В клинике наблюдаются случаи с далеко неодинаковыми проявлениями процесса: рядом со случаями, где выражено интенсивное новообразование кости в виде многочисленных шипов, особенно в области непомерно утолщенных наружных слоев кости и надкостницы, приходится наблюдать картину исключительно резкого разрушения кости, в то время как костеобразовательный процесс распознается с трудом не только рентгенологически, но даже микроскопически. Деформация нижней челюсти при остеогенной саркоме может быть троякого происхождения:
1) увеличение объема кости при росте опухоли из центральных отделов челюсти;
2) увеличение объема челюсти вследствие атипического новообразования кости (иглы, шипы) на поверхности челюсти;
3) увеличение объема челюсти вследствие разрушения костной субстанции (остеопластический и остеолитический типы саркомы).
Наряду с быстрым течением процесса наблюдаются случаи довольно медленного клинического течения, длящегося годами. Образование метастазов в отдаленных органах наблюдается чаще при медленном клиническом течении. Основные гистологические признаки: беспорядочное новообразование больших количеств незрелой кости, полиморфизм клеток, разрушение и замещение нормальной кости.
• Хондросаркомы
Хондросаркомы встречаются либо в виде опухолей, состоящих из незрелой хрящевой ткани с беспорядочным распределением полиморфных клеток, либо являются смешанными опухолями, чаще всего – типа хондромиксосаркомы.
Эти опухоли отличаются довольно быстрым развитием и склонностью к обширному распространению на соседние органы (область глотки, гортани).
Ввиду быстроты роста и инфильтрации окружающих тканей, они часто оказываются трудноудалимыми радикальным образом уже через короткий срок после начала развития. Поражает также частота рецидивов даже после обширных оперативных вмешательств.
Метастазы
Опухолевого поражения регионарных лимфоузлов при саркоме не наблюдается; увеличение их связано с воспалительным процессом в полости рта. Метастазы в отдаленных органах при саркоме наблюдаются реже, чем при раке. Несколько чаще они наблюдаются при некоторых формах остеогенных сарком с более медленным течением.
Патологическая анатомия
Источником развития сарком нижней челюсти могут являться ткани надкостницы и кортикального слоя нижней челюсти и ткани глубоких отделов челюсти – элементы костного мозга, костные перекладины губчатого вещества. В соответствии с этим определяются различия в дальнейшем распространении процесса.
Саркомы, исходящие из наружных слоев нижней челюсти, не приводят, по крайней мере очень долго, к деформации самой кости: опухоль, подобно муфте, окутывает кость, которая не изменяет своей формы, занимая центральное положение в толще новообразования. Плотная на ощупь ткань саркомы оттесняет от кости мышцы, подкожную и подслизистую клетчатку, слизистую оболочку и кожу. В поздних стадиях опухоль прорастает эти слои. Эту форму сарком обычно называют остеогенной саркомой.
Иная картина наблюдается при первичном центральном очаге: в толще кости возникает очаг разрушения ее; имеется нормальный костный мозг, балки губчатого вещества замещаются опухолевыми массами. С одной стороны, происходит деформация кости, размеры которой соответственно очагу опухоли резко увеличиваются, кость приобретает «раздутый» вид. С другой стороны, на поверхности кости – то в сторону полости рта, то на наружной и внутренней кортикальных пластинках образуются участки полного разрушения кости, так называемые участки «прорыва» опухоли, которая после разрушения десны появляется в полости рта, немедленно изъязвляясь, либо инфильтрирует и разрушает мягкие ткани лица. Эту форму сарком называют центральной. По существу это тоже остеогенная (т. е. возникающая из остеобластов), но вместе с тем – остеолитическая саркома.
Диагностика злокачественных опухолей нижней челюсти
Довольно часто при злокачественных опухолях данной локализации представляются возможности для наблюдения процесса в начальной стадии; в особенности, если обращение больных за врачебной помощью своевременно и если врачи проявляют достаточное внимание к выявлению ранних признаков злокачественной опухоли.
Особенная настороженность должна быть проявлена в отношении лиц пожилого возраста, страдающих хроническими воспалительными процессами в полости рта, лейкоплакией, имеющих плохо стабилизированные зубные протезы. Существует большое количество хронических заболеваний полости рта, являющихся «предраковыми» состояниями. При обнаружении признаков инфильтрата и разращения мягких тканей важное значение приобретает исключение одонтогенных или иных достоверно обнаруживаемых причин заболевания; отсутствие этих причин должно возбуждать особые подозрения в отношении опухолевой сущности процесса. Если лечащий врач не находит оснований по клиническим данным признать патологический процесс в полости рта за новообразование и в то же время обычные методы лечения в течение 10-15 дней остаются безрезультатными, следует принять особые меры, вплоть до пробного иссечения, с целью выяснить, какие микроскопические изменения имеют место в данном случае. Чаще должны производиться соскобы и гистологическое исследование с поверхности удаленных зубов при их расшатанности.
Необходимо обязательно подвергать микроскопическому исследованию все удаляемые новообразования, даже если на основании внешнего вида не возникает сомнений в их доброкачественной природе.
При операциях по поводу кист челюстей следует обращать внимание на толщину стенки кисты; при значительной ее толщине, а также при разрастании или дефектах стенки кисты необходимо провести микроскопическое исследование подозрительных участков.
Другие дифференциально-диагностические признаки таковы: при кисте истонченная стенка пружинит при пальпации, при раке свойство эластичности истонченной кости оказывается утраченным. При кисте отсутствуют воспалительные явления на слизистой оболочке, расшатанность зубов и нет склонности к кровотечениям.
При центральном раке нижней челюсти нередко обнаруживаются невралгические явления по ходу нижнечелюстного нерва в виде невритических болей, либо, наоборот, в виде анестезии нижней губы. При кисте челюсти этих явлений не наблюдается.
Рентгенологически при кисте челюсти обнаруживается типическая взаимосвязь между полостью кисты и близко расположенными зубами.
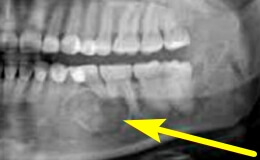
Рентгенологический метод для целей ранней диагностики рака нижней челюсти представляет особенную ценность при интраальвеолярной форме, которую в особенности трудно распознать иными способами: деструктивные изменения кости обнаруживаются здесь уже рано. Для получения более точного рисунка рекомендуется производить внутриротовые снимки.
Обычные признаки изменения кости в начальной стадии при этом таковы:
• разрежение кости с разрывами петель рисунка губчатого вещества;
• нечеткость границ вовлеченного в патологический процесс участка кости;
• расширение периодонтальных пространств;
• разрушение кортикальной пластинки стенки альвеолы с выраженной деструкцией губчатого вещества по окружности.
В некоторых случаях центрального рака нижней челюсти в той стадии, когда внешние признаки злокачественной опухоли были выражены еще не резко, не было деформации челюсти, не было изъязвления опухоли, рентгенографическим методом обнаруживалось уже обширное распространение процесса, кость оказывалась разрушенной на большом пространстве.
При раках нижней челюсти, исходящих из десны, т. е. при тех формах, когда опухолевый процесс уже на ранних стадиях сопровождается воспалительными явлениями, разрушение кости обнаруживается очень рано.
В отличие от рентгенографической картины центрального и интраальвеолярного рака, зона разрушения кости здесь имеет краевое расположение, деструкции подвергаются стенки альвеол, перегородки или (при отсутствии зубов) гребень альвеолярного отростка.
Лечение
Основным методом лечения рака/саркомы нижней челюсти является хирургический.
Лучевые методы зачастую имеют вспомогательное значение, они более эффективны, когда применяются в сочетании с хирургическим методом.
До операции необходимо выполнить санацию полости рта. Не следует, однако, удалять расшатанные и разрушенные кариесом зубы, расположенные в области опухоли, так как это связано с опасностью диссеминации опухолевых клеток. Если же экстракция таких зубов необходима, то ей предшествует достаточно энергичное облучение, имеющее целью снижение активности опухолевых клеток. В случае применения лучевых методов лечения все металлические протезы должны быть удалены во избежание ожогов от вторичного излучения. До операции изготовляются слепки и гипсовые модели зубных рядов, а также шины и иные ортопедические приборы.
Ортопедические методы при резекции нижней челюсти
После операций, связанных с нарушением непрерывности нижней челюсти, остатки ее немедленно должны быть установлены в правильное положение; после обширных вмешательств следует также обеспечить и поддержку в правильном положении мягких тканей.
В зависимости от объема вмешательства, а также от технических возможностей выполнить ту или иную конструкцию, применяются те или иные методы:
• Наружный внеротовой метод
Наиболее просто осуществим «наружный внеротовой способ» удержания остатка челюсти и модификация этого способа. Из гипсовых бинтов изготовляют головную повязку – «шлем», сидящий на голове столь глубоко, чтобы были хорошо охвачены затылочный и лобные бугры. В процессе изготовления шлема в его толщу вгипсовывают шину Крамера, которую после изгибания соответственно форме головы больного помещают строго в сагиттальном направлении. Передний (лобный) конец шины Крамера, остающийся не покрытым гипсом, имеющий в длину 10-15 см, должен быть отогнут наподобие козырька. Здесь прикрепляют полоску фанеры длиной до 40 см путем простого продвигания ее между поперечными проволочными перемычками шины таким образом, чтобы из каждых двух соседних перемычек одна оказывалась над фанерой, а следующая – под ней. Полоску фанеры можно поставить не строго в сагиттальной плоскости, а, смотря по надобности, можно придавать ей и косое положение. К свободному концу фанерной полоски привязывают конец резиновой трубочки, другой ее конец привязывают шелковой лигатурой к зубам. Предпочтительно привязывать ее не непосредственно к зубам, что может вызвать расшатывание зубов, а предварительно наложить на несколько зубов гладкую алюминиевую проволочную шину и конец ленты привязать шелковой лигатурой к этой шине.
• Назубные проволочные алюминиевые шины
Назубные проволочные алюминиевые шины с межчелюстной тягой, применяемые при лечении переломов челюстей, могут быть использованы после онкологических операций лишь в тех редких случаях, когда резецируют очень небольшой участок нижней челюсти, а на остатках ее имеется большое количество достаточно крепких зубов.
Применяя этот метод, можно при благоприятных данных добиться удовлетворительных условий прикуса.
• Шины из каучука и из пластмассы
Шины каучуковая и пластмассовая с прорезами для зубов, снабженные наклонной плоскостью и удлиняющим крылом, применяются при половинном вычленении нижней челюсти, если на остатке ее имеется несколько крепких зубов.
Наклонная плоскость предупреждает смещение остатка челюсти в оперированную сторону, а удлиняющее крыло предупреждает западение мягких тканей.
Здесь также удается с достаточной точностью контролировать условия прикуса, но уже с предоставлением больному возможности открывать рот.
Такую шину можно сделать из двух отдельных половин. В торец одной половины вваривают два параллельных металлических штифта, через торец второй половины просверливают два слепых параллельных канала. Обе половины шины соединяют введением штифтов в каналы, однако не на полную длину штифтов. Изгибанием штифтов и укорачиванием их можно изменить форму и размеры сложенной шины.
При полном отсутствии зубов на остатке челюсти приходится фиксировать вытягивающую нить в отверстии, просверленном специально для этой цели в толще нижней челюсти, близ нижнего края остатка этой кости.
Эта шина имеет очень важное преимущество: силы, удерживающие остаток челюсти в правильном положении, здесь приложены не только к области зубов и альвеолярного отростка, но и к телу челюсти. Поэтому предупреждается разворот остатка челюсти, т. е. вращение его вокруг продольной оси.
• Шина Ванкевич
Шина Ванкевич изготовляется из каучука или из пластмассы. Шину укрепляют только на верхней челюсти. Она снабжена двумя вертикально поставленными опорными плоскостями, спускающимися отвесно с небной поверхности шины. Вертикальные плоскости служат опорой для остатков нижней челюсти, которые налегают своими язычными поверхностями на наружные поверхности вертикальных опорных плоскостей шины.
Эту шину можно рекомендовать для случаев обширной резекции горизонтальной части нижней челюсти, когда встречаются особенные трудности для предупреждения смещения остатков челюсти (восходящие ветви) либо кнутри, либо кпереди и кверху (вращение вокруг фронтальных осей суставов).
Хирургическое лечение
• Обезболивание
Преимущества, которые, казалось бы, свойственны наркозу (абсолютная надежность способа обезболивания, свобода действий хирурга, вынужденного почему-либо расширить свои действия в процессе операции), все же уступают тем преимуществам, которые свойственны методам местного обезболивания (инфильтрационного и регионарного).
Сохранение рефлексов (глотательного, кашлевого) и нормального дыхания при местном обезболивании весьма снижает опасность аспирации слюны, крови и, следовательно, развития осложнений со стороны дыхательных органов. Весьма важно обеспечить во время операции отсасывание слюны и крови из полости рта с помощью электрического или сильного водоструйного насоса.
Кратковременный ингаляционный наркоз приходится добавлять лишь в момент вскрытия капсулы челюстного сустава и выкручивания головки.
Методы внутривенного наркоза имеют весьма существенный недостаток: длительный сон после операции способствует затеканию крови и слюны из полости рта в дыхательные пути.
Ингаляционный наркоз во время всей операции неизбежно приходится применять тогда, когда распространенность опухоли исключает надежный эффект местного обезболивания. Поэтому настоятельно рекомендуемыми для резекций и вычленений нижней челюсти следует считать методы регионарного и инфильтрационного местного обезболивания при обеспечении отсасывания слюны и крови во время операции с помощью достаточно сильно действующего отсасывающего аппарата.
• Техника резекции нижней челюсти
Разрез кожи проводят параллельно нижнему краю челюсти, на 3 см ниже его. Где можно, следует избегать вертикального разреза нижней губы, так как на месте давления протеза на рубец могут образоваться впоследствии язвы.
Отслоение тканей производят как с наружной, так и с внутренней поверхности кости, однако не поднадкостнично. Надкостницу и пораженные ткани оставляют на кости.
Увеличенные лимфоузлы и подчелюстную слюнную железу удаляют обязательно единым конгломератом, а отнюдь не раздельно, что угрожает обсеменением раны злокачественными клетками и быстрым появлением рецидивов в рубце.
Если при проведении этих моментов операции имеется опасность привить элементы опухоли с язвенных поверхностей и участков распада на здоровые ткани (а эта опасность особенно велика при наличии распадающихся опухолевых язв), то следует предварительно сделать электрокоагуляцию язвенных поверхностей. В этих случаях операцию обычно приходится делать под внутривенным наркозом с тщательным отсасыванием слюны и крови во время операции.
Для определения уровня распила кости нужно иметь хорошую рентгенограмму, по которой определяют границу распространения опухоли. Распил производят проволочной пилой, отступая не менее чем на 3 см от краев опухоли, определенных по рентгенограммам.
Надо иметь в виду, что главный источник рецидивов опухоли – это ошибочное, слишком близкое расположение линии распила кости к опухоли, недостаточный захват здоровой кости.
Соответственно намеченному распилу удаляют зуб, а на десне язычной и щечной сторон проводят вертикальные разрезы. Если возможно, то перед тем, как распиливать челюсть, выкраивают из десны два лоскута, которыми покрывают поверхность распила кости.
Пилу проводят через наружную рану по внутренней поверхности челюсти на уровне альвеолы удаленного зуба. Если предполагается сделать вычленение челюсти, то после перепиливания низводят в наружную рану удаляемую часть челюсти, рассекают сухожилие височной мышцы и капсулу челюстного сустава и выкручиванием освобождают челюсть от соединения с остатками сухожилия височной мышцы, связок и капсулы сустава.
Наложение глухих швов на края наружной раны даже с соединением погружными швами глубоких слоев обязательно. Со стороны же полости рта весь дефект выполняется тампоном, над которым помещают протез той или иной конструкции.
В полости рта накладывают лишь несколько швов для покрытия распила кости лоскутами слизистой оболочки, да еще два-три шва – при вычленении – в заднем отделе над восходящей частью протеза. В случае применения безотлагательной остеопластики нижней челюсти слизистую оболочку полости рта, конечно, зашивают наглухо.
В послеоперационном периоде больного до пробуждения помещают на кровати без подушки с опущенным головным концом и следят, чтобы не было западения языка (вытянуть язык, положить больного на бок). Спустя 8-10 часов под голову больного следует поместить подголовник, а ножной конец кровати несколько поднять.
Назначают частые ирригации. Кормят больных жидкой пищей через поильник с надетой на его носик резиновой трубкой.
Лучевое лечение
В отношении злокачественных опухолей нижней челюсти самостоятельное значение лучевых методов лечения крайне ограничено: лишь при лечении гигантоклеточных опухолей облучение рентгеновыми лучами приносит хорошие результаты; этот метод эффективен также при низко дифференцированном неороговевающем раке.