Рак прямой кишки
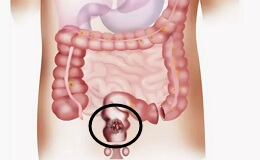
Рак прямой кишки – это образующаяся в слизистой оболочке прямой кишки злокачественная опухоль, которая клинически определяется кровотечением, наличием в кале патологических примесей в виде слизи и крови, анемией, похудением, слабостью, болями в промежности и крестце.
Как известно, рак пищеварительного тракта представляет собой самую частую локализацию, доходя в среднем приблизительно до 75% всех опухолей (у женщин несколько меньше в виду большой поражаемости раком матки и грудной железы). Из всех отделов пищеварительного тракта желудок стоит на первом плане, а за ним прямая кишка, конкурируя в этом отношении с пищеводом.
Содержание статьи:
Причины возникновения
Среди факторов, влияющих на риск развития рака прямой кишки, различают внешние и внутренние причины.
Внутренние причины рака прямой кишки:
• язвенный колит;
• аденомы – особенно полипы, диаметр основания которых превышает 2 см;
• болезнь Лесневского-Крона;
• полипоз в семье;
• кисты сальных желез и опухоли кожи;
• злокачественные новообразования нервной системы;
• эпидермальные кисты и мезодермальные опухоли.
Внешние (экологические) причины рака прямой кишки:
• курение;
• низкое содержание фруктов и овощей в ежедневном рационе питания;
• слишком много жира в рационе;
• употребление в пищу продуктов, содержащих канцерогены;
• употребление в пищу большого количества красного мяса;
• недостаток в рационе витаминов А, С и Е и селена;
• частые запоры из-за низкого содержания клетчатки или ожирения.
Симптомы
При раке прямой кишки общее состояние нередко остается хорошим очень долгое время. Впрочем, клинические признаки вырисовываются в каждом отдельном случае в зависимости, главным образом, от трех причин; первая – какая форма рака, вторая – в какой стадии болезнь, разумея патологоанатомические изменения со стороны прямой кишки, и третья – в какой части кишки первично появился рак. Вообще, нужно сказать, что степень злокачественности рака прямой кишки необычайно разнообразна. В то время как при раке, представляющемся плотным, почти хрящевой консистенции утолщением стенки прямой кишки, симптомы будут развиваться в направлении постепенно нарастающей непроходимости в нижнем отделе толстых кишок, при медуллярном раке и коллоидном эти признаки отходят на второй план, тогда как на первый план выступают симптомы со стороны характера отделяемого кала и субъективные ощущения.
Смотря по форме рака, болезнь принимает или хроническое течение, затягивающееся на годы, или протекает быстро и в течение не больше года оканчивается летально.
Каждая из вышеуказанных форм рака прямой кишки может по клиническому течению иметь три периода:
а) начальная стадия;
б) стадия полного развития процесса в органе;
в) стадия осложнений.
Например: в нижней трети кишки пристеночное новообразование над наружным сфинктером, но еще циркулярно не охватившее кишку – это первая стадия. При циркулярном охвате на более широком пространстве (вверх или вниз, или в обе стороны) – имеется вторая стадия, а если эта опухоль, распространяясь дальше, перешла на другие органы таза – это уже третья стадия. Начальная стадия этого заболевания, к сожалению, часто просматривается, будучи принята за геморрой, почему необходимо тщательное обследование подозрительных больных. В громадном большинстве случаев больные обращаются за помощью к врачу во втором периоде и редко в первом, который обычно протекает у больного под диагнозом геморроя. Особенно скрыто протекают высокосидящие кольцеобразные фиброзные формы, которые ведут прежде всего к упорным запорам; последние усиливаются до явлений сначала относительной, а в конце концов до полной непроходимости. Под давлением масс, скопляющихся выше сужения, опухоль может опуститься в просвет кишки и в это время хорошо прощупывается, а в следующие дни после опорожнения кишки может вновь исчезнуть. Для этой формы особенно характерны запоры, сменяющиеся часто зловонными поносами; эти последние обычно обусловливаются раздражением слизистой оболочки выше сужения разлагающимися каловыми массами, которые смешиваются с обильно выделяющейся слизью.
Вообще нарушение нормального, правильного акта дефекации представляет очень важный симптом, который при правильной оценке его часто дает возможность заподозрить, а затем и установить наличие рака прямой (и сигмовидной) кишки. В этом отношении нужно обращать внимание и на запор, и на понос. И то и другое должно внушить подозрение, особенно в тех случаях, когда они наступают внезапно, без видимых изменений в питании больного, если речь идет о больных «ракового» возраста. Необходимо только помнить, что этот раковый возраст может быть и молодым.
Особенно подозрительным должен считаться понос, упорно продолжающийся, несмотря на диетическое и медикаментозное лечение, и притом понос своеобразный, а именно частый, но очень незначительный по количеству кала, сопровождающийся частыми тенезмами. В этих случаях, строго говоря, имеется дело не с поносом, а с запором или ложным поносом, так как достаточного опорожнения кишечника по существу не происходит, и выше раковой опухоли всегда имеется задержка.
Несколько иная картина бывает в той же второй стадии, но при другой форме рака прямой кишки, а именно, при мозговике, студенистом и альвеолярном раке ее. Новообразование превращает кишку в твердую трубку с узловатыми утолщениями, выдающимися в просвет кишки; эти массы часто рано начинают изъявляться и распадаться; начинающееся нагноение принимает гнилостный характер, появляются геморрагии, а дальше и обильные кровотечения; сильное сужение вдруг может исчезнуть и наступает снова достаточно свободная проходимость кишки, что, конечно, обусловливается распадом опухоли.
Следует заметить, что при современных способах обследования прямой кишки раковое заболевание ее диагностируется легко в сравнении с другими отделами кишечника и, если больные попадают к врачу в большинстве случаев во втором периоде, то причина этому или в самом больном, поздно обращающемся за врачебной помощью, или во враче, упускающем случай исследовать больного через прямую кишку.
Как при раковых страданиях вообще, так и при раке прямой кишки всегда крайне важно распознать болезнь прежде, чем она примет значительные размеры; но в этом то именно и заключается вся трудность, так как ранние явления у таких больных совершенно незначительны и не характерны: неопределенные временами боли в кишечнике, постепенное усиление запоров, которые сначала коррегируются слабительными, и только когда последние не действуют, больной обращается к врачу. Местное исследование, предпринятое врачом, открывает своевременно причину болезни, и если процесс в ранней стадии, принимаются радикальные меры. Таким образом, правильный и тщательный анализ ранних симптомов всегда будет достаточен, чтобы направить внимание в надлежащую сторону.
Единственная цель ранней диагностики должна заключаться в том, чтобы решить вопрос о возможности оперативного удаления опухоли.
Течение болезни
Течение рака прямой кишки бывает довольно разнообразным; между очень злокачественными случаями, ведущими в течение нескольких месяцев к смерти, и такими, которые тянутся в течение нескольких лет, имеется целый ряд переходных, по которым можно составить если не шкалу злокачественности рака, то во всяком случае ряд клинических картин, характеризующих эти переходные формы.
Если рак начинается над задним проходом (в нижнем отделе) – первым признаком его будет боль, усиливающаяся при дефекации, нередко запоры и слизь с кровью; в это время уже можно при исследовании кишки пальцем открыть опухоль, – это стадии начинающегося рака. Сфинктероскоп дает возможность здесь во всех деталях видеть изменения на слизистой оболочке. Несмотря на полную возможность в этой стадии болезни определить ее характер, все же в большинстве случаев по вине самих больных эта стадия пропускается. Если кровотечения усиливаются, на смену запорам появляются поносы, часто гнилостные, с сильным запахом. Наступают сильные затруднения при испражнениях, при этом крайне болезненные, не позволяющие вследствие сужения кишки пальцевое или инструментальное обследование – здесь, несомненно, уже имеются раковые язвы с диффузной инфильтрацией – это стадия вполне оформленного рака. Вопрос только в том, далеко ли рак распространяется. Здесь на смену ректоскопа приходит Рентген, который точно устанавливает длину этого сужения.
Когда болезнь начинает захватывать соседние с кишкой ткани, она часто поражает и нервы крестцового сплетения, отчего наступают жестокие боли или судороги в нижних конечностях. Переход и распространение на соседние органы таза вызывает соответствующие анатомические изменения и функциональные расстройства этих органов, а если ко всему этому прибавить и явления со стороны общего состояния больного (исхудание и кахексия), то это уже будет третья стадия рака прямой кишки с осложнениями.
Патологическая анатомия
На протяжении кишечника чаще всего рак развивается в прямой кишке и преимущественно в том месте, где находится ее граница с сигмовидной артерией. Излюбленным местом поражения является ампулярная часть прямой кишки (около 65%) в форме медулярного рака или аденокарциномы. Высоко лежащие раковые опухоли (23%) по большей части плотного фиброзного характера, располагаются чаще на уровне Дугласового пространства. Наконец, встречаются поражения, берущие свое начало у анального конца прямой кишки и быстро распространяющиеся по всей трубке как по поверхности, так и вглубь, т. е. в толщу стенки – это студенисто-слизистые раки (12-15%).
Рак прямой кишки по большей части представляет первичное заболевание: редко рак соседних органов, располагающихся в тазу, переходит на кишку, и еще реже он встречается в качестве метастатического рака в ней.
Первичный рак прямой кишки в одних случаях ограничивается исключительно только стенкой ее, в других находят раковые метастазы в регионарных лимфатических узлах и в отдаленных органах или, наконец, рак может со стенки кишки переходить на соседние органы и ткани тазовой области. Первичный рак прямой кишки имеет склонность к круговому, к кольцеобразному охвату кишки, вследствие чего получается стриктура; реже прямая кишка поражается отдельными раковыми узлами. Раковая опухоль часто распадается, наступают значительные кровотечения: в иных случаях происходит прободение в мочевой пузырь, влагалище, матку, в подбрюшинную тазовую клетчатку и т. д.
Бывают случаи, когда опухоль охватывает циркулярно всю кишку: иной раз поражается задняя стенка, иной раз передняя и особенно сегмент на уровне гениталий; реже всего поражается анальная часть, а чаще ампулярная, среднее между ними по частоте место соответствует брыжейке прямой кишки.
Цилиндроклеточный канкроид разрастается на значительном протяжении в нижней части прямой кишки, и притом преимущественно в виде кольца. Более твердые и медленнее растущие формы обыкновенно начинаются в виде узлов, гистологическое строение которых носит на себе явные следы развития их из либеркюновых желез. Однако этот железистый тип сохраняется только в верхних слоях; книзу же железа принимает атипическую форму; она делится, растягивается врастающими в нее эпителиальными цилиндрами, собственная оболочка исчезает, мышечный слой прорван и новообразованная ткань протискивается повсюду между пропитанной мелкими клетками соединительной ткани, местами также в лимфатические сосуды. Иногда целые отделы опухоли превращаются и ряд маленьких кист; такую картину представляют обыкновенно твердые формы, тогда как мягкие мозговидные опухоли все более и более отклоняются от железистого типа, приближаясь к альвеолярному раку; при этом цилиндрические клетки большей частью меньше объемом и предрасположены к жировому перерождению; они кажутся как бы гнездами, вкрапленными в пропитанной мелкими клетками ткани; эти новообразования обнаруживают особенную склонность к быстрому распаду.
Кроме этих двух более частых форм рака в прямой кишке, встречаются еще альвеолярные раки и столь же часто скирр. При первой форме, также развивающейся путем атипического размножения либеркюновых желез, содержимое ячеек претерпевает слизистое размягчение, обусловленное коллоидным перерождением клеточной протоплазмы. Внутри крупных ячеек коллоидно-размягченные массы зачастую представляются в виде мелких, похожих на саго, зернышек. Эти новообразования то мягки, когда опутывающая ячейки соединительная ткань обильно пропитана круглыми клетками и приближается к грануляционной ткани, то тверды, когда соединительная ткань бедна клетками, но количественно ее много. Этой именно форме свойственно разлитое распространение по значительным участкам кишки, что составляет отличие ее от скирра, редко поражающего слизистую оболочку на большом пространстве. Последняя опухоль, благодаря своей склонности к сморщиванию, легко ведет к значительным кольцеобразным сужениям прямой кишки с образованием складок на прилежащей слизистой оболочке.
Мягкие формы рака прямой кишки преимущественно перед всеми другими вызывают быструю инфильтрацию лимфатических желез таза и распространение процесса на брюшину; метастазы в печени составляют сравнительно частое и раннее явление. Во многих случаях бывает поражение желез и даже тогда, когда во время операции они кажутся здоровыми, в большинстве случаев, при тщательном микроскопическом исследовании, они оказываются раково измененными. Раньше других поражаются железы, которые лежат по обеим сторонам прямой кишки, а затем уже быстро и железы брыжейки.
Диагностика
Для диагностики рака прямой кишки и определения стадии прогрессирования выполняются следующие диагностические тесты:
• пальпация;
• биопсия;
• колоноскопия;
• ректальная инфузия;
• оценка подвижности опухоли при осмотре прямой кишки под общим наркозом;
• УЗИ, МРТ и КТ.
В начальных стадиях можно рано установить заболевание с помощью инструментов, при поздних же стадиях достаточно бывает одного обследования пальцами, причем и для пальца есть предел – это анальная и ампулярная область. Для диагностики нужно отдать предпочтение методу ректоскопии, так как равномерно надвигающиеся складки слизистой оболочки кишки при обратном извлечении инструмента дают возможность осматривать по всей окружности кишку при совершенно одинаковых условиях со стороны ее окраски, между тем как при створчатых зеркалах, вследствие давления лопастей на слизистую, получается ее анемия, а между лопастями, наоборот, застойная гиперемия; часто на слизистой покрытой слизью лопасти могут ускользнуть из поля зрения ненормальные места; кроме того, раздвигание лопастей может повести к повреждению слизистой оболочки, кровотечению и т. д.
Эта часть прямой кишки, развивающаяся совершенно самостоятельно, в анатомическом и патологическом отношениях представляет свои особенности. В начальной стадии рака в этой области исследование пальцами может дать лишь субъективные ощущения боли, прощупать же в этой стадии что-либо трудно, так как небольшие складки, геморроидальные утолщения, полипы и просто воспалительные явления могут быть неправильно истолкованы; поэтому в таких случаях необходим тщательный осмотр сфинктероскопом большого диаметра: он дает возможность установить состояние слизистой оболочки, малейшие дефекты в ней, окружность дефекта и вообще оценить язву, которая по характерному дну, краям, окружности может быть в ранних еще стадиях дифференцирована и правильно распознана. Нечего говорить уже о сформировавшемся раке этой области. Здесь в большинстве случаев и палец может указать на характер процесса. Наконец, в поздней стадии – стадии осложнений – зеркало, а иногда и палец не могут быть введены вследствие сужения.
Нужно прибавить, что во всех стадиях кладет свой отпечаток и форма рака: будет ли это твердый скирр или мягкий кровоточащий мозговик. Выделения в первой стадии могут совершенно отсутствовать или бывают едва заметны; во второй стадии имеются катаральные отделения, иногда с примесью крови, иногда задержанного разложившегося зловонного полужидкого кала. В третьем периоде все эти субъективные и объективные признаки усиливаются, ухудшают общее состояние больного, и нередко случается, что пораженный сфинктер не в состоянии задерживать кала, особенно жидкого. Субъективные ощущения во всех трех периодах рака этой области складываются из ощущений жжения, зуда, чувствительных и болезненных ощущений до невозможности испражняться вследствие сильнейшей и жгучей боли при прохождении кала, тем более сильной, чем тверже кал. Иногда процесс переходит и на кожу вблизи заднепроходного отверстия, тогда диагноз не составляет труда.
Вследствие большой вместимости, большей растяжимости, меньшей чувствительности ампулярной части прямой кишки, субъективные ощущения в первой стадии рака совершенно не беспокоят больного, однако малейший повод, например, слизистое или слизисто-гнойное отделение, иногда даже с кровью, должны побудить предпринять инструментальное исследование и исследование пальцем; вследствие большой складчатости – вверху поперечной, а внизу продольной – нужно как можно больше обращать внимании на эти складки, трудно расправляющиеся, часто отечные, покрасневшие – все эти изменения легко устанавливаются ректоскопом; иногда видны щели между складками, покрытые налетами, они дают повод заподозрить опухоли и в дальнейшем проследить за их течением. При исследовании пальцами в таких случаях можно ощущать пергаментность и как бы бляшку на весьма подвижной и мягкой слизистой оболочке.
Во второй стадии организовавшейся раковой опухоли, какой бы формы она ни была (плоская, полипообразная, губовидно-язвенная или бугристая, избавленная), в ампуле-клоаке собирается кал, который смешивается с отделяемым язвенной опухоли, все это застаивается, гниет и дает зловонные испражнения, смешанные с гноем и кровью. Возьмем теперь третью степень, когда вовлечены в процесс соседние части мочевой и половой сферы; ко всем явлениям второго периода присоединяются боли и явления со стороны названных органов.
Итак, в первой стадии диагноз может быть выяснен с помощью ректоскопа; во второй стадии даже только с помощью обследования пальцем, а в последней стадии сплошь и рядом опухоль, особенно циркулярно охватывающая кишку, не пропускает даже пальца.
И в этой области также точно, как и в анальной, свой отпечаток на проявление субъективных и объективных данных накладывает форма рака; общая характеристика: твердость и меньшая продуктивность вследствие роста и распада типичны для скирра и, наоборот, мягкость, распад, кровотечение и пр. характерны для мозговика. Если в первой стадии со стороны общего состояния больных еще невозможно временами уловить каких-либо проявлений (это относится одинаково к раку во всех областях прямой кишки), то во второй стадии уже сказываются начальные симптомы кахексии: что же касается третьей стадии рака прямой кишки, то здесь кахексия уже всегда налицо. Когда поражение перешло за пределы кишки, появляются невралгические боли в форме ишиаса, при стенозе – закрытие кишечного просвета, колики, илеус; при переходе рака на пузырь появляется мучительная дизурия.
В зависимости от более или менее выраженной брыжейки – эта часть обладает соответствующей подвижностью. Можно сказать, что эта часть прямой кишки по отношению к сигмовидному изгибу ободочной кишки играет такую же роль, как анальное отверстие по отношению к ампуле. Поэтому всякое проявление стеноза, будь то ранняя степень в зависимости, например, от поверхностного раздражения формирующейся здесь язвочки или последующего рефлекторного раздражения вплоть до организованного сужения, должно вызывать застой в сигмовидном изгибе ободочной кишки и задержание жидких, твердых и газообразных масс. Объективная диагностика здесь трудна: для пальца этот участок недоступен. Если кишка будет подвижна, то при бимануальном исследовании эта часть может иногда дать или утолщение, или ненормальную болезненность, словом – дать только повод для дальнейшей эндоскопии; в таких случаях ректоскоп дает исчерпывающие данные; слизистая оболочка даже в начальной стадии в большинстве случаев становится менее эластичной, менее подвижной, отечно-красной (при мозговике) или сухо-малокровной (при скирре).
Во втором периоде явления будут по существу те же, но только резче выражены. При исследовании пальцем прямой кишки и одновременном напряжении больным брюшного пресса можно прощупать надвигающуюся сверху опухоль. Ректоскопом часто трудно отыскать просвет вследствие сужения и эксцентричного его расположения. В этом именно месте ампулярная часть переходит в просвет, величина диаметра которого значительно меньше величины диаметра ампулярной части и более узкая часть легко перегибается над широкой, а потому при сильной складчатости слизистой, трудно отыскать щель, образующуюся вследствие этого перегиба. С этого момента манипуляции с ректоскопом могут быть даже опасны и попытки производить их здесь в темную представляют полную аналогию с попытками бужирования пораженного тем же процессом пищевода, когда отмечаются несчастные случаи прободения со всеми последствиями. Вообще ректоскопия представляет такой ценный метод исследования, что должна быть применена во всех случаях малейшего подозрения на неблагополучие в области прямой и дистальной части сигмовидной кишки. В стадии распада, особенно при мозговике, в раструбе ректоскопа обычно видна кровь, покрывающая поверхность слизистой, и, несмотря на тщательное протирание тампонами, она успевает закрывать поверхность, так что дальнейшие манипуляции будут и по существу излишни, и опасны.
Когда эти изменения наслаиваются количественно, переходят на окружающие ткани и органы, делая их неподвижными, и присоединяются к этому общие явления со стороны организма в виде кахексии – рак прямой кишки переходит в третью степень рака этой области с осложнениями.
Из осложнений особенно мучительны: частичное или полное недержание кала при поражении анальной части, прорывы в мочевой пузырь и во влагалище, гнойные перитониты при прободении стенки кишки, сдавливание мочеточников с последующим уронефрозом, быстро развивающаяся кахексия вследствие всасывания гнойного и гнилостного кишечного содержимого.
Дифференциальная диагностика
При дифференциальной диагностике прежде всего нужно исключить хронические воспалительные процессы, а в первую очередь туберкулез и сифилис.
Туберкулез поражает преимущественно нижний отдел прямой кишки и представляет множественные сливающиеся язвы, часто кольцом охватывающие все отверстие. Эти местные изменения в связи с общим состоянием и поражением других органов и серодиагностическими данными необходимо учитывать в целях дифференцирования между туберкулезом и раком.
Когда диффузно пораженная слизистая оболочка прямой кишки, язвы и перипроктит ведут к плотному сращению с соседними частями, к образованию абсцессов и свищей в окружности заднего прохода, когда слизистая оболочка погибает, ампулярный отдел прямой кишки превращается в полость неправильной формы с плотными стенками и рубцовыми тяжами, когда участившиеся испражнения сопровождаются мучительными тенезмами, а кал имеет примесь кровянистой слизи или зловонного гноя, в таких случаях отличить сифилис от рака бывает иногда очень трудно, особенно, если реакция Вассермана при этом дает отрицательный результат. Однако при оценке результатов специфических иммунодиагностических реакций, следует иметь в виду то обстоятельство, что положительный результат реакции не говорит еще о том, что у человека, зараженного туберкулезом или сифилисом, не может возникнуть и раковая опухоль.
Итак, подозревая рак прямой кишки, нужно иметь в виду возможность поражения ее туберкулезом и сифилисом, при которых картина местных явлений нередко дает анатомические и клинические симптомы, сходные с таковыми при раке.
Что касается других опухолей, то в смысле дифференциальной диагностики важны саркомы и аденомы. Саркомы часто встречаются в виде меланосарком, и представляют бугристые опухоли, которые в дальнейшем прорастают в прямую кишку и распадаются; они в противоположность карциномам, не имеют приподнятых краев.
Лечение
Какое лечение рака прямой кишки будет проводиться, зависит, среди прочего, от состояния питания пациента. Если у пациента плохое состояние питания, операция или химиотерапия невозможны, это условие также влияет на вероятность осложнений и прогноз. Каждый пациент должен быть адекватно подготовлен к лечению. Ниже приведены методы лечения, применяемые при раке прямой кишки.
⇒ Хирургическое лечение:
• операция с использованием метода Гартмана – процедура выполняется, когда узелки располагаются в верхней части прямой кишки, и есть опасения, что анастомоз дистальной части прямой кишки с проксимальным сегментом толстой кишки может быть не герметизирован;
• амператомия прямой кишки по методу Майлза – она проводится, когда опухоль находится в нижней части прямой кишки или когда есть риск повреждения анальных сфинктеров или когда они инфильтрированы опухолью;
• резекция Диксона – выполняется, когда узелки расположены в средней и верхней части прямой кишки и в нижней части;
• местное иссечение – выполняется в специализированных центрах, посредством хирурга с большим опытом работы;
• иссечение мезоректума – снижает риск локального рецидива и увеличивает шансы на заживление.
⇒ Предоперационная лучевая терапия
Данное лечение направлено на уменьшение опухоли или уменьшение ее размеров.
⇒ Послеоперационная лучевая терапия
Данная терапия используется, когда следующие факторы ухудшают прогноз:
• метастазы в перианальные лимфатические узлы;
• инфильтрация перианальной жировой ткани;
• высокая злокачественность опухоли;
• перфорация опухоли во время операции;
• застой из опухолевых клеток в лимфе и кровеносных сосудах.
⇒ Послеоперационная химиотерапия
Является стандартным методом лечения.
⇒ Паллиативное лечение
Включает лазеротерапию, местное иссечение, фекальный свищ, лучевую терапию, паллиативную резекцию.
Рекомендуем посмотреть познавательное видео