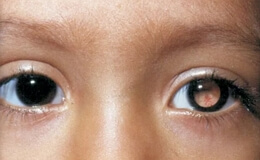
Рак влагалища
Рак влагалища – это метастатическое или первичное злокачественное поражение стенок и/или слизистой оболочки влагалищной трубки, чаще всего встречающееся у женщин после 50 лет и составляющее порядка 2% от всех злокачественных опухолей женских половых органов.
По своему генезу раковые опухоли влагалища разделяют на первичные и вторичные. К первичным опухолям относятся те, которые происходят из слизистой оболочки самой влагалищной стенки. К вторичным опухолям влагалища относятся опухоли, первично развившиеся в каком-нибудь другом органе.
Содержание статьи:
Причины и механизмы возникновения
Первичный рак влагалища развивается из многослойного плоского эпителия слизистой оболочки. По частоте он составляет 2-3% всех раков женских половых органов и встречается у женщин любого возраста, а также, хотя значительно реже, наблюдается и у детей. Чаще всего он поражает женщин в возрасте между 40 и 60 годами.
Ни отклонения в менструальном цикле, ни беременность, ни роды не имеют значения в возникновении заболевания. Опущение и выпадение влагалища, а также ношение пессариев сами по себе не могут вызвать возникновения опухоли, но могут служить стимулирующими факторами.
Первичная опухоль влагалища часто располагается в том участке влагалищной стенки, к которому обращен наружный зев цервикального канала. Патологические выделения из канала шейки матки могут явиться существенным условием, способствующим возникновению рака влагалища.
Локализация опухоли
В таком тонкостенном трубчатом органе, каким является влагалище, локализация опухоли имеет большое значение. Анатомо-топографические условия (тесное соседство смежных полых органов, богатое лимфоснабжение и широкая связь с системой лимфатических узлов таза) ставят прогноз болезни в большую зависимость от локализации опухоли.
Наиболее благоприятной в смысле течения болезни и в отношении лечения следует признать локализацию опухоли в сводах влагалища. Распространение опухоли и этих случаях протекает по типу рака шейки матки, так как лимфатические пути сводов снизаны с лимфатическими путями последней. Прорастание в мочевой пузырь и прямую кишку наблюдается редко или наступает поздно ввиду того, что на этом уровне оба полых органа наиболее удалены от влагалища и обладают наибольшей по отношению к нему подвижностью.
Расположение опухоли в средней трети влагалища менее благоприятно для больной. Хотя распространение по лимфатическим путям в подчревные лимфатические узлы сохраняется, как и при опухолях сводов, но наличие анастомозов с лимфатической системой ампулы прямой кишки обусловливает возникновение метастазов в аноректальных и сакральных лимфатических узлах. Ввиду ограниченности пространства, инфильтрация паравагинальной клетчатки быстро приводит к ограничению подвижности опухоли. В случаях направления роста опухоли к мочевому пузырю, наступающая опухолевая инфильтрация шейки пузыря вызывает расстройства мочеиспускания.
Наименее благоприятно, расположение опухоли в нижней трети влагалища. Лимфатические пути отсюда несут лимфу в паховые лимфатические узлы. Возникающие в них метастазы довольно быстро поражают крупные сосуды бедра. Распространение опухоли на наружные половые органы осложняет лечение и иногда вынуждает к многоэтапной комбинированной терапии. В случае, если опухоль поражает переднюю стенку нижней трети влагалища, быстро наступает инфильтрация окружающих уретру тканей, вызывая стриктуру последней и задержку мочеиспускания. Расположение опухоли на задней стенке, вблизи анального кольца, может значительно ограничить возможность лучевого лечения и привести к необходимости комбинированного лечения, включающего широкое оперативное вмешательство в виде тотального удаления половых органов вместе с прямой кишкой и наложения противоестественного заднепроходного отверстия.
Симптомы
Среди поступающих на лечение, больные в первой стадии заболевания составляют не больше 20%. Это преимущественно женщины, живущие половой жизнью. Травма опухоли при половом сношении, вызывающая кровянистые выделения, является тем наиболее частым симптомом, который заставляет больных обратиться к врачу.
Влагалище хорошо снабжается кровью и имеет богатую лимфатическую сеть, строение которой обусловливает значительно более быстрое, чем в других женских половых органах, распространение опухоли как по поверхности, так и в глубину. В особенности катастрофически быстро это наступает при эндофитных, язвенных формах.
У женщин, не живущих половой жизнью, симптомы появляются позднее. Выделения из влагалища с примесью крови появляются тогда, когда распад опухоли нарушает целостность кровеносных сосудов, что чаще всего наступает во II стадии. В единичных случаях заболевание протекает бессимптомно вплоть до III и IV стадий. В связи с этим прогноз при первичном раке влагалища нельзя считать благоприятным, рак влагалища должен быть отнесен к одним из наиболее злокачественных заболеваний женских половых органов.
Диагностика
Диагностика рака влагалища не представляет особых трудностей. Симптомы заболевания достаточно характерны и сходны с таковыми при раке шейки и тела матки: бели, сукровичные или кровянистые выделения; в более запущенных стадиях болезни присоединяются боли, расстройства мочеиспускания и дефекации. Доступность опухоли для обследования руками, невооруженным и вооруженным глазом (кольпоскопия), для цитологического (взятие мазка) и гистологического (биопсия) исследований позволяет, как правило, поставить быстро точный диагноз. Нужно подчеркнуть, что гистологическое подтверждение диагноза необходимо.
Клинические признаки для диагностики первичного рака влагалища достаточно специфичны. К ним относятся:
• Развитие опухоли из слизистой оболочки влагалища (его многослойного плоского эпителия);
• Инфильтрирующий характер роста, поражающий подлежащие и окружающие ткани, с появлением, при дальнейшем распространении, метастазов в регионарных лимфатических узлах.
• Хрупкость и легкая ранимость опухоли при малейшем к ней прикосновении. Тканевая эластичность настолько потеряна, что при биопсии режущая часть инструмента легко погружается в ткань при самом незначительном надавливании.
• Распад опухоли, наступающий на определенной стадии ее роста.
Немалое значение как для прогноза, так и для выбора плана лечения имеет клиническая форма опухоли. Экзофитные опухоли, растущие в просвет влагалища и представляющие собой хрупкие, кровоточащие, плотные на ощупь, бугристые разрастания, действительно иногда напоминают своим видом цветную капусту. Нередко они имеют вид полипов или папиллом, сидящих на различной ширины ножке. Опухоли этого типа инфильтрируют подлежащие ткани в умеренной степени и отличаются более благоприятным прогнозом. Эндофитные, в особенности язвенные формы опухоли, растущие в глубину тканей, инфильтрирующие и разрушающие влагалищную стенку, а также лежащие за ней ткани и органы, отличаются своим злокачественным течением, быстро распространяясь в регионарные лимфатические узлы.
Вопросы дифференциальной диагностики злокачественных опухолей влагалища, благодаря их редкости, в конце концов, решаются гистологическим исследованием. Саркомы влагалища встречаются очень редко и чаще в юном возрасте. Хорионэпителиомы и меланомы иногда представляют, несмотря на их специфику, значительную трудность для диагноза.
Наиболее частым примером вторичного рака влагалища являются случаи непосредственного перехода опухоли шейки матки на влагалищную стенку. Реже встречаются случаи, когда рак шейки матки дает метастазы в стенку влагалища на разном его уровне, чаще в области нижней трети. Установить метастатическую природу опухоли путем гистологического сравнения легко. В тех же случаях, когда опухоль шейки матки удалена или уничтожена при помощи лучевого лечения, диагноз вторичного рака влагалища ставится на основании анамнестических данных.
Также важны анамнестические данные при часто встречающемся вторичном раке влагалища, развивающемся в его культе, после удаления матки по поводу рака шейки или тела матки. Значительно реже наблюдаются имплантационные метастазы рака тела матки во влагалище. Гистологическое исследование опухоли позволяет заподозрить рак тела матки (аденокарцинома) и произвести диагностическое выскабливание полости матки. Еще реже наблюдается прорастание бессимптомно растущей опухоли яичника во влагалищный свод. Неподвижная опухоль, распадающаяся во влагалищном своде, трактуется вначале как запущенная первичная опухоль влагалища, распространяющаяся в паракольпий и параметральную клетчатку и выполняющая обычно правую или левую половину малого таза. Гистологическое изучение опухоли позволяет уточнить диагноз. Вторичными опухолями влагалища являются также случаи прорастания во влагалище опухоли прямой кишки и мочевого пузыря. Клинические картины заболеваний настолько разнятся, что всегда удается определить вторичное поражение влагалищной стенки. В затруднительных дли дифференциальной диагностики случаях помогают данные гистологического исследования. Вторичными опухолями влагалища являются также и метастазы из более отдаленных органов.
Лечение
Основным методом лечения при инвазивном раке влагалища является лучевая терапия. Главной задачей в деле лучевого лечения является рациональное распределение лучистой энергии в пространстве и во времени. В отношении пространства в приоритете находится наиболее гомогенное облучение опухоли. В отношении времени необходимо так распределить и сочетать дозы, чтобы достичь уничтожения опухоли, не превышая предела выносливости здоровых тканей.
Хирургическое вмешательство показано при неинвазивном раке как самостоятельно, так и в сочетании с химиотерапией.