Ретинобластома
Ретинобластома — это злокачественная опухоль сетчатки глаза, развивающаяся из тканей эмбрионального происхождения в подавляющем большинстве случаев в детском возрасте. Характерные симптомы ретинобластомы следующие: боль, потеря бинокулярного и центрального зрения, вторичного воспаления, лейкокория, развитие глаукомы, косоглазия, экзофтальма. В возрасте от 1-2 лет наблюдается 1/3 всех случаев заболевания, в возрасте от 2 до 5 лет данная опухоль также наблюдается довольно часто; у детей старше 10 лет опухоль встречается только в редких случаях.
Ретинобластома встречается примерно одинаково обоих полов. Примерно в 20% она бывает двусторонней, что еще более отягощает это тяжелое заболевание. Такая опухоль возникает из самостоятельных очагов в каждом глазу, а не из метастазов.
В происхождении этих опухолей ведущую роль играет мутация гена ретинобластомы. У 60% больных это происходит спорадически, однако у 40% возникновение опухолей являются наследственными.
Содержание статьи:
Строение опухоли
Гистологическое строение ретинобластомы, обнаруживающее значительную сложность ее структуры, представлялось в прошлом связанным, главным образом, с глией, и сама опухоль называлась в течение длительного времени «глиомой». Однако дальнейшее изучение этих опухолей, показавшее, с одной стороны, некоторое различие в их строении, а также и большое разнообразие в структуре отдельных частей одной и той же опухоли, в итоге привело к пересмотру взгляда на классификацию опухолей.
Нужно прежде всего отметить, что при обычных окрасках в этой опухоли можно различать четыре типа различных структур:
1) специфические клетки опухоли;
2) клетки, образующие муфты около сосудов («псевдорозетки»);
3) так называемые розетки;
4) дегенеративные изменения в ткани опухоли.
Специфические клетки ретинобластомы отличаются большим ядром и очень небольшим количеством протоплазмы. Ядро круглой, овальной или неправильной формы обнаруживает различную структуру хроматина. В клетках нередко встречаются два или даже три ядра. Клетки опухоли характерным образом располагаются вокруг кровеносных сосудов, образуя муфты различной толщины, от 10 до 20 клеточных слоев. Между этими скоплениями клеток около сосудов обычно находятся те элементы опухоли, которые подвергаются некрозу. Клетки, расположенные вокруг сосудов перпендикулярно к их поверхности, имеют цилиндрическую или грушеобразную форму. Эти скопления известны под названием «псевдорозеток». Они образуют обычно замкнутое кольцо и только в более редких случаях полукольцо. Конечно, такой вид они имеют только на срезах; при реконструкции же выясняется, что они собственно образуют шары, полушары, яйцеобразные фигуры и т. п.
Без связи с сосудами располагаются клетки, образующие «истинные розетки», не связанные с кровеносными сосудами. Форма клеток, составляющих розетки, коническая, грушевидная или цилиндрическая, с расположением ядра в той части клеток, которая лежит дальше от центра «розетки». От внутренней поверхности этих клеток, напоминающей ограничительную мембрану, проходят, как волоски, отростки в просвет розетки. Все клетки опухоли обнаруживают очень часто митотические фигуры. Межклеточного вещества в этих опухолях очень мало, а капилляры в них образуют очень тонкую, развитую сеть. Среди клеток ретинобластомы очень много клеток с пикнотически распадающимися ядрами, с исчезающей хроматиновой субстанцией. В участках дегенерации находят отложения извести, жира, также муцина, кровяные тельца, кровяной пигмент и пролиферирующие эпителиальные клетки.
Клиническое течение и симптомы
Клиническое течение ретинобластомы можно разделить на четыре стадии, а именно:
1) внутриглазной рост без повышения давления;
2) период вторичной глаукомы;
3) прорастание опухоли из глаза;
4) период метастазов.
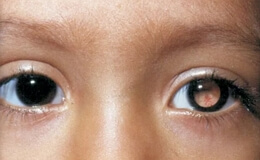
Ретинобластома часто поражает очень маленьких детей, которые еще не в состоянии описать своих ощущений и тем более отметить начинающуюся потерю зрения. Подозрение на опухоль нередко возникает у родителей ребенка вследствие того, что зрачок ребенка из черного становится зеленовато-желтым и расширенным. Наблюдательные родители при этом замечают также, что ребенок не видит больным глазом.
При офтальмоскопическом исследовании в этом периоде, а иногда и раньше – при случайном исследовании глаза по другому поводу обычно уже удается обнаружить на глазном дне один или (реже) несколько очагов различной величины, возвышающихся несколько над уровнем сетчатки, хорошо отграниченных, круглой или овальной формы, с несколько неровной поверхностью беловатого цвета, особенно в центральных частях, и более желтой по периферии.
Одним из важных признаков ретинобластомы в смысле дифференциального диагноза является наличие в ней, в отличие от злокачественной меланомы, сосудистого тракта, собственной сосудистой системы, так как опухоль развивается в самой ткани сетчатой оболочки и кровоснабжение ее происходит за счет развития сосудов из сосудов сетчатой оболочки. При внимательном исследовании ретинобластомы почти всегда можно найти эти мелкие сосудистые веточки, появляющиеся на поверхности и исчезающие вновь.
В дальнейшем опухоль может расти по преимуществу кнаружи, в сторону сосудистой оболочки или кнутри в стекловидное тело. По мере роста опухоли разница между тем и другим ее видом сглаживается.
По мере роста опухоли появляется тенденция к повышению внутриглазного давления и ее развитие переходит во вторую стадию – вторичной глаукомы. При этом наблюдаются также цилиарная инъекция, отек роговицы, гиперемия радужки, мелкость передней камеры, широкий зрачок и болезненность. Так как у ребенка склера отличается гораздо большей эластичностью, чем у взрослых, то может возникнуть резкое увеличение глаза – буфтальм. В этой стадии нередко может возникать также и вторичная катаракта.
Диссеминация опухоли в переднем отделе проявляется в преципитатах на задней поверхности роговицы и в появлении узелков (нередко многочисленных) по передней поверхности радужной оболочки, которые вызывают реактивное воспаление и могут давать повод к смешению с туберкулезными узелками. В некоторых случаях развитие опухоли уже в очень ранних стадиях сопровождается образованием узелков на передней поверхности радужки при наличии одновременно воспалительных явлений, мешающих офтальмоскопическому исследованию. Такие случаи клинически невозможно лишь по местным признакам отличить от туберкулеза глаза.
В дальнейшем, по мере роста опухоли, если глаз не был своевременно удален, опухоль может прорастать кпереди, а также и кзади в область соска зрительного нерва и дальше в полость черепа. В этой стадии может наблюдаться экзофтальм.
Хотя ретинобластома имеет тенденцию к прорастанию именно по задним путям, тем не менее, в более редких случаях возможно и прободение опухолью глаза в передних отделах через склеру или роговицу. В этом случае опухоль дает чрезвычайно быстрый рост, достигает громадных размеров (гусиное яйцо, яблоко) и быстро разрушает костные стенки глазницы.
И, наконец, в последней стадии происходит увеличение регионарных лимфатических узлов и образование метастазов (в головной мозг и его оболочки, затем в передние отделы костей черепа – в лобную, височную и теменную – и более редко в другие отдаленные органы).
Дифференциальная диагностика
В той стадии ретинобластомы, когда она уже определяется при офтальмоскопии, существует возможность смешения ее со злокачественной меланомой сосудистой оболочки, что в практическом отношении не так существенно, потому что и при той, и при другой опухолях глазное яблоко должно быть удалено.
Гораздо более важным является дифференциальный диагноз с различными воспалительными процессами, которые, как и ретинобластома, могут дать картину «амавротического кошачьего глаза». Все эти воспалительные заболевания, могущие дать повод к смешению с глиомой, получили название псевдоглиом и часто представляют большие трудности для диагноза.
При дифференциальной диагностике важны возраст больного, анамнез (наличие предшествующей общей инфекции), общее исследование больного, особенно в отношении туберкулеза. Кроме того, необходимо учитывать, что все эти заболевания имеют тенденцию вызывать понижение внутриглазного давления и атрофию глазного яблока, в то время как опухоли в этой стадии нередко дают выраженное повышение внутриглазного давления.
Существенное значение имеет также наличие при воспалительном процессе на поверхности экссудата большого числа вновь образованных кровеносных сосудов. Однако в отдельных случаях диагноз требует наблюдения больного в течение некоторого времени.
Лечение ретинобластомы
Ретинобластомы обладают высокой злокачественностью, и без своевременного и радикального вмешательства рассчитывать на успех при лечении этих опухолей нельзя; поэтому прогноз представляется всегда серьезным. Хотя известны отдельные случаи спонтанного выздоровления вследствие обратного развития опухоли, а также отдельные случаи успешного лечения опухолей рентгеновыми лучами и радием, однако в подавляющем большинстве случаев единственным методом лечения является энуклеация (удаление) глаза с последующей рентгенотерапией, причем и в этом случае почти в половине наблюдений отмечаются рецидивы.
Если опухоль проросла глаз и вышла за пределы глазного яблока, необходима еще более радикальная операция – экзентерация орбиты, нередко с удалением стенок придаточных полостей, проросших опухолью, но уже с меньшими шансами на радикальное излечение. Даже энуклеацию нужно производить таким образом, чтобы перерезать зрительный нерв как можно дальше от глазного яблока, причем необходимо срочное гистологическое исследование внеглазной части зрительного нерва с тем, чтобы убедиться в отсутствии клеток опухоли в нем. Если же они будут обнаружены, то необходима самая энергичная последующая лучевая и химиотерапия.