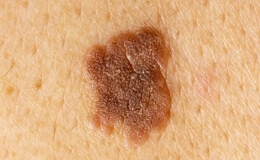
Саркома кожи
Саркома кожи – это достаточно редкое злокачественное новообразование, располагающееся на поверхности кожных покровов, образующееся из-за аномального деления клеток соединительной ткани. Саркомы кожи берут свое начало из различных соединительнотканных элементов собственно кожи и ее придатков и соответственно этому носят различные названия: саркомы, лимфомы или лимфаденомы, злокачественные мезенхимные меланомы, эндотелиомы и миогенные саркомы кожи.
В целом, опухоли наблюдаются примерно одинаково у обоих полов.
Хотя причина сарком кожи с точностью не установлена, все же известны факторы риска, связанные с заболеванием. К ним относятся генетически детерминированные синдромы, облучение и воздействие химических агентов (например, гербицидов и хлорфенолов).
Содержание статьи:
Классификация и симптомы сарком кожи
Первичные саркомы кожи встречаются значительно чаще, чем кожные метастазы при саркомах других органов, и разделяются на две большие группы – солитарные и множественные саркомы. Как те, так и другие могут быть дермальными и гиподермальными. К дермальным саркомам относится множественный геморрагический саркоматоз Капоши. Значительно чаще под кожей наблюдаются метастатические узлы из других органов. Помимо круглых и веретенообразных клеток, чаще встречающихся в саркомах кожи, отмечаются полиморфные, реже гигантские клетки и клетки со слизистым перерождением (миксосаркома).
Стенки кровеносных сосудов сарком образованы из элементов опухоли и представляют, таким образом, своеобразные лакунарные пространства кровеносных сосудов, которые служат (чаще, чем лимфатические) путем для распространения метастазов. Различают круглоклеточные, веретенообразноклеточные саркомы, фибросаркомы и более редкие формы – атипичные саркомы с полиморфными клетками, гигантоклеточные опухоли, лимфоаденомы и эндотелиомы. Различные гистологические формы могут давать и различные клинические картины.
Круглоклеточная саркома кожи
Круглоклеточная саркома поражает чаще всего людей в возрасте от 40 до 60 лет и может проявиться на любом месте тела, сначала в виде одиночной, обычно подкожной опухоли с подвижной над ней кожей, которая приобретает лиловую окраску, прежде чем она сама будет охвачена процессом. Через несколько месяцев к начальной опухоли присоединяются вторичные узлы, располагающиеся в коже, сначала в той же области, где появилась начальная опухоль, а затем и дальше по туловищу, конечностям, голове, редко распространяясь на кисти и стопы.
Вторичные опухоли, меняя окраску от розового до фиолетового цвета, спустя некоторое время некротизируются и изъязвляются. Появляются лихорадка, поносы, кровоизлияния, больные обычно погибают от кахексии по истечении 1-4 лет. Изредка бывают метастазы в легкие, печень и почти никогда – в ближайшие лимфатические узлы. В крови наблюдается лейкоцитоз (20-40 тыс. лейкоцитов с преобладанием полинуклеаров).
Веретенообразноклеточная саркома кожи
Веретенообразноклеточная саркома составляет наиболее частую форму среди других сарком кожи. Первичные опухоли могут возникать на всей поверхности кожи и достигать величины головы ребенка. Клинически веретенообразноклеточная саркома имеет вид подкожно-кожной опухоли, плотной и, вследствие расположенных телеангиоэктазий, темно-красного или фиолетового цвета. Растет медленно, заканчиваясь изъявлениями поверхности. Редко дает метастазы во внутренние органы, но быстро рецидивирует после хирургического удаления. Эти опухоли состоят из веретенообразных клеток, снабженных отростками. Клетки бывают различной величины с единичными и множественными ядрами, богатыми хроматином, и с большим количеством митозов.
Среди веретенообразноклеточных сарком имеются две основные формы: одна – клинически более злокачественная, характеризуется богатством клеток с тонковолокнистым межклеточным веществом и обильными митозами, вторая форма – несколько менее злокачественная, отличается большим развитием межклеточного волокнистого вещества, приобретающего к тому же коллагенный характер. Первая форма веретенообразноклеточной саркомы наблюдается у лиц более молодого возраста, тогда как вторая – у более пожилых. Между этими двумя основными формами веретенообразноклеточных сарком имеются переходные формы.
Атипичные саркомы с полиморфными клетками
Атипичные саркомы с полиморфными клетками наблюдаются у обоих полов и располагаются преимущественно по соседству с естественными отверстиями тела. Сначала появляется маленький розовый внутрикожный плотный узелок, который растет больше в ширину, чем в глубину, и быстро образует большую шаровидную или плоскую опухоль, изъязвляющуюся, но долго остающуюся одиночной. Метастазы в лимфатических узлах появляются довольно рано и иногда также изъязвляются, чего не отмечается при других кожных саркомах. Довольно поздно по соседству развиваются вторичные узелки, которые распространяются по лимфатическим путям.
Гистологически эти опухоли также несколько отличаются от типичных сарком кожи прежде всего своеобразным альвеолярным строением и тем, что клеточные элементы, располагающиеся в этих альвеолах или петлях, очень полиморфны: они могут быть круглыми, веретенообразными и звездчатыми, иногда многоядерными. Среди них в случае изъязвлений встречаются плазмоциты и масса многоядерных лейкоцитов. Кровеносные сосуды полиморфных сарком имеют вполне сформированные стенки, но без эластических волокон, тогда как в других саркомах строение сосудистых стенок обычно лакунарное.
Фибросаркома кожи
В 1924 г. Дарье описал отдельные, относительно доброкачественные, но прогрессирующие и рецидивирующие опухоли кожи под названием прогрессивных и рецидивирующих дерматофибром и фибросарком кожи. Располагаются эти опухоли в коже живота, реже в паху и грудной области и наиболее редко на конечностях и стопе. Возраст больных – 20-46 лет, средняя продолжительность заболевания – 16 лет.
Плотные, безболезненные, большей частью одиночные, а иногда и множественные узелки постепенно увеличиваются и растут очень медленно в виде плоского пятна с широким основанием или в виде быстро увеличивающихся, неравномерно возвышающихся образований, похожих на цветную капусту. Опухоль состоит из плотных веретенообразных клеток, расположенных тяжами и пучками; по своему строению напоминает веретенообразноклеточную саркому.
Прогноз менее тяжел, чем при других саркомах кожи, но все же достаточно серьезен, чтобы такого рода опухоли подлежали удалению как можно раньше и более радикально. Неполное иссечение опухоли электроножом при оставлении небольших пальцевидных прорастаний в подкожную ткань влечет за собой рецидив.
Множественный геморрагический саркоматоз
Множественный геморрагический саркоматоз имеет несколько названий: его называют пигментным идиопатическим или телеангиэктатическим саркоматозом, или акросаркоматозом Капоши. Локализуется он по преимуществу на периферии конечностей – на кистях и стопах, часто симметрично, иногда же появляется в виде одиночной опухоли вскоре после местной травмы. Распространение опухолей идет затем постепенно от периферии конечностей к центру: после голени и предплечья появляются опухоли на бедре, половых органах и плече, туловище, лице и, наконец, на внутренних органах. Начинается это заболевание или в виде маленьких, с горошину опухолей, расположенных в коже или выступающих над ней и сидящих на ножке группами, или же эти опухоли имеют вид отечных, зудящих, плоских, плохо отграниченных уплотнений, расположенных то на здоровой, то на инфильтрированной коже, от голубого до фиолетового и черного цвета, с геморрагическими пятнами. Хотя ни опухоли, ни инфильтраты не достигают больших размеров, однако стеснение движений в суставах конечностей, ввиду многочисленности опухолей, бывает значительным. Лимфатические узлы обычно не поражаются. Метастазы отмечаются в легких и по пищеварительному тракту. Общее состояние остается хорошим до распространения опухоли на слизистые оболочки; после этого наступают генерализация, кахексия, кровотечения и смерть. Болезнь длится 2-3 года и более и поражает чаще мужчин в возрасте 40-50 лет, но встречается и у детей.
Помимо только что описанной геморрагической формы болезни Капоши, различают еще пигментную форму, которая характеризуется пятнами и возвышениями на туловище и на конечностях, часто в виде омозолелых уплотнений на выступах суставов.
Гистологическими особенностями опухоли Капоши является периваскулярное расположение по различным участкам опухоли то веретенообразных, то круглых клеток, группирующихся параллельно новообразованным кровеносным сосудам и расширенным лимфатическим капиллярам.
Гигантоклеточные опухоли
Гигантоклеточные опухоли, встречающиеся в коже, имеют, по-видимому, вторичное происхождение и появляются первично в мягких тканях, расположенных под кожей, в сухожильных влагалищах, фасциях и апоневрозах. Затем они прорастают в кожу. Во всяком случае, если и встречаются первичные кожные мезенхимные опухоли с гигантскими клетками, то они, кроме морфологического сходства самих клеток, не имеют ничего общего с гигантоклеточными опухолями сухожилий и костей.
Лимфаденома
Из лимфаденоидных элементов кожи могут происходить опухоли, напоминающие ткани лимфатических узлов. Наблюдаются лимфаденомы редко. Опухоли появляются в коже шеи и в верхней трети бедра. Клинически опухоль представляется вначале в виде ограниченного плотного, подвижного, несколько распластанного в коже узла. Гистологически опухолевая ткань содержит клетки, похожие на лимфоциты. В дальнейшем эти опухоли могут давать метастазы как в ближайшие регионарные лимфатические узлы, так и во внутренние органы.
Вторичные мезенхимные опухоли
Вторичные мезенхимные опухоли в коже наблюдаются нечасто как метастазы после опухолей ретикулярного происхождения, так называемых ретикулоцитом, в виде множественных плотных, расположенных в коже узлов различной величины, цвета и формы. Изъязвления этих узлов наступают в последней стадии их развития. Как первичные опухоли, так и метастатические узлы весьма чувствительны к лучевой терапии.
Клиническое течение
В начальной стадии саркомы кожи долгое время мало или совсем не беспокоят больного, лишь большие размеры или изъязвление опухоли заставляют больных обратиться к врачу. Рост саркомы кожи происходит преимущественно кнаружи. Опухоли, возвышаясь иногда весьма значительно над уровнем кожи, распространяются по поверхности в виде отдельных, более мелких гнезд или тяжей, идущих непосредственно от основного очага. Обычно они прорастают собственно кожу и подкожную клетчатку. Весьма редко, и то при значительном развитии опухоли, она прорастает мышцы. Этим и объясняется значительная подвижность этих опухолей, существующая до тех пор, пока они не прорастают мышцы.
Опухолевая инфильтрация только кожи и подкожной клетчатки, подвижность опухоли вместе с кожей, ограничений рост ее в виде одиночной опухоли, боли – характеризуют умеренные темпы опухолевого роста. Такие опухоли дают лучший прогноз, чем опухоли меньшего размера, но уже с ограниченной подвижностью и начальным прорастанием глубжележащей мышцы.
Клиническое течение саркомы кожи также находится в зависимости от гистологической структуры и локализации опухоли. Медленно растущие опухоли обычно бывают фибросаркомами, а быстро растущие – веретенообразноклеточными и другими, более редкими формами сарком кожи.
В то время как фибросаркомы не дают метастазов, а если они и рецидивируют, то все же не требуют больших калечащих операций, веретенообразноклеточные саркомы сопровождаются рецидивами, метастазами, дающими значительную смертность (около 30%).
Дифференциальная диагностика
Разнообразие кожных и подкожных сарком и неясность их клинической картины сильно затрудняют дифференциальный диагноз сарком. Все кожные и подкожные узлы, гуммы, так называемые саркоиды, доброкачественные подкожные и кожные опухоли, адениты, а иногда и хронические флегмоны должны быть приняты во внимание при дифференциальном диагнозе типичных дермальных и гиподермальных сарком. Значительно труднее дифференцировать саркомы от схожих с ними по клинической картине злокачественных новообразований – вторичных раков кожи, меланомы, а также и от близких по течению заболеваний с невыясненной этиологией, как, например, грибовидный микоз, а также от лейкемических кожных опухолей.
Полиморфные саркомы трудно отличить от эпителиом, а также от некоторых форм туберкулеза кожи.
Геморрагическая саркома Капоши весьма схожа по клинической картине с меланомой, склеродермией, а во время расцвета болезни – с третичными сифилидами, волчанкой и иногда с проказой.
Дифференциальный диагноз между кожными и мышечными саркомами в запущенных случаях клинически, а порой и гистологически, невозможен. Одним из источников для суждения о характере опухоли в таких случаях служит анамнез. Если в нем имеется указание на существование в начале болезни небольшой, в виде горошины или в виде плоской бляшки опухоли, которая свободно двигалась во все стороны вместе с кожей, то в этом случае можно заподозрить саркому кожи. Если же этого нет, а есть указания на опухоль, появившуюся в глубине тканей и довольно быстро ставшую ограниченно подвижной или подвижной вместе с захваченной мышцей, то следует думать о мышечной саркоме.
Лечение саркомы кожи
Само собой разумеется, что основные способы лечения сарком (оперативное и лучевое) могут оказать максимальное воздействие только при отсутствии генерализации процесса.
Оперативное удаление опухоли должно быть как можно более ранним и радикальным, т. е. опухоль иссекают далеко в пределах здоровых тканей. При наличии метастазов в лимфатических узлах их предварительно подвергают лучевому лечению и затем после иррадиации удаляют вместе с окружающей клетчаткой. Изъязвившиеся формы сарком кожи с инфильтратом подвергают предварительному облучению рентгеновыми или радиевыми лучами с последующей электроэксцизией опухоли.
Также, например как при саркоме Капоши, возможны инъекции в опухоль химиотерапевтических препаратов, интерферона альфа и др.
Лучевая терапия при саркомах кожи может быть полезна при круглоклеточных и гигантоклеточных формах, и притом не только как предварительный метод лечения, но и самостоятельно, особенно в тех случаях множественных сарком, когда оперативное лечение, ввиду большого числа далеко друг от друга отстоящих узлов, не представляется возможным. У таких больных могут быть применены массивные дозы рентгеновых лучей на каждый конгломерат опухолей в отдельности или иррадиация лучами радия при помощи наружного его приложения с небольшой дистанцией. В некоторых случаях, при небольшом конгломерате опухолей, рекомендуется наружное приложение радия или обкалывание опухоли иглами с эманацией радия. Веретеноклеточные саркомы и особенно фибросаркомы не чувствительны к лучевой терапии.