Болезнь Вейля
Болезнь Вейля – это инфекционное заболевание, играющее большую роль в периоды военных действий и голода, протекающее с волнообразными лихорадочными колебаниями температуры и желтухой. Возбудителем является спирохета.
Болезнь Вейля распространена во всех широтах, преимущественно в болотистых местах, или в местностях, пересечённых дренажными и сточными каналами и бассейнами для собирания воды. Заболевание распространено среди рабочих рисовых полей, ассенизационных полей, углекопов, работающих в затопляемых водой шахтах, водопроводчиков, солдат, находящихся в сырых окопах, среди рабочих сырых плантаций южных широт. Хотя максимум заболеваемости падает на раннюю осень (сентябрь, октябрь), но, тем не менее, заболевание может наблюдаться и в холодное время года при низких температурах (-18°С). Носителями спирохет являются грызуны – крысы, мыши, сурки – существенная часть которых заражена спирохетами и выделяет их с мочой.
От человека к человеку болезнь не передается. Человек может инфицироваться непосредственно от грызунов (загрязнение их мочой пищи или рук), через воду, или через почву. Крысы инфицируются друг от друга, путем контакта и через воду.
Содержание статьи:
Этиология
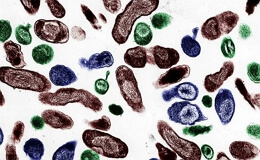
Возбудителем болезни Вейля является лептоспира, которая является спирохетой размером 6-9 мкм; ее тело обладает подвижностью и может развиваться в аэробных и анаэробных условиях. Она хорошо размножается в стерильной воде, с примесью кроличьей или крысиной кровяной сыворотки, на средах Ногучи и на средах, содержащих свежий гемоглобин. Оптимальная температура для культур 20-25°С. Размножаются спирохеты путем поперечного деления.
Патологическая анатомия болезни Вейля тесно связана с патологической физиологией. Внедрение спирохет и размножение их в печени сопровождается выселением их во все органы тела и во все ткани, из которых наибольшую патологическую реакцию проявляют: нервная система в отделе вазомоторов, печень, мышцы, органы внутренней секреции и почки. Анатомические изменения локализуются в паренхиматозных органах, сопровождаясь отечным пропитыванием последних. Повреждение капиллярной сети вызывает расстройства лимфообращения. На почве нарушения капиллярного кровообращения в мышцах наступает гнездный распад с геморрагиями. Поражение печени и мышц приводит к нарушению углеводного, белкового и водного обмена, тесно связанных друг с другом. Нарушение почечной деятельности приводит к задержке ряда токсических продуктов обмена, и количество остаточного азота в крови может значительно увеличиваться. Страдают и органы внутренней секреции, в особенности надпочечники. Результатом такого нарушения функций является повышение распада в теле пластического белка, что приводит к сильнейшему исхуданию больных.
Симптомы и клиническая картина
Инкубация заболевания равна 4-м дням. Кроме повышения температуры, первыми симптомами болезни Вейля являются инъекции склер, сухость во рту и боли в голенях, преимущественно в области икр. Эти боли являются результатом заселения спирохет в мышцы. Наряду с болями наблюдается некоторая слабость в ногах.
Болезнь часто начинается ознобом и бессонницей. Если мышечные боли захватывают и брюшные мышцы, то появляется defense musculaire (мышечная защита), а если боли появляются и в других мышцах, то лишают покоя больных, старающихся не производить никаких движений и часто протестующих против укрывания их одеялом, – настолько неприятным является даже малейшее давление.
Сознание иногда бывает замутнено, температура обычно достигает 39-39,5°С, пульс около 100-120 ударов/мин., потливость отсутствует., жажда усилена. В зёве сухость, гиперемия; набухлость миндалин делает глотание болезненным, затылочные лимфожелезы увеличиваются.
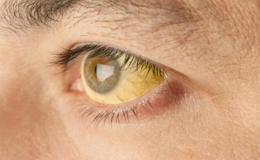
Часто уже в первые два дня наблюдаются носовые кровотечения и кровянистые жилки в откашливаемой слизи. В окружности губ высыпает герпес. Иногда наблюдается легкое сведение затылка. Со стороны органов пищеварения иногда наблюдаются рвота и частый слизистый стул. На 3-4-й день к описанным симптомам присоединяется новый – желтуха, которая является частым, но не обязательным симптомом при болезни Вейля.
В острых случаях заболевания, желтуха может проявиться с первого же дня поражения, но обычно она появляется лишь на 3-й, а иногда даже на 5-6-й день. Желтуха в течение ближайших дней усиливается в своей интенсивности, достигая разнообразных оттенков. Несмотря на то, что в моче обнаруживаются желчные пигменты, кал обычно не меняет своей окраски. Ещё до начала желтухи печень увеличивается и становится болезненной. Появляется зуд кожи.
Изменения в моче наступают уже на 3-й день заболевания. Появляется альбуминурия, достигающая различной степени; в осадке крупнозернистые, эпителиальные цилиндры, иногда окрашенные в желтый цвет, небольшое количество красных и белых шариков. На коже появляются кровоизлияния. Селезенка увеличена и болезненна при ощупывании. Кровяное давление понижается вследствие пареза вазомоторов. В сердце выслушиваются разнообразные шумы. В крови лейкоцитоз со сдвигом влево, эозинофилы исчезают. Со 2-й недели понижается количество гемоглобина и эритроцитов. В более поздних периодах нейтрофилез сменяется лимфоцитозом.
На 4-й день болезни температура понижается и постепенно падает уступами до нормы к 8-9-му дню со времени начала болезни; затем наступает безлихорадочный интервал, продолжающийся 4-8 дней, после которого следует опять температурная волна, продолжающаяся и держащаяся 4-5 дней на более низких цифрах, чем первая. После нее наступает или выздоровление, или новый интервал; и так периоды апирексии и повышения температуры в виде волн могут сменять друг друга в течение 7-8 недель.
Второй приступ сопровождается в большинстве случаев не только повышением температуры, но и появлением полиморфной экзантемы, иногда в виде крапивницы. Экзантемы могут появиться и при начальной волне, но чаще они сопровождают вторую волну повышения температуры. После отцветания сыпи наступает или отрубевидное, или пластинчатое шелушение. Воспаление конъюнктивы ещё более обостряется в период второй волны и часто осложняется иритом. Похудание больных прогрессирует непрерывно и держится долгое время даже после падения температуры.
Диагностика
Диагноз болезнь Вейля основывается на следующих симптомах: острое лихорадочное начало с болями в затылочных мышцах и в икрах, конъюнктивит со светобоязнью, носовое кровотечение, геморрагический герпес, иктеричностью склер, с появлением к концу лихорадочного периода желтухи, альбуминурии.
Остальные симптомы, такие как рвота, учащенный слизистый стул, сухость во рту, обложенный сухой язык, гиперемия зева и гортани, апатия, бессонница – могут встречаться при ряде других заболеваний и в особенности при пищевых инфекциях и отравлениях. Картина крови дает возможность легко отличить заболевание уже в первые дни от брюшного тифа, далее дифференцировать можно по отсутствию диазореакции, а впоследствии по отсутствию реакции Видаля и тифозной гемокультуры.
Лечение и прогноз
Лечение болезни Вейля основано на симптоматической и специфической терапии. Показан постельный режим, соответствующая охранительная для печени и почек диета: молочные продукты в умеренном количестве, овощи, легкоусвояемые углеводы в виде киселей, картофельного пюре с сахаром, фруктовые желе и щелочные минеральные воды в первом периоде, а после окончания воспаления почек и печени – расширение диеты в сторону легкоусвояемых животных белков и жиров.
Против коллапса применяют адреналин под кожу или внутримышечно, камфору, питуитрин, против болей – обезболивающие препараты. Специфическое лечение заключается в применении противолептоспирозного гамма-глобулина. Также показан прием антибиотиков и дезинтоксикационная терапия.
Прогноз благоприятен: смертность ничтожна. Смерть наступает в конце второй недели при явлениях падения сердечной деятельности, а иногда при уремии. Пожилой возраст, истощение, предшествующие тяжелые болезни или существующие (малярия, цинга, диабет, гемофилия, алкоголизм) ухудшают прогноз.