Возвратный тиф
Возвратным тифом называют заболевание группы спирохетозов. Различают две формы инфекции: эпидемический возвратный тиф, передающийся вшами, и эндемический (клещевой). Обе формы вызываются близкими по биологическим свойствам спирохетами, весьма сходны по клиническим проявлениям, но коренным образом отличаются друг от друга эпидемиологически.
Содержание статьи:
Этиология и патогенез
Возбудители эпидемического и клещевого возвратных тифов относятся к отряду Spirochetales, семейству Spirochaetacea роду Borrelia. Это извитые микроорганизмы с неравномерными завитками, числом от 3 до 5 и более, длиной 15-20 мкм, толщиной до 0,5 мкм. Они размножаются поперечным делением и характеризуются активной подвижностью, с чем, несомненно, связана их выраженная инвазионная способность. Гиалуронидазной активностью они не обладают. Спирохеты возвратного тифа – это облигатные паразиты, не способные сохраняться во внешней среде.
 Спирохеты возвратного тифа окрашиваются основными анилиновыми красителями, по Романовскому-Гимзе они красятся в фиолетовый тон. Культивирование их в искусственных средах удаётся с трудом. Лабораторные животные (морские свинки и белые мыши) не восприимчивы к спирохетам эпидемического возвратного тифа. Последние способны размножаться в тканях куриных зародышей и могут быть длительно сохранены при помощи заражения куриных эмбрионов в цепи пассажей, не теряя вирулентности и антигенных свойств.
Спирохеты возвратного тифа окрашиваются основными анилиновыми красителями, по Романовскому-Гимзе они красятся в фиолетовый тон. Культивирование их в искусственных средах удаётся с трудом. Лабораторные животные (морские свинки и белые мыши) не восприимчивы к спирохетам эпидемического возвратного тифа. Последние способны размножаться в тканях куриных зародышей и могут быть длительно сохранены при помощи заражения куриных эмбрионов в цепи пассажей, не теряя вирулентности и антигенных свойств.
Морфологически возбудители эпидемического (вшивого) и эндемического (клещевого) возвратного тифа неотличимы. Они могут быть дифференцированы в опытах адаптации к лабораторным животным и членистоногим.
Возбудитель заболевания проникает в организм человека посредством поврежденных кожных покровов или слизистых оболочек при раздавливании или повреждении инфицированных вшей. Спирохеты не содержатся в слюнных железах и кишечнике вшей, поэтому укусы этих насекомых, как и их испражнения, незаразны.
Симптомы
При эпидемическом возвратном тифе инкубационный период чаще всего составляет 7 суток. Известны колебания продолжительности инкубации от 3 до 14 суток. В течение этого срока возбудитель размножается в организме. Возникновение клинических проявлений связано с проникновением спирохет в кровь, частичным распадом их, и действием в связи с этим эндотоксинов.
Заболевание начинается очень остро, внезапным, часто потрясающим приступом озноба. Быстро, в течение нескольких часов, температура повышается до фебрильных цифр. Больные жалуются на головную и мышечную боль (в особенности в икроножных мышцах), бессонницу. Утрачивается аппетит, появляется сильная жажда. Иногда наблюдаются рвота и носовое кровотечение.
Как правило, с первых дней увеличивается селезёнка, в связи с чем возникает чувство давления или болевые ощущения в левом подреберье. Печень чаще увеличена. С 3-5-го дня лихорадки может наблюдаться желтушность кожных покровов и склер. Отмечается нарушение функции кишечника (запор, реже понос). У некоторых больных появляется мелкая розеолезная или петехиальная сыпь на коже.
Лихорадка постоянного типа продолжается 5-7 дней. Лихорадочный приступ обрывается критически, падением температуры до нормальных или субнормальных цифр, причём окончанию приступа предшествует проливной пот. Обычно по прошествии 5-10 дней апирексии возникает второй приступ лихорадки, сопровождающийся ухудшением общего состояния больного и новым появлением исчезнувших симптомов.
Наиболее тяжёлая картина наблюдается при первом приступе. Последующие приступы лихорадки протекают легче предыдущих и оказываются всё более укороченными. Напротив, продолжительность безлихорадочных промежутков возрастает и может достигать 18-20 дней. В течение лихорадочного периода в крови отмечаются обычно нейтрофильный лейкоцитоз, увеличение числа моноцитов, анэозинофилия, ускорение РОЭ. Период апирексии характеризуется лейкопенией, уменьшением числа моноцитов, появлением эозинофилов. Количество эритроцитов уменьшается.
Механизм возникновения лихорадочных приступов и апирексий понимается следующим образом: в ответ на внедрение спирохет, клетки ретикуло-эндотелиальной системы вырабатывают специфические антитела (лизины), накапливающиеся в крови и растворяющие возбудителя. Некоторое количество наиболее устойчивых спирохет всё же сохраняется, проникая в головной мозг. В новых условиях существования эти микроорганизмы изменяют свои биологические свойства и оказываются устойчивыми к действию антител, накопившихся в крови в результате первого приступа. Размножение и поступление в ток крови таких «рецидивных» рас вызывает следующий приступ. В конечном итоге спирохеты оказываются неспособными концентрироваться в крови вследствие накопления в ней антител, действующих на различные генерации возбудителя. Это обусловливает прекращение заболевания, так как «иммунитет организма становится всё более полноценным, распространяясь на всё большее количество рецидивных рас».
На вскрытии умерших во время первого или последующих приступов лихорадки обнаруживается значительное увеличение селезёнки (в 2-3 раза). В пульпе селезёнки определяются мелкие желтовато-белые очаги. Гистологическое изучение показывает, что в основе очаговых изменений при возвратном тифе лежит не гибель лимфатической ткани, а реактивные процессы, обусловленные накоплением спирохет в области фолликулов. Таким образом, по своей природе очаговые изменения селезёнки при возвратном тифе близки к инфекционным гранулёмам. Наличие спирохет вызывает местное накопление полиморфноядерных лейкоцитов и перифокальное размножение ретикуло-эндотелиальных клеток, участвующих с помощью специфических антител в уничтожении.
Поражения лёгких могут возникать у больных возвратным тифом как в остром периоде заболевания, так и во время апирексии. Первые из них связаны с основным инфекционным процессом, причём при гистологическом исследовании трупного материала, относящегося к острому периоду, в альвеолах, заполненных серозным и геморрагическим экссудатом, обнаруживаются спирохеты. Пневмонии, возникающие в более поздние сроки, являются результатом вторичной инфекции.
Дифференциальная диагностика возвратного тифа и других инфекций, начинающихся наиболее остро (малярия, крупозная пневмония), а также болезней, характеризующихся рецидивным повышением температуры (лептоспирозы, туляремия, Ку-лихорадка и др.), не представляет особых трудностей. Возвратный тиф и малярию дифференцируют при помощи микроскопического исследования крови. Лептоспирозы документируют бактериологически и серологически, а туляремию – при помощи аллергической пробы и серологически.
При неосложнённом возвратном тифе выздоровление наступает быстро, несмотря на возможность сохранения в течение некоторого времени возбудителя в центральной нервной системе.
Иммунитет после перенесенного заболевания сохраняется длительное время, но характеризуется относительно невысокой напряженностью.
Клиническое течение клещевого спирохетоза не имеет качественных особенностей симптоматики по сравнению с эпидемическим возвратным тифом. Различия проявлений обеих инфекций носят количественный характер: клещевой спирохетоз представляет собой смягченный вариант эпидемического возвратного тифа.
После инкубации, продолжающейся чаще 3-8 дней, наблюдается острое начало, характеризующееся ознобом, головной болью, мышечными и суставными болями, общим недомоганием, нарушением сна. Селезёнка увеличивается менее значительно, чем при эпидемическом возвратном тифе, и не болезненна.
Температура во время первого приступа, как правило, не превышает 39°С, но может оставаться и в пределах 38-38,5°С. Длительность первой волны лихорадки колеблется от 24 часов до 3-4 суток. Второй и последующие приступы ещё короче: от нескольких часов до 1-2 дней. Промежутки апирексии составляют 3-5-7 и более дней, причём в это время больные чувствуют себя вполне удовлетворительно. В отдельных случаях температура приобретает интермиттирующий характер.
В связи со значительным числом приступов (в среднем 8-10, но в отдельных случаях – до 20 и более) заболевание может продолжаться 2-3 месяца. Подобного рода затяжное течение наблюдалось иногда в результате заражения спирохетами клещевого возвратного тифа при пиротерапии больных прогрессивным параличом.
Значительным подспорьем для диагностики клещевого спирохетоза служит наличие соответствующих эпидемиологических предпосылок: проживание заболевшего в эндемической зоне, указание больного на контакт с клещами, следы укусов клещей на теле.
Эпидемиологическая характеристика
Эпидемический возвратный тиф представляет собой типичную антропонозную инфекцию. Единственным источником её является больной человек, а переносчиком – человеческие вши. Циркуляция возбудителя осуществляется, как и при эпидемическом сыпном тифе, по следующей короткой цепи: человек – вошь – человек. Вши заражаются на больных во время лихорадочных приступов. Они сохраняют заразное начало до конца жизни, но не передают его потомству. Возбудитель может быть обнаружен в паразитах начиная со 2-7-го дня после сосания ими инфицированной крови и позже (в зависимости от концентрации микроорганизмов в крови и окружающей температуры).
Вши не способны передавать спирохет укусом и люди заражаются только вследствие раздавливания или повреждения переносчика, в результате чего гемолимфа вшей, содержащая спирохет, втирается в кожу.
Во время эпидемий возвратного тифа наибольшее количество заболеваний регистрировалось в зимне-весенние месяцы. Развитию эпидемий способствовали неблагоприятные экономические условия, скученность, передвижение населения. Наиболее пораженными оказывались лица в возрасте 16-30 лет, наиболее склонные к передвижению. Дети, особенно раннего возраста, поражались значительно реже, что связано не с пониженной восприимчивостью их, а с социальными особенностями данных возрастных групп (меньшая возможность к передвижению).
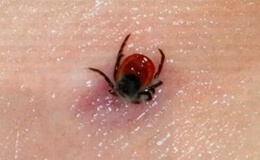
Клещевой возвратный тиф представляет собой инфекцию с природной очаговостью, существующую среди диких позвоночных в естественных биоценозах. Это спирохетоз различных грызунов (песчанки, хомяки, лесные полевки и др.), а также насекомоядных (землеройки). Эпизоотологическая цепь при этой инфекции состоит из следующих звеньев: клещ – восприимчивое позвоночное – клещ, в условиях длительного голодания клещей.
Биологический цикл этих клещей следующий: яйца, личинки, нимфы (несколько стадий), половозрелые особи. Величина взрослых клещей различна – от 3 до 30 мм. Они имеют продолговато-овальную, заострённую кпереди форму тела. Хитиновый покров их сероватой или коричневатой окраски. Продолжительность жизни этих членистоногих может составлять 15-20 лет и более. Во всех фазах развития они питаются кровью млекопитающих, а также некоторых птиц, черепах, ящериц и жаб.
Заражение клещей и инфицирование ими может происходить на любых стадиях метаморфоза. Из желудочно-кишечного тракта спирохеты внедряются в полость тела клещей и распространяются по всем органам, в том числе проникают в слюнные железы. Передача спирохет происходит со слюной во время сосания клещами крови. Возбудитель сохраняется в клещах пожизненно. Часть зараженных самок воспроизводит инфицированное потомство. Подобная трансовариальная передача может осуществляться на протяжении двух-трех поколений. Тем самым, клещи орнитодорины оказываются не только переносчиками возвратнотифозных спирохет, но и природным резервуаром, наряду с дикими позвоночными животными.
Заболевание клещевым возвратным тифом в энзоотических зонах возможно на протяжении круглого года; учащение их весной и летом связано с периодом наибольшей активности переносчика. Клещи нападают на человека главным образом ночью, во время сна.
Несмотря на продолжительность акта сосания крови (40 минут и более), это не вызывает болевых ощущений, в связи с чем нападение клеща может остаться незамеченным. На месте укуса образуется узелок тёмно-вишнёвого цвета, в середине которого можно различить розовую, вызывающую зуд папулу, рассасывающуюся в течение нескольких недель.
В эндемических местностях заболевают главным образом приезжие. Коренное население обладает большей устойчивостью в результате перенесения инфекции в детстве и, может быть, вследствие немой иммунизации. Возможно возникновение заболеваний клещевым спирохетозом и вне эндемических зон (завозные случаи).
В связи с тем, что морфологические и тинкториальные признаки не дают возможности отличить возбудителей эпидемического и клещевого возвратного тифа, для дифференцирования обеих форм необходимы тщательное наблюдение за особенностями течения болезни, анализ эпидемиологических материалов и учёт результатов лабораторных исследований.
Диагностика и лечение
Основным способом распознавания возвратных тифов является микроскопическое исследование крови. При этом необходимо соблюдать следующие правила: брать кровь на высоте лихорадочного приступа и при отрицательных результатах повторять исследование, что особенно важно при подозрении на клещевой спирохетоз.
При клещевом возвратном тифе концентрация спирохет в периферической крови незначительна, поэтому следует микроскопировать несколько препаратов.
Из методов, позволяющих дифференцировать эпидемический возвратный тиф от клещевого, особое значение имеет биологическая проба на морских свинках. Эти животные не реагируют на введение им крови больных эпидемическим возвратным тифом. Что касается клещевого возвратного тифа, то при любом способе заражения (например, внутрибрюшинно, под кожу дефибринированной или цитратной кровью) спустя 3-6 дней скрытого периода у свинок возникает серия коротких лихорадочных приступов, отделённых друг от друга безлихорадочными промежутками неопределённой продолжительности. В крови подопытных животных обнаруживаются спирохеты (паразитарные приступы). Последнее по времени не обязательно совпадает с подъёмами температуры. При экспериментальном эндемическом возвратном тифе морских свинок, возбудитель, как и при естественном заболевании людей, может циркулировать в периферической крови и при нормальной температуре (между приступами).
Оба вида возвратного тифа лечатся антибиотиками тетрациклинового ряда, с той только разницей, что при эпидемическом также применяется пенициллин и новарсенол.