Японский энцефалит
Японский энцефалит — это острое инфекционное заболевание, для которого характерно преимущественное поражение головного мозга. Вирус японского энцефалита передается комарами рода Culex и Aedes, например Aedes japonicus. Каждый год заболевают от 30 до 50 тысяч человек. Чаще всего заболевают дети до 15 лет и в основном из сельской местности – в городах заболевание маловероятно.
Содержание статьи:
Возбудитель
Вирус японского энцефалита относится к группе арбовирусов. Он содержит РНК и имеет размеры в 15-22 нм. Вирус имеет токсатональную форму. Поверхность его состоит из большого количества капсомеров.
Особенности патогенеза японского энцефалита определяются путями внедрения и циркуляции вируса в организме человека. Массовое нападение комаров-переносчиков на человека и, следовательно, инокуляция большого количества вируса в относительно короткий отрезок времени приводят к значительным эпидемическим вспышкам и их остроте.
Ряд факторов – перегревание, недоедание, хронические паразитарные и микробные инфекции, неудовлетворительные санитарно-гигиенические условия жизни и водоисточников, антигигиенические условия труда и т. п. – снижает защитные свойства организма и способствует проявлению патогенности нейротропного вируса, а также острому заболеванию с короткой продромой или без нее. Вирус, инокулируемый человеку комарами, частично разрушается на месте внедрения. Неразрушенный вирус распространяется гематогенным путем по всему организму. Первым объектом воздействия вируса в организме человека являются эндотелиальные стенки капилляров и прекапилляров паренхиматозных органов и мозга. Вирус размножается в токе крови и в силу ряда биологических факторов, способствующих снижению защитных свойств гемато-энцефалического барьера, быстро достигает различных образований головного мозга и оказывает на них патогенное воздействие, размножаясь далее в паренхиме мозга. Достигнув мозговой паренхимы и особенно некоторых нейронов со специфическими биохимическими свойствами, вирус вследствие своей нейротропности начинает быстро размножаться и вторично попадает в ток крови.
Проникновение вируса через эндотелиальные стенки капилляров и прекапилляров ведет к резкому повышению проницаемости сосудов мозга и сосудов других паренхиматозных органов для плазмы и форменных элементов крови.
Симптомы
Японский энцефалит имеет крайне острое начало и течение с резко выраженными общеинфекционными явлениями, менингеальными и общемозговыми симптомами, на фоне которых всегда наблюдаются четкие симптомы очагового поражения мозга с преимущественной заинтересованностью гипоталамо-подкоркового уровня.
Наиболее вероятные сроки инкубационного периода колеблются от 4 до 14 дней. В большинстве случаев начало болезни острое, без отчетливого продромального периода.
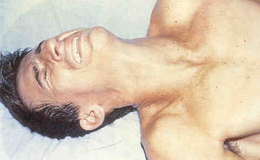
При этом типе возникновения и течения болезни уже в течение первых суток развивается картина тяжелого инфекционного заболевания с явлениями менингоэнцефалита. Обращает на себя внимание резкая гиперемия лица, конъюнктив, а также характерное положение больного в постели: на спине или на боку со слегка запрокинутой назад головой, руки согнуты в локтях и запястьях, плечи прижаты к груди, ноги несколько согнуты или резко вытянуты. При исследовании обнаруживается нарушение сознания в виде сопора и оглушенности. Отчетливы менингеальные симптомы, повышение тонуса мышц конечности. У некоторых больных наблюдается бред с двигательным возбуждением и бессвязной речью. В последующие два-три дня нарастают расстройство сознания и другие явления энцефалита. Делирии и сопор сменяются коматозным состоянием, могут возникать парезы конечностей, эпилептиформные припадки, гиперкинезы и при тяжелом течении болезни – бульбарные симптомы.
Можно выделить следующие 4 периода течения японского энцефалита:
• Первичный, или инициальный, период, относящийся к первым двум-трем дням заболевания, характеризуется наиболее высокой температурой с преобладанием общеинфекционных и общетоксических симптомов при относительной бедности очагово-неврологической симптоматики. В инициальный период, как правило, намечаются разные степени напряжения затылочных мышц, разные степени спутанности или полной потери сознания, частый пульс, изменение мышечного тонуса в сторону мышечной гипертонии, особенно в разгибательных мышцах, изменения функции глазодвигателей и реакции зрачков. В этом периоде имеет место массовая диссеминация вируса через нарушенные стенки капилляров и прекапилляров в паренхиму мозга, вследствие чего со стороны мозговой ткани преобладают отеки. Это есть первая фаза борьбы вируса с мезенхимным аппаратом, когда клеточные элементы нервной системы еще не разрушены вирусом.
• Острый период следует за инициальным, что соответствует 3-5-му дню болезни. Это – период устойчивой или слегка колеблющейся высокой температуры; в нем выявляются многие симптомы локального поражения головного мозга. В частности, нарастают и закрепляются общемозговые симптомы, характерные для инициального периода, углубляется потеря сознания, нарастают мышечный тонус и напряжение мышц затылка, изменяются надкостничные и сухожильные рефлексы в сторону их ослабления или даже полного отсутствия, появляется резкая потливость, четко определяется гиперемия лица, склер и верхнего отдела грудной области, усиливается расстройство глазодвигателей и изменяется реакция зрачков на свет, появляются более четкие корковые, подкорковые и стволовые симптомы. В этом периоде ярко выражена децеребральная ригидность, особенно в случаях тяжелого течения. Острый период является решающим для судьбы больного. В том случае, если удается спасти больного от фатального исхода, можно надеяться на почти полное или полное его выздоровление.
• Третий период течения заболевания – подострый, или период падающей субфебрильной температуры. В этом периоде наблюдаются изменения одних и стабильность других мозговых симптомов. Сознание проясняется, но еще не достигает полного восстановления. Пульс постепенно урежается, хотя в некоторых случаях долго сохраняется относительная тахикардия. Мышечный тонус ослабевает, надкостничные и сухожильные рефлексы становятся повышенными или даже высокими. При этом может быть отмечено преобладание их на одной стороне по типу гемипареза. Это совпадает со снижением мышечной силы на соответствующей половине тела и четкими патологическими знаками – симптомами Бабинского и Оппенгейма. В подостром периоде, как правило, можно выявить нарушения координации. Пробы на диадохокинез, пальце-носовая и колено-пяточная, а также симптом Ромберга указывают на резкое нарушение функции координации и на слабость бульбарно-мозжечковых, ядерных и системных образований Подострый период следует за инициальным и острым через 7-10 дней. В течение подострого периода могут возникать ранние осложнения японского энцефалита в форме ранних пневмоний, пиелоциститов, пролежней, тромбофлебитов, подоболочечных кровоизлияний и т. д.
• Четвертый период японского энцефалита – резидуальный, или период реконвалесценции. Течение его обычно происходит с субфебрильной или нормальной температурой, с остающимися симптомами органического поражения мозга (гемипарез, дискоординация, общая мышечная слабость, сердечные явления, наличие в некоторых случаях патологических знаков, снижение памяти и ряд других симптомов). В отдельных случаях период реконвалесценции протекает с теми или другими психотическими стигмами типа шизоидизации (гебефрения или маниакально-депрессивное состояние, иногда с бредом величия и т. д.). В этом периоде встречаются поздние осложнения: пневмония, пиелоциститы, вяло текущие пролежни. Обычно отмечаются также нарушения углеводного обмена по типу гипогликемии и ряд вегетативных дистоний. Период реконвалесценции длится от 4 до 7 недель.
При японском энцефалите существенное значение имеет определенный тип температурной кривой для разных периодов болезни. Несмотря на все многообразие температурных кривых, особенно в связи с присоединением осложнений в подостром и резидуальном периодах, все варианты температурных кривых можно разделить на четыре типа:
• Внезапное повышение температуры до 40°С с десятыми; температура остается на этом уровне в течение 5-6 дней. Эта кривая характерна для тяжелейших и острых форм японского энцефалита, как правило, кончающихся летально.
• Подъем температуры в пределах 2-3 суток от субфебрилыюй в продромальном периоде до высокой (40°С с десятыми). На этом уровне температура остается в течение 5-6 дней с небольшими колебаниями в пределах 1°С и последующим литическим падением. Эта температурная кривая характерна для тяжелых, но не быстротечных форм японского энцефалита. В некоторых случаях имеют место летальные исходы, чаще всего наступающие в пределах 7-12 дней от начала заболевания.
• Повышение температуры от субфебрильной в продромальном периоде до 40°С с десятыми; температура остается на этом уровне 2-3 суток с последующим литическим, а в отдельных случаях – критическим падением. При критическом падении температуры возможны летальные исходы вследствие сердечной слабости, однако большинство больных выздоравливает. Этот тип температурной кривой характерен для форм средней тяжести, с довольно быстрым течением заболевания.
• В первые 5-6 дней температура приблизительно такая же, как и при третьем типе, но с последующими многократными, иногда длительными повышениями вследствие присоединившихся в подостром периоде осложнений (бронхопневмония, пиелоцистит, вяло текущие пролежни и т. п.). В отдельных случаях, особенно при нарастании перечисленных осложнений, возможен летальный исход.
Уже в продромальном периоде встречаются жалобы на боли во всем теле, резкие мышечные боли. Эти боли затем переходят в резкую гиперестезию в остром, подостром и разидуальпом периодах, что в соответствии с гистопатологическими исследованиями указывает на поражение зрительных бугров или таламуса, который одним из первых вовлекается в процесс. Вскоре, однако, присоединяется ряд симптомов, указывающих на поражение подкорки, разобщение коры головного мозга от подкорки: разные степени нарушения сознания, сомнамбулизм, бред, лабильные афазические расстройства. В отдельных (редких) случаях в инициальном или остром периоде могут возникнуть клонические судороги.
При разных степенях нарушения сознания возникают парезы сфинктеров. Уже в остром периоде можно иногда отметить наличие гемиплегий. Несмотря на резкий мышечный тонус, эти гемиплегии затем в подостром и резидуальном периодах переходят в гемипарезы. Весьма отчетливо представлены феномены, указывающие на нарушение лобных долей мозга: резкое расстройство координации сложных моторных движений. Эти симптомы дополняются яркими симптомами длительной апраксии, указывающими на поражение нижнего отрезка теменной области коры головного мозга. Сущность симптомов состоит в невозможности повторить задаваемые иногда простейшие движения. Они хорошо выявляются в подостром и резидуальном периодах, т. е. после восстановления сознания. Очень ярко представлены и симптомы поражения зрительной коры мозга, т. е. затылочной доли, состоящие в быстром утомлении при фиксации, в невозможности чтения, в ощущении мелькания различных светящихся точек и т. д.
В остром периоде, несмотря на тяжелые степени нарушения сознания, в ряде случаев ярко представлен хватательный рефлекс, патогномоничный для поражения лобных долей.
В подостром и резидуальном периодах симптомы нарушения зрительной корковой системы выражаются разными степенями сужения поля зрения как на белый, так особенно на цветные раздражители.
Не остается также безучастной и височная область коры головного мозга. Симптомы ее нарушения могут быть выявлены в подостром и резидуальном периодах. Они выражаются в чувстве головокружения при безупречности вестибулярного аппарата, в ощущении шума в ушах. Этот симптом связан с вовлечением в процесс как кохлеарной ветви VIII пары черепно-мозговых нервов, так и высшего уровня слуховой функции, т. е. височных долей.
В остром и последующих периодах, особенно в подостром, ярко выявляются симптомы нарушения функций подкорковых областей, в частности подкорковых узлов: маскообразность, сальность липа, различные формы гиперкинезов по типу хореатически-атетозных и хореобразных движений; в отдельных случаях имеют место насильственный смех, тонические судороги без клонического компонента.
Несмотря на такую яркую семиотику подкорковых областей, японский энцефалит, как правило, не дает исхода в постэнцефалический паркинсонизм.
Весьма богата симптоматика поражения области III желудочка или гипоталамуса. Наиболее ярким симптомом поражения этой области является нарушение терморегуляции, углеводного и водно-солевого обменов. Высокая температура у больных японским энцефалитом и исключительная лабильность ее указывают на страдания центра терморегуляции. С этими нарушениями связывают нарушение дыхания (его частота и поверхностность), этим же можно объяснить гиперемию лица и, наконец, разные степени потливости. Вся группа подобных симптомов составляет звено единой цепи терморегуляции вследствие нарушения центров гипоталамической области. Очень ярко представлен симптом Ашнера в подостром и резидуальных периодах.
Исследование периферических капилляров указывает на значительное уменьшение их, т. е. запустевание стенок капилляров и резкое сужение. Электрокардиография в подостром и резидуальном периодах во всех случаях показывает нарушение функционального состояния сердца, протекающее по типу постинфекционного миокардита, или микрогеморрагий, т. е. своеобразных микроинфарктов, или большой лабильности сердечной мышцы, или, наконец, по типу нарушения проводящей системы сердца. Следует, однако, отметить, что эти состояния обратимы.
При тяжелом течении в остром периоде можно обнаружить симптом поражения продолговатого мозга; некоторые из них могут сохраняться в резидуальном периоде. Имеют место парезы и лишь в отдельных случаях параличи лицевого нерва по центральному типу, чаще односторонние, реже двусторонние; поражение функции кохлеарной ветви слухового нерва, проявляющееся в снижении слуха и в шуме в ушах; нарушение функции IX пары черепно-мозговых нервов в виде длительной дезорганизации вкуса; наличие двигательных расстройств X пары нервов в виде одно- или двустороннего паралича небных занавесок, наконец, нарушение функции XII пары нервов, выражающееся в недостаточном высовывании языка, его отклонением вправо или влево от средней линии и наличием фибриллярных подергиваний. Как правило, у преобладающего большинства больных все эти нарушения имеют характер надъядерных, т. е. пирамидных, и лишь в отдельных случаях могут иметь место ядерные поражения клеток продолговатого мозга.
Наконец, также отмечаются симптомы поражения спинного мозга, особенно в тяжелых случаях. Поражения эти главным образом, если не исключительно, касаются белого вещества спинного мозга. Эти симптомы выражаются в наличии высоких надкостничных и сухожильных рефлексов в подостром и резидуальном периодах, когда уменьшается мышечная гипертония, в их своеобразной генерализации, когда вызывание коленного рефлекса справа ведет к генерализованному ответу мышц и всей левой конечности, рефлекторному ответу тазовых мышц и даже мышц туловища, к наличию спинального автоматизма в форме ярких защитных рефлексов на незначительное болевое или холодовое раздражение или на сжатие стопы.
К симптомам поражения спинного мозга можно также отнести нарушение сфинктеров и быстро наступающие пролежни, хотя в этих нарушениях имеет место двойной механизм: спинальный и гипоталамический для пролежней и спинальный и корковый для нарушений сфинктеров.
У выздоравливающих происходит относительно быстрое обратное развитие симптомов, однако организм, перенесший заболевание японским энцефалитом, еще долго остается резко ослабленным, астенизированным физически и психически, быстро утомляющимся. У некоторых выздоравливающих могут длительно сохраняться симптомы различных степеней нарушения психической деятельности и отдельные неврологические симптомы, связанные главным образом с недостаточностью корково-подкорковой функции, разные степени дискоординации, моторной апраксии и т. д.
Выздоровевшие после японского энцефалита требуют последовательного длительного наблюдения в неврологических учреждениях.
В связи с разнообразием клинических проявлений японского энцефалита различают коматозную, делирнозную, гнперкинетическую, апоплексическую, гемиплегическую, сомнолентную, летаргическую и хореатическую формы, а по преобладающей локализации поражения – церебральную, стволовую, бульбарную, спинальную и менингеальную формы.
Диагностика
Диагноз японский энцефалит основан на анамнезе и анализе крови на наличие специфических антител IgM и IgG, причем количество антител IgM на вирус японского энцефалита увеличивается в начале заболевания, и через неделю они обнаруживаются более чем у 65% пациентов.
Обнаружение антител класса IgM или увеличение концентрации класса IgG в 4 раза указывает на инфекцию вирусом японского энцефалита. Также проверяется уровень лейкоцитоза и проводится МРТ головы.
Лечение
Больным показаны жаропонижающие и противовоспалительные препараты. Можно вводить сыворотку реконвалесцеитов в первые дни. Сыворотку вводят по 20 мл ежедневно в течение 3-4 дней в первые 5-7 дней болезни. При отсутствии сыворотки реконвалесцеитов используют гипериммунную сыворотку лошадей по 10-15 мл внутримышечно с той же частотой. В последнем случае сыворотка должна быть хорошо очищена от балластных белков, чтобы исключить возможность возникновения сывороточной болезни, которая может осложнить течение японского энцефалита. Субарахноидальное введение сыворотки реконвалесцентов, а тем более гипериммунной сыворотки лошадей, не рекомендуется. Введение сыворотки позже 7-го дня также нецелесообразно ввиду исчезновения вируса к тому времени из кровотока.
Терапия японского энцефалита в резидуальном периоде имеет также большое значение с целью предупреждения осложнений и устранения остаточных явлений, что способствует быстрейшему восстановлению здоровья. Поскольку в этом периоде продолжает оставаться физическая и психическая астения, мышечная слабость и другие симптомы, указывающие на нарушение проводимости в центральной нервной системе и на снижение обмена в организме, терапия должна быть направлена на максимальное восстановление обмена, улучшение питания и стимуляцию деятельности ЦНС.
Необходимо фиксировать исключительное внимание на уходе за больным. Профилактика пролежней и борьба с ними, постоянная борьба с отеками легких и сердечной слабостью, систематическое применение питательных клизм, элементарный уход за мочевым пузырем, прямой кишкой, протирание глаз, полости рта – все это в конечном итоге может решать вопрос жизни больного.
Профилактика
Средства профилактики разделяются на средства общей и индивидуальной профилактики. К общей профилактике японского энцефалита относят ряд специфических санитарно-гигиенических мер, направленных на уменьшение или полное исключение возможности нападения комаров на людей. В их число включают ирригационные мероприятия по осушке болот и заболоченных мест, химическую обработку разными химикатами, ведущую к уничтожению комаров. Проводят обработку, механическую и с помощью химических средств, домашнего скота, лошадей, свиней, коз и коров.
В плане личной профилактики широко применяют средства механической защиты от комаров, т. е. ношение одежды и масок с соответствующей химической пропиткой, отпугивающими химическими веществами.
Активным средством личной профилактики японского энцефалита является вакцинация.