Бешенство после укуса собаки
Бешенство после укуса собаки (hydrophobia, lyssa, rabies, rabia) – это острое инфекционное заболевание, вызываемое особым фильтрующимся вирусом. К бешенству восприимчивы человек и все теплокровные животные.
Содержание статьи:
Этиология
Возбудителем бешенства является вирус, который концентрируется в нервной ткани и слюне бешеного животного и который можно культивировать в развивающемся курином эмбрионе. Различают:
1) Уличный, или натуральный, вирус, вызывающий бешенство у животных и человека, как правило, заканчивающееся летально;
2) Фиксированный вирус бешенства, полученный Пастером и его сотрудниками в 1884 году путем серийных интрацеребральных пассажей на другом животном.
Фиксированный вирус приобрел свойства:
1) Вызывать заболевание у лабораторного животного после короткого инкубационного периода (4-6 дней);
2) Вызывать паралитическую форму бешенства без явлений возбуждения;
3) Вызывать слабо выраженные патоморфологические процессы у животных, несмотря на большую концентрацию вируса в мозгу (в 100 раз интенсивнее, чем при заражении уличным вирусом);
4) не вызывать образования телец Негри в нервной ткани.
Устойчивость фиксированного вируса к действию физических и химических агентов снижена. Во всех странах пользуются фиксированным вирусом для приготовления антирабических вакцин.
Размер вируса бешенства равен 100–150 нм. Нет большой разницы в размерах уличного и фиксированного вируса. Вирус бешенства очень резистентен к холоду (при температуре от -20 до -40°С сохраняет патогенные свойства в течение нескольких лет). При нагревании в течение 5-10 минут при температуре 55-60°С вирус бешенства полностью теряет патогенную активность. При температуре в 37°С он выживает до 24 часов, при комнатной температуре – до 2-3 суток. При облучении вируса бешенства in vitro ультрафиолетовыми лучами быстро разрушаются его биологические свойства, облучение in vivo у входных ворот не приостанавливает инфекционного процесса.
Вирус бешенства чувствителен к кислым средам. Он быстро (в течение 5-10 секунд) разрушается 5% раствором карболовой кислоты и 1% раствором формалина (инактивация в течение часа), а также 2% раствором соды, 2% раствором марганцовокислого калия, 4% раствором борной кислоты. Под действием эфира инактивация вируса наступает через 100-120 часов. Быстрая инактивация вируса бешенства происходит под действием желчи, липазы панкреатического сока.
Жизнеспособность вируса до 70 дней при температуре 7-17°С в мозгу неглубоко закопанных трупов делает необходимым сжигание животных, павших от бешенства.
Эпидемиология
Источником бешенства у человека являются больные бешенством собаки, волки и другие животные. В настоящее время бродячие собаки в основном поддерживают связь между бешенством у хищников и бешенством у домашних собак, кошек, сельскохозяйственных животных и у человека. В редких случаях заражения человека от больных бешенством сельскохозяйственных животных имеет место преимущественно ослюнение, а не укусы.
Инкубационный период у собак, искусанных бешеными животными, продолжается от 10 дней до нескольких месяцев, в среднем 14-60 дней. У собак, как и у большинства животных, заболевание проявляется в двух формах:
1) Буйной, сопровождающейся длительным возбуждением;
2) Тихой, или паралитической, характеризующейся ранним развитием параличей.
Продолжительность болезни различна, но чаще равна у собак – 11 дням, у кошек и свиней – 2-4 дням, у лошадей – 3-4 дням, у коров, овец и коз – 3-5 дням.
В клинике заболевания различают 3 периода:
1) Продромальный, длительностью в 1-2 суток; собака в это время перестает есть и пытается спрятаться;
2) фазу возбуждения, продолжительностью в 2-3 суток; данный период сопровождается резким возбуждением;
3) Конечную стадию прогрессирующих параличей, которые предшествуют смерти.
Бешенство наблюдается во всех возрастах. Отмечается сравнительная частота бешенства у детей. Это объясняется более частым общением детей с собаками и кошками, возможно, большей их восприимчивостью к заражению, а также преимущественной локализацией укусов у детей на голове и верхней части туловища.
Заражение человека вирусом бешенства всегда происходит через слюну больных собак. Концентрация вируса в слюне всегда низкая, но его проникновение в организм гарантируется наличием гиалуронидазы в слюне собак, которая восстанавливает нейротропизм вируса. Слюна больного животного заразна не только во время болезни, но и в инкубационном периоде.
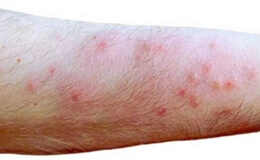
Заражение человека бешенством происходит не только при укусе бешеной собаки, но и в результате попадания слюны на повреждённую кожу и слизистые. По локализации укусов наиболее опасными являются ранения лица, головы, шеи и верхних конечностей.
Врожденная невосприимчивость к искусственному заражению вирусом бешенства имеется только у холоднокровных. В исключительно редких случаях она отмечается у теплокровных животных. У человека восприимчивость к бешенству очень высока.
Патогенез
От момента инъекции вируса в мышцу (при укусах) до обнаружения его в регионарном нерве проходит не больше 6 часов. За это время вирус в силу его нейротропности адсорбируется периневральными ретикуло-эндотелиальными клетками, а затем продвигается по направлению к ЦНС. При непосредственном введении в периферический нерв вирус бешенства распространяется медленнее, чем при внутримышечной инъекции, несмотря на один и тот же периневральный путь движения вируса к эпидуральным пространствам в обоих случаях. Лишь с 4-5-го дня вирус одновременно обнаруживается в головном и спинном мозгу.
После фиксации и последующего размножения в ЦНС вирус продвигается по ходу черепно-мозговых и периферических нервов. Это подтверждается нахождением вируса в периферических нервах, эпидуральном пространстве, продолговатом мозгу и черепно-мозговых нервах.
Максимальное накопление вируса в ЦНС соответствует разгару заболевания.
Вирус бешенства обладает определенным тропизмом и к слюнным железам, выделяясь со слюной в конце инкубационного периода, иногда за 7-8 дней до развития нервных симптомов. Чаще вирус находят в подчелюстных лимфатических узлах.
Кроме того, при экспериментальном бешенстве вирус обнаруживают в слезных железах, поджелудочной железе, печени, почках, надпочечниках, селезёнке, яичке и лёгком. Молоко, моча и желчь не содержат вируса бешенства.
Патологическая анатомия
Клинические проявления и патологоанатомические исследования подтверждают мнение о том, что бешенство является заболеванием всего организма, с преимущественным поражением нервной системы. При патологоанатомическом исследовании укушенного собакой человека, впоследствии погибшего от бешенства, отмечают отёк и набухание головного мозга, сглаженность извилин (повышение внутричерепного давления), выраженную гиперемию с небольшими кровоизлияниями в подкорковых узлах и вокруг дна III желудочка, иногда в мягкой мозговой оболочке.
Микроскопически определяется лимфоцитарная инфильтрация по ходу сосудов (преимущественно вен), а также пролиферативные изменения в глии, иногда сопровождающиеся образованием узелков бешенства, располагающихся в основном вокруг гибнущих или распавшихся ганглиозных клеток. Воспалительные очаги (так называемые узелки Бабеша) обнаруживаются преимущественно в сером веществе головного и спинного мозга и располагаются большей частью вокруг мелких капилляров мозга. Наряду с этим отмечаются очаги кровоизлияний, а также значительные изменения ганглиозных клеток: пикноз, хроматолиз, вакуолизация и т. д. Некробиоз иногда охватывает целые участки мозга. В одних случаях бешенства преобладают пролиферативные процессы, в других – некробиотические. Указанные изменения лучше всего выражены в сером веществе стволовой части мозга (продолговатый мозг, сильвиев водопровод, стенки III желудочка) независимо от локализации укуса.
Большое значение для диагностики бешенства имеет обнаружение в протоплазме нервных клеток (чаще в аммоновом роге, подкорковых узлах и мозжечке) телец Негри, округлых включений различной величины. Тельца Негри, как правило, не определяют при бешенстве животных, вызванном фиксированным вирусом (virus fixe), и постоянно находят при естественном заражении человека и животных и экспериментальном бешенстве.
Некротические изменения наблюдаются и в спинном мозгу. В нервных узлах (гассеровых, межпозвоночных, симпатических, верхних шейных и др.) инфильтраты вокруг сосудов и в самой ткани ганглиев бывают настолько выраженными, что стирается рисунок узла. Пролиферация вокруг гибнущих нервных клеток приводит к образованию на их месте «узелков бешенства». По ходу периферических нервов, залегающих в глубине раны или рубца (после укуса), определяются инфильтраты и распад миелиновых оболочек.
В других внутренних органах при бешенстве определяется полнокровие. Некоторое вздутие и выраженное полнокровие лёгких, обусловливающее довольно раннее развитие кровоизлияний в лёгочную ткань, можно объяснить изменениями в дыхательных центрах и блуждающем нерве. Селезёнка в большинстве случаев не увеличена. Иногда в ней наблюдаются гиперплазия и очаговый некроз. В поджелудочной железе и надпочечниках отмечаются дистрофические и некробиотические изменения. В желудке погибших от бешенства животных находят несъедобные предметы, на слизистой оболочке его – многочисленные геморрагические эрозии, которые у умерших людей наблюдаются в единичных случаях. В мышцах скелета и миокарде иногда определяется картина восковидного некроза.
В слюнных железах наблюдается периваскулярный отёк, сгущение и резкая базофилия секрета. В нервных ганглиях желёз находят «узелки бешенства».
Симптомы после укуса собакой
При бешенстве у человека инкубационный период в среднем продолжается от 3 до 8 недель, иногда заканчивается раньше 12-го дня и позже 90-го дня. Сравнительно короткий инкубационный период определяется у детей, а также при укусах, наносимых взрослым людям бешеными собаками в голову, шею, верхние конечности.
В дальнейшем течении бешенства различают 3 периода:
1) Продромальный;
2) Период возбуждения;
3) Период параличей.
• Первый (продромальный) период длится 1-4 дня. Температура повышается до субфебрильных отметок, появляются боли в местах укуса, независимо от срока их нанесения, поверхностное с глубокими вдохами дыхание, тошнота, иногда рвота. Общая слабость, головная боль, повышение нервной возбудимости – симптомы, характерные для продромального периода. После укуса эти симптомы могут возникать и в последние дни инкубации. Смертельных исходов в этом периоде не наблюдается. В некоторых случаях продромальный период может отсутствовать.
• Стадия возбуждения характеризуется беспокойством больного, судорогами глотательных мышц при попытке выпить воду вследствие поражения нервных ядер. В патологически изменённой нервной системе создаются условия для быстрого развития условных рефлексов, а также отмечается снижение порога возбудимости как периферических, так и центральных анализаторов. Всё это вызывает быстрое развитие признаков водобоязни – гидрофобии; вид воды, звук льющейся жидкости, разговоры о ней ведут к резкому спазму глотательных мышц, а также к тяжёлому спазму дыхательных мышц (пауза в дыхании с цианозом). Яркое освещение, резкие звуки, обонятельные раздражители также вначале вызывают спазм дыхательных и глотательных мышц, а затем приступ общего психомоторного возбуждения, повышение тонуса мышц, аэрофобию. Легко возникают клонические судороги в разных мышцах под влиянием внешних раздражителей. Больные могут вскакивать с постели, иногда кусать окружающих. У них возникают слуховые и обонятельные галлюцинации, по мере нарастания которых сознание становится спутанным. Зрачки резко расширены, пульс значительно ускорен. Усиленно выделяющуюся слюну больной не может проглотить. Наблюдается повышенная потливость. Развивается обезвоживание. Иногда наблюдается паралич мышц лица, глазодвигателей и языка. Периоды сильного возбуждения сменяются периодами относительного покоя, когда сознание больных становится ясным. Большинство больных погибает в стадии возбуждения (от апоплексии, судорог или асфиксии). Продолжительность стадии возбуждения 1-4 дня.
• Паралитическая стадия обусловлена разрушением двигательных нейронов и продолжается 2-18 часов. В этой фазе судороги постепенно уменьшаются, водобоязнь исчезает, больной становится неподвижным. У окружающих создается ложное впечатление об улучшении в состоянии больного. В действительности, вскоре больной погибает от прогрессирующего паралича.
Продолжительность всего заболевания 4-8 дней, в отдельных случаях до 10 дней. В очень редких случаях наблюдаются прогредиентные состояния, когда после укуса бешеной собаки заболевание у человека (даже при отсутствии антирабических прививок) как бы обрывается на продромальной фазе и только через несколько месяцев возникает типичная картина бешенства со смертельным исходом.
В большинстве случаев отмечается последовательное развитие отдельных фаз заболевания и однотипность клинических симптомов. Однако в соответствии с гистопатологическими изменениями стадии заболевания могут наслаиваться друг на друга и не иметь четкой границы.
Нередко паралитическая стадия развивается сразу после продромальной. При этом наблюдаются параличи на фоне высокой лихорадки, головной боли, диспепсических расстройств, атоксических явлений. У этих больных рано развиваются задержка мочеиспускания и запоры, к концу заболевания исчезает гидрофобия, водобоязнь.
При тихой форме бешенства, протекающей без психомоторного возбуждения, с выраженной сонливостью, быстро наступает летальный исход в связи с параличом дыхательных мышц. Эта форма чаще наблюдается у детей и сильно искусанных взрослых. В некоторых случаях паралитическая фаза бешенства соответствует синдрому Ландри, независимо от локализации укуса.
При всех формах бешенства, сопровождающихся обезвоживанием, увеличивается количество эритроцитов. Число лейкоцитов увеличивается в некоторых случаях до 20-30 тыс. в 1 мм куб. Отмечаются также лейкопения и лимфоцитоз, анэозинофилия, в дальнейшем – резкое снижение количества лимфоцитов.
В анализах мочи определяются небольшая альбуминурия и гиалиновые цилиндры в осадке, у многих больных – положительная реакция на сахар и ацетон. Давление спинномозговой жидкости почти не изменяется. Ликвор прозрачный, иногда содержит небольшое количество белка и цитоз (более 100 клеток – лимфоциты).
Дифференциальная диагностика
Диагноз бешенства легко установить в случаях, когда известно, что больной был укушен бешеной собакой, при наличии у него характерных клинических симптомов. Диагноз бешенства подтверждается нахождением телец Негри в головном мозгу животного, подозрительного на бешенство и укусившего больного.
Труднее диагностировать бешенство при отсутствии указаний на укус или ослюнение больного животным и в случае нетипичной клинической картины болезни. Необходимо дифференцировать бешенство:
1) Со столбняком, который также может развиться после укуса животных, но обычно имеет короткий инкубационный период (6-14 дней), редко сопровождается спазмом глоточно-дыхательных мышц, характеризуется постоянным спастическим сокращением мышц, тризмом жевательных мышц, сохранением сознания;
2) С бульбарной или спинальной формой полиомиелита, которому свойствен более короткий инкубационный период, более позднее развитие параличей, отсутствие симптомов гидрофобии;
3) С отравлением атропином и его производными, при котором отмечается сухость кожи и слизистых оболочек, расслабление гладкой мускулатуры бронхов, гиперемия кожи.
Лабораторная диагностика
В диагностике бешенства, особенно нетипичных форм, большое значение имеют лабораторные методы исследования, цель которых – подтвердить правильность принятых мер (прививки людям и карантин для животных) или прекратить их при снятии диагноза.
Наибольшая точность лабораторной диагностики достигается при использовании комплекса методов: микроскопии мазков, гистологических препаратов и биологической пробы на животных.
Лечение
Для уже развившегося бешенства существует только симптоматическое лечение, которое сводится к полному снятию или уменьшению силы психомоторного возбуждения, а также к борьбе с развивающимся обезвоживанием.
Больного помещают в отдельную затемненную комнату, по возможности изолированную от звуковых и световых раздражителей. В этих условиях больному поочередно назначают успокоительные, противосудорожные препараты. Борьба с обезвоживанием сводится к внутривенному вливанию физиологического раствора, введению жидкости в клизмах. Дыхательные расстройства компенсируются подключением больного к аппарату искусственного дыхания.