Риккетсиоз
Риккетсиозы – это острые инфекционные заболевания, объединяемые близостью биологических свойств возбудителей, относящихся к семейству Rickettsiaceae, известным сходством проявлений болезни у людей и общностью ряда эпидемиологических признаков. Для риккетсиозов характерно циклическое течение с высокой температурой, сыпью на коже и явлениями со стороны ЦНС, а также и периферической кровеносной системы. В этой группе сыпной тиф является единственной антропонозной формой, все остальные риккетсиозы представляют собой зоонозы с природной очаговостью.
Содержание статьи:
Этиология
Возбудители риккетсиозов (риккетсии) – это своеобразные, весьма плеоморфные микроорганизмы, составляющие по их биологическим свойствам промежуточное звено между бактериями и фильтрующимися вирусами. С первыми их сближает высокое содержание нуклеиновой кислоты, форма, величина клеток и наличие капсулы. Это мелкие неподвижные палочки или кокко-бактерии длиной, как правило, менее 1 мкм. В этой фазе своего развития они не проходят через мелкопористые бактерийные фильтры. С фильтрующимися вирусами риккетсии роднит значительное содержание липоидов и неспособность культивироваться на искусственных питательных средах. Последнее является выражением глубины их паразитических свойств. При определенных условиях патогенные риккетсии могут образовывать фильтрующиеся формы.
Риккетсии – грамотрицательные микроорганизмы. Они окрашиваются в бледно-розовый и голубоватый цвет по Романовскому-Гимзе, а по методу Здродовского – в рубиново-красный. Электронная микроскопия показывает наличие у них оболочки и включений в протоплазме. Гиалуронидазной активностью эти микроорганизмы не обладают.
Возбудители некоторых риккетсиозов, в том числе сыпного тифа, содержат термолабильное токсическое вещество, неотделимое от клеток фильтрованием или центрифугированием. Оно разрушается при нагревании, добавлении формалина и быстро теряет активность в условиях комнатной температуры. Токсическое вещество может быть обнаружено путём внутривенного введения белым мышам свежеприготовленной взвеси живых риккетсий: подопытные животные гибнут от интоксикации за несколько часов.
При обработке взвеси риккетсий эфиром утрачивается её токсичность, но сохраняются иммуногенные свойства.
Патогенные риккетсии имеют 2 антигена: типоспецифический термолабильный, разрушающийся при 60°С, и термостабильный. С первым из них связано возникновение антиинфекционного и антитоксического иммунитета. Термостабильный антиген возбудителей многих риккетсиозов близок к X протеям, что обусловливает способность последних агглютинироваться сыворотками соответствующих больных.
Риккетсии весьма устойчивы к низким температурам, что используют для сохранения их в лабораториях. Вакуумное высушивание в сочетании с низкой температурой является наилучшим способом длительного консервирования риккетсий.
В естественных условиях высыхание материала, содержащего риккетсий, не сопровождается гибелью последних. Например, в высохших испражнениях членистоногих, риккетсии выживают в течение нескольких дней, недель и даже месяцев, в зависимости от температуры и влажности окружающего воздуха. Пониженная температура способствует сохранению жизнеспособности риккетсий.
Подавляющее большинство риккетсий может быть инактивировано термическим воздействием в пределах 50-70°С. Нагревание во влажной среде до 50°С вызывает гибель риккетсий (за исключением возбудителя Ку-лихорадки) через 10-30 минут.
Риккетсии широко распространены в природе среди членистоногих, но только некоторые виды их оказываются патогенными для человека и животных.
Патогенетические черты риккетсиозов
Пути и способы проникновения различных видов риккетсий в организм человека разнообразны, что в определенной степени определяет некоторые особенности и характерные черты клинических проявлений отдельных риккетсиозов.
Некоторые членистоногие – переносчики риккетсий (вши, блохи) – не содержат возбудителя в слюнных железах, поэтому заражение риккетсиями Провачека и Музера происходит вследствие втирания в слизистые оболочки или в кожу инфицированных фекалий этих насекомых, а также в результате раздавливания последних. Нарушение целости кожных покровов колюще-сосущими органами вшей и блох создает дополнительную возможность проникновения риккетсий в организм.
Иксодовые и гамазовые клещи, являющиеся не только переносчиками, но и резервуарами определенных видов риккетсий, способны заражать непосредственно укусами, а также в результате выделения возбудителей с инфицированными испражнениями.
Патогенное действие риккетсий обусловлено в основном их токсическими продуктами, непосредственным повреждающим влиянием возбудителей на ткани, а также аллергическими факторами.
Сыпной тиф
Сыпной тиф – инфекционное заболевание, которое характеризуется быстрым началом, явлениями интоксикации, лихорадкой, большей частью постоянного типа, разрешающейся обычно ускоренным лизисом в конце 2-й – начале 3-й недели, розеолезно-петехиальной сыпью на коже, появляющейся, зачастую на 4-5-й день лихорадки.
Клиническая характеристика
Клинически сыпной тиф у детей, так же как и у взрослых, характеризуется острым началом с ознобом и быстрым подъёмом температуры. В некоторых случаях возможны непродолжительные продромальные явления, которые проявляются в виде недомогания, раздражительности, капризов, расстройства сна. Температурный максимум достигается за 3-4 дня; в дальнейшем температура приобретает постоянный или, что наблюдается реже – ремиттирующий характер. Последний тип температурной реакции чаще наблюдается при лёгком течении инфекции. При «классическом» течении болезни могут наблюдаться своеобразные «врезы» на температурной кривой, обычно на 4-й и 8-й дни лихорадки. Одновременно с подъёмом температуры отмечаются усиливающаяся с каждым днем головная боль, снижение аппетита, бессонница, состояние возбуждения или некоторая заторможенность больных. У некоторых больных в начале заболевания наблюдается рвота. С 3-4-го дня лихорадки, как правило, можно обнаружить увеличение селезёнки, в особенности при пальпации её в положении больного на правом боку. Селезёнка средней плотности, почти не болезненна.
На 4-5-й день заболевания появляется один из наиболее ярких признаков – сыпнотифозная экзантема – вначале в виде сыпи розеолезного, а позднее розеолезно-петехиального характера. Может наблюдаться также розеолезно-папулезная или эритематозно-розеолезная сыпь. Первые элементы сыпи, как правило, обнаруживаются на коже плечевого пояса (часто под ключицами) и на локтевых сгибах, а далее на груди, животе и нижних конечностях. «Цветение» сыпи продолжается 3-5 дней, после чего она угасает, оставляя после себя лёгкую пигментацию. Наблюдаются случаи, когда в периоде выздоровления отмечается отрубевидное шелушение кожи. Характер и обилие сыпи зависят от тяжести течения инфекции.
У некоторых детей на 3-4-й день болезни может быть обнаружена энантема в виде мелких геморрагий на слизистой оболочке мягкого нёба у основания язычка.
Наибольшего развития явления интоксикации достигают к концу 1-й или к началу 2-й недели (к периоду окончания развития сыпи), после чего они постепенно уменьшаются. Лихорадка продолжается от 8 до 12 дней; её окончание характеризуется ускоренным лизисом: температура в 3-4 дня ступенеобразно снижается до нормальных показателей. Значительно реже наблюдается критическое падение температуры.
В крови в первые дни заболевания отмечается лейкопения, а позже умеренный лейкоцитоз, нейтрофилез, анэозинофилия.
У детей раннего возраста нередко наблюдается диарея. У детей старших возрастов, больных сыпным тифом, как и у взрослых, отмечается склонность к запору.
Сыпной тиф у детей протекает в иммуно-реактивной форме и характеризуется доброкачественностью, что связано с особенностями организма детей и отсутствием у них предшествовавшей патологии сердечно-сосудистой системы. Сыпнотифозная инфекция наименее выражена в раннем детском возрасте, что увеличивает трудности дифференциально-диагностического порядка.
Более мягкое течение заболевания у детей по сравнению со взрослыми проявляется прежде всего интермиттирующим характером лихорадки и укороченным лихорадочным периодом. Последний, в особенности у детей первых лет жизни, может не превышать 5-7 дней. Явления интоксикации уменьшаются сравнительно быстро. Сыпь оказывается нередко более скудной и скоропреходящей. Эритематозно-макулезный или эритематозно-розеолезный её характер указывает на преобладание пролиферативных процессов в сосудах над деструктивными.
Поражение ССС (сердечно-сосудистой системы) проявляется у детей приглушенностью сердечных тонов, тахикардией, аритмией, умеренной артериальной гипотонией. Пульс вначале несколько замедлен, а в разгар заболевания учащен. Явления со стороны сердца и сосудов нестойкие и проходят быстро. Вместе с тем нарушения функциональной способности ССС могут сохраняться более длительное время, в связи с чем детей школьного возраста после перенесения заболевания необходимо освобождать на некоторый срок от физической нагрузки.
Явления со стороны ЦНС в виде помрачения или спутанности сознания, бреда, психомоторного возбуждения или резко выраженной заторможенности наблюдаются относительно редко, главным образом у детей старшего возраста. Более часто имеет место слабая апатия. Осложнения (бронхиты и бронхопневмонии) возникают значительно реже, чем у взрослых, преимущественно у ослабленных или истощенных детей.
Течение сыпного тифа у детей имеет много сходных клинических черт с сыпным тифом у взрослых, привитых против этой инфекции или болеющих повторно. Летальность при сыпном тифе у детей значительно ниже, чем среди взрослых.
Эпидемиологическая характеристика
Единственным источником эпидемического сыпного тифа являются больные люди. Они заразительны в условиях вшивости на протяжении всей лихорадки, а в редких случаях и в течение первого периода выздоровления. Заразительность сыпнотифозных больных связана с циркуляцией в их крови риккетсий Провачека. Количественная сторона риккетсиемии и тяжесть заболевания взаимосвязаны: выраженное и тяжёлое течение заболевания сопровождается наибольшей концентрацией возбудителя.
Единственный переносчик риккетсий Провачека – человеческие вши. Все 3 вида этих насекомых, паразитирующих на человеке (платяные, головные и лобковые), питаются кровью и потому способны передавать заразное начало. Однако реальное эпидемиологическое значение имеют платяные и отчасти головные вши как наиболее подвижные и быстро размножающиеся.
Вши, насосавшись крови больного, не сразу становятся инфекциозными. Проходит не менее 3-4 дней, прежде чем раздавливание этих насекомых или втирание их испражнений в кожу или слизистые оболочки может вызвать заражение. В течение этого срока в эпителиальных клетках кишечника вшей происходит размножение риккетсий. Оно характеризуется различной быстротой в зависимости от окружающей температуры. Наилучшие термические условия для развития риккетсий 30-32°С, что примерно совпадает с наиболее благоприятным температурным режимом и для жизнедеятельности вшей.
Инфицирование риккетсиями Провачека смертельно для вшей. Они погибают в результате разрушения эпителиальных клеток их кишечника в различные сроки (обычно 2-3 недели) в зависимости от интенсивности репродукции риккетсий. При отсутствии вшей сыпнотифозные больные практически не заразительны.
Ку-лихорадка
Ку-лихорадка – своеобразный факультативно-трансмиссивный риккетсиоз с природной очаговостью. Эта болезнь получила своё название по заглавной букве английского слова query (неясный). Это условное обозначение сохранилось с того времени, когда ещё не была изучена её риккетсиальная природа. Возбудитель заболевания – особый вид риккетсий R. burnetti.
От других известных патогенных риккетсий возбудитель Ку-лихорадки отличается обособленностью антигенной структуры, тенденцией к образованию фильтрующихся форм и высокой пластичностью биологических свойств, что выражается в широкой способности риккетсий Бернета адаптироваться к различным живым существам.
Клиническая характеристика
Ку-лихорадка отличается от большинства риккетсиозов отсутствием кожной сыпи и отрицательной реакцией Вейля-Феликса, а от клещевых риккетсиозов группы пятнистой лихорадки отсутствием первичного аффекта на коже, связанного с инокуляцией возбудителя клещами.
Риккетсии Бернета способны проникать в организм человека посредством повреждённых кожных покровов или посредством слизистых оболочек пищеварительного и дыхательного тракта. В связи с этим реальны следующие пути заражения:
• Через воздух (в результате аспирации пылевых частиц, содержащих риккетсий Бернета, например при работе с шерстью, мехом, хлопком, при обмолоте зерна, пользовании заражённой соломой и т. д.);
• Через ЖКТ (главным образом в результате употребления молока и молочных продуктов, не подвергнутых кипячению, а также загрязнённой воды, овощей и пр.);
• Посредством повреждённой кожи или слизистых оболочек глаза;
• Через укусы заражённых клещей или в результате раздавливания последних.
Воздушный и алиментарный пути инфицирования являются ведущими. Именно с ними связаны групповые заболевания и эпидемические вспышки.
Клиническое течение Ку-лихорадки весьма разнообразно и поэтому единичные случаи этой болезни, а также первые заболевания во время вспышек обычно диагностируют как грипп, пневмонию, паратиф, сыпной тиф и т. д.
По прошествии инкубационного периода, чаще 1-2-недельной продолжительности, заболевание начинается зачастую остро, ознобом и повышением t°. Лихорадка постоянного типа или ремиттирующая длится от нескольких дней до 2 недель. У отдельных больных лихорадка принимает затяжной характер. Снижение температуры до нормальных цифр происходит обычно в виде ускоренного лизиса. В части случаев температурная кривая имеет двугорбый характер.
Лихорадочное состояние сопровождается сильной головной и мышечными болями (в особенности в нижних конечностях), некоторой адинамией, утратой аппетита. Могут наблюдаться тошнота и рвота. Увеличение печени и селезёнки является характерным. Со стороны CCC отмечается брадикардия и понижение АД, причём чем тяжелее протекает заболевание, тем эти явления выражены резче. При гематологическом обследовании больных обычно устанавливается лейкопения или количество лейкоцитов оказывается в пределах нижней границы нормы.
Лейкоцитарная формула характеризуется сдвигом влево. Может иметь место относительный лимфоцитоз и реже умеренный нейтрофильный лейкоцитоз. РОЭ ускорена или в пределах нормы.
Особенности температурной реакции, а также степень поражения отдельных органов и систем позволяют различать некоторые варианты клинического течения Ку-риккетсиоза. Наиболее часто наблюдаются септическая, острая пневмоническая и подострая лёгочная формы.
Первая из них протекает с картиной острого сепсиса и характеризуется разнообразными осложнениями (плевриты, отиты, флебиты, гепатиты).
Острая пневмоническая форма выражается высокой лихорадочной реакцией, бурным развитием многочисленных пневмонических очагов, имеющих тенденцию к слиянию, выделением пенистой мокроты розового цвета, стойкой тахикардией и увеличением селезёнки.
Для подострой лёгочной формы типично затяжное течение и образование в лёгких альвеолярного или пригилюсного инфильтрата, определяемого рентгенологически.
Кроме перечисленных клинических вариантов различают ещё следующие формы:
1) Ложнобруцеллезную, выражающуюся длительной волнообразной лихорадкой, которая сопровождается сильным потом; в лёгких при этом варианте течения инфильтраты не обнаруживаются;
2) Нервную, при которой на фоне длительной рецидивирующей лихорадки наблюдаются явления со стороны ЦНС или ПНС (явления менингизма, менингиты, расстройства бульбарно-энцефалитического типа, невриты, радикулиты).
Клиническая картина и тяжесть течения Ку-лихорадки могут значительно варьировать, что зависит от индивидуальной физиологической реактивности организма, способа заражения и количества инфекта. При проникновении возбудителя через верхние дыхательные пути, преимущественно при эпидемических вспышках в результате аспирационного заражения, возникают наиболее выраженные формы. Они характеризуются бронхитами, а также острой или подострой бронхопневмонией, довольно тяжело протекающей и сопровождающейся жалобами на боли в груди, одышкой, сухим кашлем или выделением серозно-кровянистой мокроты. Физикальное обследование подобных больных, а также рентгеноскопия грудной клетки обычно дают скудные результаты. Пневмония устанавливается главным образом рентгенографически.
На рентгенограмме обнаруживаются инфильтративные или интерстициальные изменения, причём сравнительно рано, уже с 3-4 дня заболевания. Инфильтративные изменения выражаются в виде очаговых гомогенных теней, большей частью округлой формы с нерезкими контурами. Обычно устанавливается несколько инфильтратов, чаще в нижних отделах лёгких. Характерно наличие «тяжей», идущих от инфильтратов к гилюсу. Обратное развитие инфильтратов происходит за несколько дней или недель.
Легко протекающие заболевания проходят, как правило, без вовлечения в процесс дыхательных органов.
В связи с профессиональным, как правило, характером заражения риккетсиями Бернета, заболевания Ку-лихорадкой детей относительно редки.
Эпидемиологическая характеристика
В группе риккетсиозов Ку-лихорадка занимает особое положение, что обусловлено следующими причинами:
• Возбудитель болезни характеризуется полиадаптивностью. Так, в природных очагах этой инфекции в России оказываются зараженными грызуны (большие песчанки, тонкопалые суслики, серые хомячки) и другие дикие млекопитающие, а также некоторые виды птиц. Возбудитель обнаруживается в природных очагах также у различных клещей (иксодовых, гамазовых и аргазовых). Эти членистоногие длительно сохраняют в себе риккетсии Бернета, а некоторые из них способны передавать заразное начало своему потомству трансовариально.
• В связи с первичными природными очагами Ку-риккетсиоза возникают вторичные, но в дальнейшем самостоятельные и имеющие большое эпидемиологическое значение очаги среди домашних и сельскохозяйственных животных. Ку-риккетсиоз протекает у сельскохозяйственных животных обычно бессимптомно, как латентная инфекция, которая обостряется под влиянием беременности и родов. Животные длительно выделяют возбудителя с молоком, мочой, фекалиями. Особенно заразительна околоплодная жидкость и плацента. Заражение животных может вызвать у них аборты, задержку последа и быть причиной яловости.
• Риккетсии Бернета отличаются особой стойкостью и поэтому могут долго оставаться жизнеспособными за пределами организма, в особенности в высушенном состоянии. Значительная стойкость риккетсий Бернета обусловливает транспортируемость их на любые расстояния и возможность появления в связи с этим заболеваний Ку-лихорадкой в отдалённых от энзоотических районов местностях.
• Люди в любом возрасте высоковосприимчивы к риккетсиям Бернета, однако в большинстве случаев заболевают взрослые, что обусловлено, как правило, профессиональным характером заражения. В энзоотических сельских местностях особо сильно подвергаются опасности заражения сельскохозяйственные рабочие, пастухи, чабаны, доярки, зоотехнический и ветеринарный персонал. Не исключена также возможность отдельных случаев Ку-лихорадки в связи с нападениями на людей инфицированных клещей. В городах заболевание наблюдается преимущественно среди рабочих баз заготовки животного сырья, кожевенных предприятий, скотобоен, мясных и молочных комбинатов, шерстеобрабатывающих, меховых, суконных, хлопкопрядильных и шерстомойных фабрик. Могут наблюдаться заболевания и на других производствах в связи с применением отходов хлопка или иного сырья, например в качестве обтирочного или оберточного материала.
Дети инфицируются, как правило, через молоко или воду.
Клещевой риккетсиоз Азии (клещевой сыпной тиф)
Клещевым риккетсиозом Азии называется острое инфекционное заболевание с природной очаговостью, вызываемое риккетсиями Dermacentroxenus sibiricus. Заболевание возникает в результате укуса зараженными иксодовыми (пастбищными) клещами. Эти риккетсии по антигенным свойствам близки к возбудителям марсельской лихорадки и везикулезного (гамазового) риккетсиоза. Вызываемые ими болезни составляют группу «клещевой пятнистой лихорадки».
Клинически клещевой риккетсиоз Азии характеризуется внезапным началом, лихорадкой, возникновением в большинстве случаев первичного аффекта на месте присасывания инфицированного клеща, розеолезно-папулезной сыпью и функциональными расстройствами преимущественно со стороны CCC, а также ЦНС. Болезнь протекает доброкачественно. Смертельные исходы исключительно редки.
Клиническая характеристика
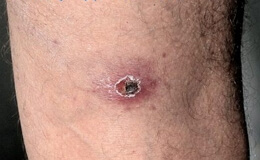
В течение короткого (как правило, 3-7-дневного) инкубационного периода, во время которого общее состояние инфицированных людей существенно не нарушается, на месте укуса клеща зачастую развивается первичный аффект. Этот аффект представляет собой плотный болезненный инфильтрат (размеры которого варьируют) с некрозом в центре. Последний покрыт тёмно-коричневой корочкой величиной до 0,2-0,5 см. Окружность инфильтрата розово-красного цвета. Ближайшие лимфатические узлы увеличены и могут быть болезненными.
В отдельных случаях в результате укусов несколькими инфицированными клещами обнаруживаются 2-3 первичных аффекта.
Изменения на коже могут ограничиться гиперемией и инфильтрацией ткани или определяются только участком шелушащейся кожи с нежным рубчиком. Иногда совсем не удается найти места присасывания клеща. Наличие или отсутствие первичного аффекта связано не только с индивидуальной реактивностью кожи отдельных больных, но также с локализацией укуса, длительностью питания клеща и, возможно, с различным количеством введенного возбудителя.
Наиболее частыми местами присасывания клещей и, следовательно, возникновения первичного аффекта оказываются волосистая часть головы, задняя поверхность шеи, туловище и плечевой пояс.
Клинические проявления начинаются у большинства больных остро: ознобом, усиливающейся с каждым днем головной болью, мышечными болями, разбитостью, быстрым повышением t°. Значительно реже может наблюдаться постепенное развитие заболевания с продромальными явлениями в течение 2-3 дней (лёгкая головная боль, субфебрильная температура, беспокойный сон). В типичных случаях температура на 3-5-й день достигает наивысших показателей (39-40°С и более). Лихорадка носит постоянный, реже ремиттирующий или неправильный характер. У некоторых больных на 4-5-й или последующие дни наблюдаются «врезы» на температурной кривой. Период повышенной температуры продолжается чаще всего 7-12 дней, после чего она снижается, как правило, ступенеобразно до нормальных цифр.
На 4-5-й день заболевания (иногда раньше) на неизменённом фоне кожи возникает полиморфная крупнопятнистая розеолезно-папулезная сыпь, которая появляется сначала на боковых отделах груди, а позднее на внутренних и наружных поверхностях верхних и нижних конечностей. В отдельных случаях сыпь возникает на лице, на ладонях и подошвах, волосистой части головы. Количество элементов сыпи, обилие её, может варьировать в широких пределах. «Цветение» сыпи продолжается 3-5 дней, после чего она бледнеет. У некоторых больных наблюдается переход розеолезных элементов в петехиальные. Сыпь сохраняется до 10-12-го дня и, как правило, «переживает» период повышенной температуры.
Довольно рано могут быть отмечены изменения со стороны ССС. Они выражаются брадикардией, понижением максимального и минимального АД, глухостью сердечных тонов и иногда появлением систолического шума у верхушки. Электрокардиографические исследования устанавливают существенные нарушения состояния миокарда и его нервно-мышечного аппарата.
Поражение ЦНС отмечается также в ранние сроки заболевания. Оно проявляется резкой и упорной головной болью, нарушением сна, мышечными болями. При тяжелом течении могут возникать головокружение, бред, менингеальные явления. Спинномозговая жидкость прозрачна, с нормальным цитозом.
Органы дыхания поражаются редко и несущественно. Изменения в них ограничиваются обычно явлениями ринита, бронхита и катаральной ангины в начале заболевания.
Со стороны ЖКТ отмечаются снижение аппетита, тошнота или рвота, обложенный беловато-серым налётом язык. Как правило, имеет место задержка стула. У отдельных больных, напротив, возникают явления энтеритического характера. Селезёнка прощупывается не часто (со 2-4-го дня болезни), она плотновата и безболезненна. Незначительное увеличение печени определяется примерно у одной трети больных. Антитоксическая функция печени как во время лихорадки, так и в первые дни апирексии оказывается нарушенной.
Раздражение паренхимы почек в периоде повышенной температуры наблюдается в небольшом проценте случаев и выражается появлением в моче следов белка, выщелоченных эритроцитов и зернистых цилиндров.
Картина крови в остром периоде характеризуется нарастающей, но умеренно выраженной гипохромной анемией, тромбоцитопенией, умеренной лейкопенией или нормоцитозом, гипо- или анэозинофилией, нормальным или несколько сниженным количеством нейтрофильных клеток со сдвигом влево до палочкоядерных форм, нормальным или уменьшенным количеством лимфоцитов. РОЭ нормальная или ускоренная. Во время выздоровления показатели гемоглобина и эритроцитов возвращаются к исходным, увеличивается число эозинофилов и нарастает количество лимфоцитов.
Наряду с клинически выраженными заболеваниями могут встречаться абортивные формы.
Клинические проявления клещевого риккетсиоза Азии у детей отличаются некоторым своеобразием, что зависит от особенностей возрастной реактивности. В частности, инкубационный период у детей несколько короче, чем у взрослых. Первичный аффект может быть представлен как бы в миниатюре и быстрее претерпевает обратное развитие. В большинстве случаев у детей отсутствуют продромальные явления и заболевание начинается остро, причём общее состояние быстро ухудшается. Температура к 3-5-му дню достигает наивысших показателей без значительных утренних ремиссий. Период повышенной температуры обычно короче, чем у взрослых, и может ограничиваться 6-8 днями. Температура снижается литически или в виде кризиса (примерно у 1/2 больных). В периоде выздоровления иногда имеет место субфебрильное повышение t°.
У детей в первые дни лихорадки чаще чем у взрослых наблюдается рвота, нередко неоднократная. Внешний вид детей довольно типичен: лицо немного гиперемировано и одутловато, глаза блестят, сосуды конъюнктив и склер инъецированы. Дети капризничают, плачут, плохо едят, сон у них тревожный. Сыпь у большинства детей появляется несколько раньше, чем у взрослых. Она нередко оказывается обильной и у некоторых больных появляется не только на туловище, ягодицах, конечностях, но и на лице, ладонях и подошвах.
Явления со стороны сердечно-сосудистой и нервной систем менее выражены; однако в отдельных случаях заболевания детей протекают в довольно тяжелой форме с признаками функциональных расстройств со стороны ЦНС в виде возбуждения, бреда. В редких случаях наблюдаются потеря сознания и менингеальные симптомы. Эти нарушения не сохраняются в виде остаточных явлений и проходят бесследно.
Со стороны крови в остром периоде у детей определяются более выраженная лейкопения и более значительный сдвиг влево нейтрофилов.
Некоторые клинические проявления клещевого риккетсиоза у детей вызывают необходимость дифференцирования этой болезни от кори, скарлатины, сыпного тифа, краснухи. Эпидемиологические предпосылки могут обусловить подозрения в отношении клещевого энцефалита и геморрагического нефрозо-нефрита.
Эпидемиологическая характеристика
Природные очаги клещевого риккетсиоза Азии распространены в лесостепной и степной ландшафтных зонах. Ведущая роль в поддержании природных очагов принадлежит иксодовым клещам. Биологические особенности клещей, в частности длительность жизненного цикла и широта трофических связей этих членистоногих, обусловливают продолжительность резервации и распространение возбудителей в природе. Необходимое для развития клещей питание на теплокровном хозяине каждой постэмбриональной фазы (личинка, нимфа, имаго) облегчает вовлечение в круг циркуляции риккетсий большого числа видов млекопитающих, а в некоторых случаях и птиц.
Эпидемическим сезоном клещевого риккетсиоза Азии является период с апреля по октябрь. Весенние заболевания связаны с нападением на людей инфицированных иксодовых клещей, перезимовавших в имагинальной фазе развития. Летом число заболеваний резко уменьшается и вновь несколько возрастает в августе – сентябре, что связано с осенней волной активности новых генераций половозрелых клещей.
Заболевания клещевым риккетсиозом Азии регистрируются во всех возрастных группах, но преимущественно среди взрослых, наиболее подвижных категорий сельского населения, приходящих в соприкосновение с природой в лесо-степных и лугостепных ландшафтах. Болеют не только жители сельских местностей, но и горожане, выезжающие на село для полевых работ, на охоту, для сбора ягод, работы на огородах и т. д. Приезжие заболевают чаще, чем коренное население.
Частота заболеваний детей в значительной степени варьирует, что зависит от эпизоотологического своеобразия отдельных очагов инфекции, а также от бытовых особенностей населения.
Реже всего заболевания регистрируются среди детей младшего возраста, чаще у дошкольников и наиболее часто в школьном возрасте.
Гамазовый риккетсиоз
Гамазовый (везикулезный, оспоподобный) риккетсиоз является острым инфекционным заболеванием, возникающим в результате укусов гамазовыми клещами, зараженными риккетсиями Dermacentroxenus murinus.
Клиническая характеристика
Инкубационный период при гамазовом риккетсиозе продолжается обычно от 2 до 7 дней (крайний срок 2 недели). Спустя несколько дней после заражения, до начала лихорадки и общетоксических явлений, на коже преимущественно закрытых частей тела (на верхних и нижних конечностях, груди и спине, реже на животе и пояснице) появляется первичный аффект в виде безболезненного уплотненного эритематозного пятна размерами от нескольких мм до 1-2 см. В дальнейшем в центре этого пятна, напоминающего папулу, образуется содержащая мутноватую жидкость везикула. Последняя быстро превращается в пустулу и на её месте образуется буровато-чёрный струп. Первичный аффект сохраняется обычно в течение всего периода заболевания, а у отдельных больных и длительнее, на протяжении 2-3 недель. Это наиболее ранний признак инфекции: он соответствует месту внедрения возбудителя и может быть единичным или множественным (2-3 и более) в зависимости от количества укусов заражёнными клещами. В большинстве случаев появление первичного аффекта сопровождается умеренно выраженным регионарным лимфаденитом.
Заболевание зачастую начинается остро, с явлениями озноба и головной боли. Температура постоянного или ремиттирующего характера достигает в течение 2-3 дней высоких цифр (39-40°С и выше) и сопровождается небольшим потом в утренние часы. Период повышенной температуры чаще не превышает 7-8 дней, снижение её происходит ступенеобразно. Обычно на 3-4-й день лихорадки, т. е. в разгар её, на различных частях тела, преимущественно на туловище и конечностях, но нередко на лице и волосистой части головы, появляется необильная, как правило, беспорядочно расположенная полиморфная пятнисто-папулезная или розеолезная сыпь. Через 1-2 дня в центре некоторых папул развивается пузырёк с серозным содержимым.
Везикулы подсыхают за 3-4 дня с образованием темноватых, позднее отпадающих корочек. Общая продолжительность существования сыпи от нескольких до 10-12 дней, т. е. она сохраняется на протяжении периода повышенной температуры или «переживает» её.
Аппетит во время лихорадки снижен. В острой фазе заболевания могут наблюдаться тошнота и рвота. Стул, как правило, задержан. Увеличение печени и селезёнки отмечается относительно редко.
Частота пульса обычно соответствует t°, реже имеет место относительная брадикардия, АД снижено. Тоны сердца могут быть более или менее приглушены.
Изменения со стороны органов дыхания зачастую отсутствуют. У некоторых больных наблюдаются явления трахеобронхита, пневмонии, плеврита.
Нарушения со стороны нервной системы не достигают той глубины и выраженности, которые характеризуют другие риккетсиозы и ограничиваются головной болью, бессонницей или изменением ритма сна. При тяжело протекающих заболеваниях, удельный вес которых не превышает 5-6%, возникают бред и менинго-энцефалитические симптомы: повторная рвота в первые дни заболевания, ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского, повышенное давление ликвора и увеличение в нем плеоцитоза. Потливость и вазомоторные расстройства свидетельствуют о поражении вегетативной нервной системы.
Со стороны гемограммы во время повышенной температуры наблюдаются нейтропения, сдвиг лейкоцитарной формулы влево, относительный лимфо- и моноцитоз.
В остром периоде отмечаются нарушения углеводного и белкового обмена, не достигающие, однако, той степени, которая имеет место при сыпном тифе.
Болезнь протекает доброкачественно и обычно легко или в форме средней тяжести. Осложнения (пиелит, серозный менингит) редки.
У отдельных больных одновременно с возникновением лихорадки наблюдается лакунарная или язвенная ангина, сопровождающаяся незначительным и обычно безболезненным регионарным лимфаденитом. В подобных случаях первичный аффект на коже не обнаруживается.
В связи с характером сыпи при гамазовом риккетсиозе, в плане дифференциальной диагностики этой болезни нужно иметь в виду прежде всего ветряную оспу и дерматиты, вызванные укусами гамазовых клещей.
Эпидемиологическая характеристика
Гамазовый риккетсиоз следует рассматривать как результат эволюции иксодовых риккетсиозов и адаптации соответствующих возбудителей к синантропным грызунам (домовым мышам и крысам) и их эктопаразитам – гамазовым клещам. Обычными биотопами последних являются норы грызунов, щели в полах и плинтусах, трещины стен. Скопления этих теплолюбивых эктопаразитов могут быть найдены также у печей, радиаторов, в щелях старой деревянной мебели, в обрезках бумаги или в других подобных отходах и мусоре. В отдельных случаях клещи обнаруживаются в большом количестве в шерсти синантропных грызунов.
Норовых паразитов, какими являются дерманисовые клещи, характеризует способность к избыточному питанию и вследствие этого к длительному (до 3-4 месяцев) голоданию, а также отсутствие выраженной активной миграции. После относительно непродолжительного кровососания они покидают своих «прокормителей» и уползают в упомянутые выше укрытия. Откладка яиц (до 20 экземпляров единовременно) происходит вблизи от мест питания. Самки в течение жизни (индивидуальная долговечность их до 1 года) откладывают яйца до 5 раз и более. Клещи проходят сложный цикл развития, превращаясь последовательно в личинку, протонимфу, дейтонимфу и, наконец, в половозрелое членистоногое (имаго).
Интенсивность размножения и быстрота развития дерманисовых клещей зависят от наличия теплокровных хозяев и соответствующего микроклимата. Эти клещи являются полифагами и охотно нападают для кровососания на человека и домашних животных, особенно в условиях массовой гибели грызунов в результате дератизации.
Заболевания гамазовым риккетсиозом могут возникать в течение круглого года, но преимущественно в весенне-летний период. Максимальное количество заболеваний наблюдается в мае-июне, что связано с увеличением в эти месяцы численности переносчика и его активности, а также с оживлением жизнедеятельности синантропных грызунов. В холодное время года заболевания регистрируются преимущественно среди лиц, работающих в тёплых помещениях, доступных для грызунов.
Особенно характерна территориальная приуроченность гамазового риккетсиоза: заболевания возникают в населенных пунктах городского типа. Они ограничены здесь отдельными районами, кварталами, улицами или домами. На пораженных площадях образуются стойкие очаги, связанные с определёнными жилыми или производственными помещениями.
Гамазовым риккетсиозом болеют люди различного возраста, но дети реже взрослых.
Лечение риккетсиозов
Сыпной тиф
Тщательный уход за больными, наблюдение за состоянием полости рта, назначение легкоусвояемой и богатой витаминами пищи.
При выраженной интоксикации показаны внутривенное вливание 20-30 мл гипертонического (20-40%) раствора глюкозы и подкожные вливания физиологического раствора.
При расстройстве кровообращения применяют сердечно-сосудистые средства (кофеин, камфара, кордиамин, адреналин и др.).
Из числа антибиотиков особенно эффективны (при условии их раннего применения) биомицин и тетрациклин. После нормализации t° лечение антибиотиками продолжают 2-3 дня.
Ку-лихорадка
Наиболее эффективными при химиотерапии Ку-лихорадки являются антибиотики из группы тетрациклинов (в частности, биомицин).
В лечебных дозах антибиотики обладают только бактериостатическим действием, поэтому во избежание рецидивов их следует применять в течение нескольких дней и после нормализации t°. Отсутствие в отдельных случаях выраженного эффекта при назначении антибиотиков объясняется недостаточной их дозировкой или поздним назначением.
Лечение антибиотиками надо сочетать с воздействием на организм больного путем применения кортикостероидов и других средств.
Клещевой риккетсиоз Азии
Для этиотропной терапии применяют антибиотики группы тетрациклина (биомицин, тетрациклин, террамицин), причём назначение этих препаратов целесообразно при заболеваниях, сопровождающихся выраженными явлениями интоксикации.
Применение антибиотиков сочетают с патогенетической и симптоматической терапией. При лёгком течении инфекции больные не нуждаются в медикаментозном лечении.
Гамазовый риккетсиоз
При тяжёлом течении гамазового риккетсиоза применяются симптоматические средства и антибиотические препараты. Как и при других риккетсиозах, самыми эффективными из них оказываются биомицин и левомицетин.
Для предотвращения инфицирования первичного аффекта и везикул пиогенными микроорганизмами рекомендуют смазывание кожных поражений 0,01% раствором грамицидина в 20% спирту. Этот способ обеспечивает быстрое подсушивание везикул.