Инфекционный мононуклеоз
Инфекционный мононуклеоз – это инфекционная болезнь, характеризующаяся лихорадкой, ангиной, аденоспленомегалией и лейкоцитозом. Заболевание вызывается ДНК-геномным вирусом Эпштейна-Барр, и в настоящее время встречается во всех странах. Передача вируса осуществляется путем капельной инфекции через носоглотку.
Содержание статьи:
Патогенез
Входными воротами инфекции считается зёв или носоглотка. Распространение возбудителя происходит лимфогенно и гематогенно.
Вирус инфекционного мононуклеоза, проникая через носоглотку, вызывает ангину. Степень выраженности воспалительного процесса зависит от сапрофитной флоры ротовой полости и характера реактивности организма. Ангина может быть язвенной, некротической, лакунарно-фолликулярной и ложнопленчатой.
При прогрессировании болезни поражаются лимфатические узлы, возможно также генерализованное поражение лимфатической и ретикуло-эндотелиальной ткани, приводящее к появлению в крови большого количества средних мононуклеаров. Этот сдвиг картины крови связан с пролиферацией лимфатических фолликулов, слущиванием эндотелиальных клеток синусов и миграцией ретикулярных клеток.
С гиперплазией ретикуло-эндотелиальной системы связано также увеличение печени и селезёнки, наблюдаемое при инфекционном мононуклеозе.
В основе поражения лёгких, сердца, почек и нервной системы лежит реакция периваскулярной ретикуло-гистиоцитарной ткани. Эти поражения, имея вторичный характер, формируют пеструю клиническую картину, наблюдаемую при различных формах инфекционного мононуклеоза.
В формировании клинической картины болезни важное значение имеет аллергическая реакция организма.
Патологическая анатомия
Анатомические изменения, наблюдаемые при инфекционном мононуклеозе, не обладают выраженной специфичностью. Главное место среди этих поражений занимает лимфоидная гиперплазия. Вследствие этого анатомические поражения ярче выражены в органах, имеющих большое количество ретикуло-эндотелиальной ткани.
В лимфатических узлах чаще всего отмечается выраженная лимфоидная гиперплазия. Синусы заполнены клеточными элементами и сдавлены сильно увеличенными фолликулами. Гиперплазия ретикулярных клеток и краевых клеток синусов выражена умеренно. В одном и том же препарате можно наблюдать участки с преобладанием лимфоидной гиперплазии и с более выраженной ретикулярной гиперплазией.
В костном мозгу отмечаются гиперплазия ретикулярной и лимфоидной ткани и наличие почти всех клеточных форм, находящихся в крови.
Наблюдаются выраженная генерализация и гиперплазия лимфатических узлов, набухание и отёк глоточного лимфатического кольца, увеличение селезёнки, печени, явления геморрагического диатеза.
При микроскопическом исследовании обращает на себя внимание выраженная пролиферация мононуклеарных клеток, в лимфатических узлах – пролиферация ретикулярных и лимфоидных клеток с образованием крупных мононуклеарных форм. На более поздних стадиях инфекционного мононуклеоза отмечаются стёртость структуры, кроме того, отмечается большое количество одноядерных клеточных элементов, очаговые некрозы в отдельных лимфатических узлах. В период выздоровления имеет место полная морфологическая нормализация лимфатических узлов.
Наблюдается гиперплазия фолликулов и в селезёнке, фолликулы которой содержат крупные мононуклеарные клетки с широкой протоплазмой и интенсивной пролиферацией ретикулярных клеток. В дальнейшем пульпа и синусы заполняются крупными мононуклеарами с большим количеством митозов. Наблюдаются отёк и инфильтрация капсулы селезёнки, что в ряде случаев приводит к её разрыву.
В печени также выражена клеточная инфильтрация. Инфильтраты располагаются перипортально и внутри долек и состоят из лимфоидных, плазматических и крупных мононуклеарных клеток.
Отмечаются пролиферация купферовых клеток и выраженные митозы в них, а также мутное набухание печёночных клеток, ацидофильная дистрофия.
В костном мозгу обнаруживаются островки гиперплазии лимфоидных и ретикулярных клеток, скопления плазматических клеток. В отличие от лейкоза отсутствует пролиферация гемоцитобластов или миелобластов.
В миндалинах отмечаются изменения, близкие к наблюдаемым в лимфатических узлах и селезёнке. Пролиферация мононуклеаров встречается также в перитонзиллярной ткани и в глоточном кольце.
В лёгких имеются диффузные мононуклеарные клеточные инфильтраты в стенках альвеол, а также вокруг сосудов, субплевральные мононуклеарные инфильтраты, в ряде случаев – милиарная пневмония.
В почках иногда находят интерстициальные мононуклеарные инфильтраты в корковом и мозговом веществе, перифасцилярные инфильтраты.
В ЦНС в случаях выраженного менинго-энцефалита наблюдаются отёк и пролиферация лимфоидных клеток, гистиоциты и широкоплазматические мононуклеары в мозговых оболочках.
Причиной смерти при инфекционном мононуклеозе чаще всего являются разрывы селезёнки и периферический паралич дыхания. Разрыв селезёнки влечёт за собой массивное внутрибрюшное кровотечение.
Паралич дыхания связан с полирадикулоневритом. Причиной смерти могут являться также и отёк глоточного кольца, кровотечение, токсемия вследствие обширных некрозов лимфатических узлов и селезёнки, и вторичные инфекции.
Симптомы
Инкубационный период при инфекционном мононуклеозе продолжается от 4-5 дней до 2 недель, чаще всего 1 неделю. В этом периоде иногда наблюдаются лёгкое недомогание, нередкие мышечные боли, плохой аппетит.
Начало заболевания сопровождается внезапно наступающей головной болью, тошнотой, повышением температуры до 37,5-39°С, слабостью. Но бывает и незаметное начало заболевания, сопровождающееся лишь увеличением лимфатических узлов.
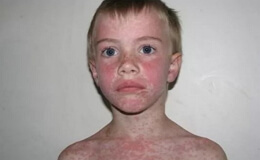
 Через 2-3 дня у больного развивается фебрильная полиаденопатия, сопровождаемая у детей ангиной и спленомегалией. Ангина может быть различной и наблюдается в 95-97% случаев инфекционного мононуклеоза. Чаще встречаются язвенные, некротические и ложнопленчатые ангины. Микрофлора при ангинах отличается разнообразием, однако чаще находят стафилококков и стрептококков.
Через 2-3 дня у больного развивается фебрильная полиаденопатия, сопровождаемая у детей ангиной и спленомегалией. Ангина может быть различной и наблюдается в 95-97% случаев инфекционного мононуклеоза. Чаще встречаются язвенные, некротические и ложнопленчатые ангины. Микрофлора при ангинах отличается разнообразием, однако чаще находят стафилококков и стрептококков.
Наиболее ранним симптомом при инфекционном мононуклеозе является аденопатия. Лимфатические узлы увеличиваются чаще всего от размера фасоли до грецкого ореха, имеют упругую твёрдую консистенцию, легко отделяются друг от друга, слегка болезненны при пальпации. Отёк клетчатки наблюдается очень редко и бывает лишь у детей при тяжёлых формах заболевания. В первую очередь увеличиваются верхние и задние шейные лимфатические узлы, позже – лимфатические узлы других групп. Как правило, наблюдается увеличение шейных лимфатических узлов, расположенных по ходу грудино-ключично-сосковой мышцы вблизи угла нижней челюсти. При пальпации увеличение селезёнки выявляется уже на 5-6-й день болезни.
Одним из важных симптомов является лихорадка, которая наблюдается почти во всех случаях инфекционного мононуклеоза и отличается большим разнообразием. Лихорадка начинается не внезапно, как при многих инфекционных заболеваниях, а постепенно, и в течение 2-3 дней достигает 38-40°С, продолжаясь в течение 5-12 дней. Характер температурной кривой может быть весьма разнообразным, что нужно учитывать при оценке течения болезни.
У детей часто отмечается повторное повышение температуры при появлении воспаления других групп лимфатических узлов или при обострении ангины. При лихорадке сильно выражена астения, головная боль, боль в мышцах и позвоночнике, тошнота, рвота. Часто развивается ринофарингит, что затрудняет дыхание. Отмечается также стоматит. В 5-7% случаев отмечается пятнистая, геморрагическая и пятнисто-папулезная сыпь, которая быстро исчезает, не оставляя пигментации и не давая шелушения.
Спустя 7-10 дней отмеченные выше явления начинают стихать. Однако выздоровление наступает медленно, длительное время отмечаются адинамия, вялость, плохой аппетит.
Выделяют следующие формы течения болезни:
1) Скрытую;
2) Стёртую;
3) Афебрильную;
4) Без ангины;
5) Без лимфоаденопатии или спленомегалии;
6) Лихорадочную;
7) Ангинозную;
8) Железистую;
9) Спленомегалическую;
10) Кожные локализации или с экзантемой;
11) С поражением слизистых оболочек;
12) Псевдогриппозную и псевдоревматическую;
13) Астеническую;
14) Острую и подострую;
15) С обострениями или рецидивами;
16) Хроническую;
17) Тяжелую;
18) Висцеральные: респираторную, сердечную, диггестивную, печёночную, безжелтушную, гепатомегалическую и гепатоспленомегалическую, нервную, глазную;
19) Гематологические и серологические;
20) Смешанные;
21) Возвратные.
В детском возрасте чаще всего наблюдается железистая форма. У новорожденных и грудных детей нередко бывает возвратная форма инфекционного мононуклеоза.
У детей в большинстве случаев в клинической картине преобладает лихорадка, лимфоаденопатия, катаральное состояние глаз, носа, глотки. Часто бывают симптомы раздражения нервной системы. У детей в возрасте 1-1,5 лет чаще наблюдаются увеличение миндалин, лимфатических узлов и ангина, которая может носить фолликулярно-лакунарный характер.
У детей раннего и дошкольного возраста чаще встречается лимфоаденопатическая форма. Лимфатические узлы могут увеличиваться до весьма больших размеров. Очень интенсивными могут быть изменения со стороны крови.
У подростков чаще наблюдается лёгкая форма; лимфоаденопатия, лихорадка и ангина выражены умеренно. В юношеском возрасте в клинической картине чаще преобладает ангина, которая выражена более резко.
У детей раннего возраста начало заболевания почти всегда острое. Отмечаются насморк и затруднение носового дыхания, увеличение лимфатических узлов и отёк шейной клетчатки наблюдаются значительно реже. В большинстве случаев развиваются ангина, умеренная гиперемия зева, рыхлость и отечность миндалин. Ангина появляется в первые дни болезни, а иногда на 3-5-й день и сопровождается ухудшением общего состояния, повышением температуры.
У детей раннего возраста налёты на миндалинах чаще бывают в виде островков, более тонкие, белого цвета. Они быстрее исчезают. Также отмечается более частое и более выраженное поражение носоглотки. Иногда, при значительном поражении носоглотки и увеличении шейных лимфатических узлов, могут быть незначительные изменения в зеве; отмечаются особенно выраженное увеличение печени и селезёнки и лейкоцитоз.
У детей старшего возраста более выражены изменения со стороны белой крови, проявляющиеся увеличением количества мононуклеаров и развитием атипичных форм. Изменения со стороны крови могут отсутствовать.
Инфекционный мононуклеоз обычно протекает без выраженных осложнений. Иногда возможны гнойные осложнения в шейных лимфатических узлах. Тяжёлым осложнением является спонтанный разрыв селезёнки (редко).
Прогноз при инфекционном мононуклеозе чаще всего благоприятен, однако у грудных детей болезнь может привести к весьма длительной потере общего тонуса и неблагоприятно отразиться на прибавке в весе.
Диагностика
Диагноз инфекционного мононуклеоза основывается на клинических, эпидемиологических и лабораторных данных.
Клинические признаки: гиперплазия лимфатических узлов, ангина, лихорадка, увеличение печени и селезёнки. Надёжным клиническим признаком является наличие петехиальных элементов на нёбе. В картине крови преобладает повышение абсолютного числа атипичных мононуклеаров.
Лабораторная диагностика основана на серологических изменениях.
Чаще всего инфекционный мононуклеоз может быть дифференцирован с острым инфекционным лимфоцитозом, лейкозами, краснухой, сывороточной болезнью, аллергическими заболеваниями, локализованными лимфаденопатиями.
Наиболее часто приходится проводить дифференциальный диагноз с инфекционным лимфоцитозом. Необходимо учесть, что при инфекционном лимфоцитозе почти всегда отсутствуют продромальные симптомы, лихорадка почти никогда не отмечается или бывает только в самом начале болезни. Лимфатические узлы и селезёнка не увеличены, ангины, как правило, не бывает.
При инфекционном лимфоцитозе в крови отмечается гиперлейкоцитоз, в то время как при инфекционном мононуклеозе он умеренный. При инфекционном лимфоцитозе сильно выражен лимфоцитоз в мазке, много малых лимфоцитов, количество моноцитов в начале болезни всегда понижено, ядерные, как обычно, отсутствуют, отмечается повышенное количество эозинофилов. Всегда отсутствуют миелоциты. В миелограмме при инфекционном лимфоцитозе повышено число типичных малых лимфоцитов.
В отличие от лейкозов при инфекционном мононуклеозе никогда не наблюдается недифференцированных элементов в крови, отсутствуют кровотечения и анемия, картина костного мозга почти нормальна.
При краснухе в тех случаях, когда сыпь выражена слабо и имеется лимфаденопатия, об инфекционном мононуклеозе говорит множественное увеличение лимфатических узлов. При краснухе обычно отсутствует ангина и всегда отмечается отрицательная реакция ХД/ПБД.
В случаях проявления болезни Штилля, когда поражения суставов выражены слабо, при дифференцировании с инфекционным мононуклеозом следует иметь в виду, что болезнь Штилля сопровождается более резкой анемией, протеинемией.
Иногда необходимо дифференцировать данную патологию с сывороточной болезнью. В этом случае надо учитывать данные анамнеза (введение сыворотки).
За инфекционный мононуклеоз может быть принята и повышенная чувствительность к лекарственным веществам.
По чисто клиническим признакам довольно сложно отдифференцировать язвенную ангину при инфекционном мононуклеозе от ангины Симановского-Винцента. Только нормальная лейкоцитарная формула, наблюдаемая при ангине Симановского-Винцента, позволяет правильно поставить диагноз.
Лечение
Специфическое лечение инфекционного мононуклеоза не проводится. Терапия должна быть направлена на повышение защитных функций организма и устранение септических процессов.
Из-за риска разрыва селезёнки, ребёнок с диагнозом инфекционного мононуклеоза должен обязательно находиться на постельном режиме, несмотря на вполне хорошее общее состояние.
Рекомендуется назначать высококалорийную, богатую витаминами диету, следует ограничить белки. При ангинах необходимо давать протёртую, легко усвояемую пищу.
Проводится симптоматическое лечение, направленное на снижение температуры, ликвидацию болезненных явлений в носоглотке.
В случае выраженной ангины и её септических осложнений, безусловно, показаны антибиотики.